钩针预劈核在白内障超声乳化术中的应用
2019-10-09姜茂华马青青杨芳裴蓓李珊
姜茂华,马青青,杨芳,裴蓓,李珊
超声乳化治疗白内障已有三十多年的历史,市县级医生也能够掌握并开展此项手术,但是对于硬核的处理仍然是个棘手的问题。目前常用的超声劈核法由于术中反复使用超声能量,所以对角膜内皮细胞造成一定的损伤,同时病人术后视力恢复也不理想,严重的并发症有角膜失代偿、后囊破裂、玻璃体脱出等。预劈核技术可以明显降低超声乳化时间和能量,减轻手术对眼内组织的损伤,减少手术并发症,提高术后效果[1-2]。1993年由国外学者首创了预劈核技术,但是Combo劈核器对于Ⅳ级以上的硬核效果差,同时在技术操作时劈核器对囊袋有一个向下的压力,可引起悬韧带离断及后囊膜破裂以及前房操作空间受限等缺陷,所以这项技术介绍进中国以后,并没有在全国范围内很快地推广起来。2013年刘保松院长将他使用的针尖预劈核技术正式命名为尖峰预劈核技术[3],自此全国各地眼科同仁逐渐掌握并广泛运用。本课题组通过不断学习、总结经验并结合临床病例,来比较钩针预劈核技术与超声拦截劈核技术的特点,现报告如下。
1 资料与方法
1.1一般资料选择2017年1—9月于芜湖市第二人民医院眼科入院诊断为年龄相关性硬核白内障病人46例(53眼),核硬度分级为Ⅲ~Ⅳ级;排除患有高度近视眼底病变、糖尿病视网膜病变、角膜病变、青光眼、年龄相关性黄斑病变和葡萄膜炎等眼部并发症者及既往内眼手术史者。其中Ⅲ级核49眼,Ⅳ级核4眼,两组晶状体浑浊程度基本相同。部分病人合并患有高血压等疾病。
将病人按随机数字表法分为钩针预劈核组23例27眼,超声拦截劈核组23例26眼。其中钩针预劈核组男10例13眼,女13例14眼,年龄范围为54~89岁,年龄(74.8±10.3)岁,病程(2.0±0.4)年,术眼右眼12眼,左眼15眼,晶体核硬度Ⅲ级26眼,Ⅳ级核1眼;超声拦截劈核组男14例16眼,女9例10眼,年龄范围为54~84岁,年龄(72.0±11.7)岁,病程(2.1±0.5)年,术眼右眼14眼,左眼12眼,晶体核硬度Ⅲ级23眼,Ⅳ级核3眼。两组病人的性别、年龄、病程、术眼、晶体核硬度分级等一般资料差异无统计学意义(性别χ2=1.394;年龄t=1.831;病程t=1.471;术眼χ2=1.553;晶状体核硬度χ2=1.165。均P>0.05),具有可比性。
术前所有病人均进行常规检查,包括全胸片、心电图、血常规、凝血时间、生化全套、术前四项、眼球B超等;计算病人术眼的人工晶体度数。术前视力范围为光感至0.3;眼压范围为10.3~19.2 mmHg。
1.2手术器械及材料采用美国眼力健公司的Sovereign Compact超声乳化仪,德国Zeiss公司OPMI VISU l40型手术显微镜,TOPCON公司KR-8900型自动角膜曲率计,天津索维CAS-2000C眼科超声诊断仪,黏弹剂为山东博士伦福瑞达制药有限公司的爱维,人工晶状体度数计算采用SRK-lI公式。
1.3手术方法所有手术均由同一位技术娴熟的医生完成,使用眼力健公司的Sovereign Compact超声乳化仪,采用线性控制模式。超乳参数设置为:超声乳化能量上限为50%,负压为280 mmHg,流量为30 mL/min,注吸参数设置:负压500 mmHg,流量32 cc/min。术前1 h复方托吡卡胺滴眼液术眼散瞳3次,4 g/L盐酸奥布卡因滴眼液术前5 min内滴术眼3次,2%利多卡因0.2 mL做球结膜下浸润麻醉,11点处做角巩缘隧道切口,2点位角膜缘制作侧切口,撕囊针连续环形撕囊,直径为5.5~6.0 mm,平衡盐溶液(BBS)水分离和水分层。钩针预劈核组:前房充分注入粘弹剂,辅助切口伸入超乳劈核钩,自囊膜下勾住5~6点位晶状体核的赤道部;自主切口伸入撕囊针自上方1/3插入到晶体中心部位,两个器械相对用力将晶体核一分为二,旋转晶体核,再将残核二分为四;然后常规超声乳化吸出碎核,注吸皮质,植入人工晶体。超声拦截劈核组:采用拦截劈核技术,首先将超乳针头乳化进入到晶状体核约2/3深度,劈核钩探到囊袋内6点位晶状体赤道部,超乳头和劈核钩相对用力将核一劈为二,将晶状体核旋转30°再次超声拦截劈核,将核依次劈开超声吸出,注吸皮质,植入人工晶体。
1.4观察项目术中实际有效超声时间(EPT)、术后角膜水肿、术后裸眼视力及并发症等情况。
1.5统计学方法采用SPSS 13.0统计软件进行数据分析。两组资料的EPT值等计量资料比较使用两独立样本的t检验,术后角膜水肿及视力恢复情况等有序计数资料使用秩和检验进行统计学分析,以P<0.05为差异有统计学意义。
2 结果
2.1两组病人术中EPT值比较在核硬度为Ⅲ中,钩针预劈核组26眼EPT为(6.69±2.69)s,超声拦截劈核组23眼EPT为(9.49±3.03)s,两组间方差齐性检验F=0.803,P>0.05,两独立样本t检验t=-3.431,P<0.05,差异有统计学意义。钩针预劈核组的EPT值明显低于超声拦截劈核组。在核硬度为Ⅳ中,钩针预劈核组1眼EPT为36.8 s,超声拦截劈核组3眼EPT为15.6 s,钩针预劈核组的EPT值高于超声拦截劈核组。
2.2术后角膜水肿情况角膜水肿程度分级:0级为角膜透明无水肿;1级为角膜局限性薄雾状水肿,角膜内皮面光滑,虹膜纹理尚清晰可见;2级为角膜浅灰色水肿,角膜内皮面粗糙,虹膜纹理模糊;3级为角膜弥漫性灰白色水肿,角膜内皮面呈龟裂状,虹膜纹理视不清;4级为角膜乳白色水肿,眼内结构视不清。术后第1天两组角膜水肿情况差异有统计学意义(P<0.05)。见表1。
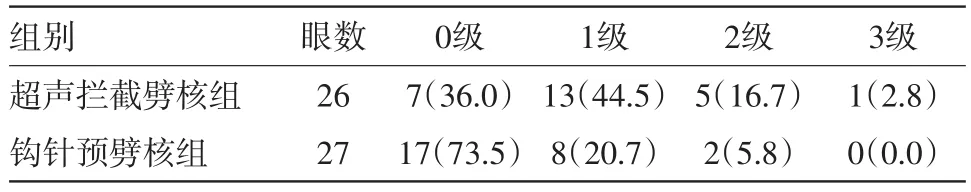
表1 白内障超声乳化53眼术后第1天两组角膜水肿程度比较/眼数(%)
2.3术后裸眼视力术后第1天两组视力情况比较,经秩和检验,P<0.05,两组差异有统计学意义。术后第7天两组视力情况比较,经秩和检验,P>0.05,两组差异无统计学意义。见表2。
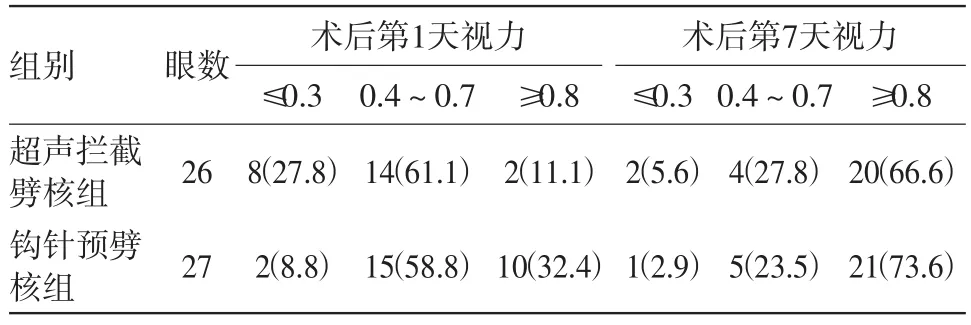
表2 白内障超声乳化53眼术后视力/眼数(%)
2.4其他并发症两组病例均手术顺利,无后囊膜破裂及前房出血、悬韧带离断及坠核等严重并发症发生,无退出病例。
3 讨论
白内障超声乳化核心技术是将晶状体核劈开碎裂乳化吸出,而劈核技术是其关键组成部分,大体上可分为超声劈核和机械劈核两大类[4]。对于硬核白内障,拦截劈核时使用的超乳时间及相应的能量就必然增加,其角膜水肿及视力预后不良的发生率也随之增加[5]。而在硬核超声乳化之前先行预劈核,整个劈核过程不需使用超声能量,可以减少前房操作时间,明显降低超声乳化时间和能量,降低手术对眼内组织的损伤,减少手术并发症,提高术后效果[2],目前国内文献报道的预劈核技术有很多种,如注射器针头囊袋内吸附劈核法[6]、双钩法预劈核[7]、超长劈核刀预劈核[8]、以及飞秒激光预劈核技术[9]等等,虽然优点很多,但是因为需要特殊操作手法、特殊的器械或昂贵的设备及住院费用较高等要求,从而导致这些预劈核技术的广泛开展受到限制。钩针预劈核[10]是利用截囊针和劈核钩的挤切作用就将核劈开,不用超声能量,也不用灌注及吸引,眼压相对稳定,减少前房涌动,减少了对眼内组织的扰动,操作简单、安全、学习曲线短。
由于角膜内皮细胞损伤和角膜水肿与术中的超声能量及超声时间呈正相关。所以减少术中超声能量及超声时间是减少角膜内皮细胞损伤的关键环节。刘伟等[11]报道Ⅲ级核中预劈核组的EPT均显著性低于非预劈核组。本研究的观察结果也证实在Ⅲ级硬核中,钩针预劈核组安全快速有效,EPT(6.69±2.69)s明显低于超声拦截劈核组(9.49±3.03)s,差异有统计学意义;由于此次入选病例中,Ⅳ级硬核较少,所以两组的EPT比较无意义。术后第1天钩针预劈核组的角膜水肿0级17眼,明显多于超声拦截劈核组7眼;术后第1天裸眼视力≤0.3者,钩针预劈核组和超声拦截劈核组分别为2眼和8眼;两组病例都未发生严重并发症;同时也体现了钩针预劈核技术的临床应用是有利于病人视力的康复,而不是以牺牲病人的利益为代价。
本课题组认为钩针预劈核技术具有以下优点[12]:(1)劈核方法设计合理,本技术在囊袋内进行劈核操作,远离角膜内皮组织,操作时一般不构成对角膜内皮的损伤。(2)易于劈核,晶体囊袋具有一定弹性,后囊膜与核之间存在一定间隙,只要术者双手操作配合得当,不会造成后囊膜破裂。
同时钩针预劈核技术的操作应注意以下几个要点[13]:(1)截囊针钩住核的上方向主切口方向轻轻牵拉,暴露核赤道部,侧切口伸入劈核钩勾住下方核块赤道部。(2)Chopper和截囊针进入核的深度为核厚度的1/2~2/3,通过侧拉力将核劈为两半。(3)Chopper和截囊针上下同时平衡用力插入晶状体核中央,这样能固定晶状体核及碎核。(4)劈核时应避免损伤前囊膜及晶状体悬韧带。
本次研究对象绝大部分是Ⅲ级核,少部分是Ⅳ级核,可能与白内障超声乳化手术的广泛普及、病人的就诊意识提高及病例较少等有关;此外未选择Ⅴ级核的病例,因为其皮质少,核大而硬,单纯依靠钩针的机械力量很难将核完全劈开,并且可致角膜内皮损伤、后囊膜破裂、晶状体核坠入玻璃体腔等风险显著增大。
综上所述,采用钩针预劈核处理硬核白内障,缩短了手术时间,降低了角膜水肿发生率,较早地改善病人术后视力,减轻了眼内组织的损伤,术后恢复快,安全可靠。
