保留乳头乳晕早期乳腺癌切除加背阔肌肌皮瓣I期乳房重建术32例临床观察
2019-10-09饶彬杨华伟
饶彬,杨华伟
2广西医科大学附属肿瘤医院乳腺外科,广西壮族自治区 南宁 530021
近代乳腺癌外科治疗经历了100多年的发展,手术方式从“最大可耐受治疗”的治疗理念转变为“最小有效治疗”;从单一的肿瘤切除到兼顾病人功能、心理及美容等提高病人生命质量的外科治疗模式转变。尽管保乳适应证不断扩大,然而仍有一部分病人因为乳腺癌而失去乳房。对于不适合保乳治疗、过度担心保乳术后复发以及不能接受保乳术后放疗而对乳房美容有强烈要求的病人,保留乳头乳晕的乳房切除术后乳房重建为其提供了一个很好的选择。本课题组回顾性分析了32例乳腺癌病人的临床病理及治疗资料,研究乳腺癌切除加背阔肌肌皮瓣Ⅰ期乳房重建的可行性和治疗效果。

图1 全乳房切除术:A为病例1;B为病例2

图2 部分乳晕加放射状切口乳房重建:A为正面;B为侧面;C为背面

图3 乳房放射状切口乳房重建:A为正面;B为侧面;C为背面

图4 经乳头乳晕类“Ω”式切口乳房重建:A为正面;B为侧面;C为背面
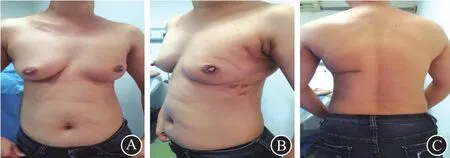
图5 沿Langer线弧形切口乳房重建:A为正面;B为侧面;C为背面
1 资料与方法
1.1一般资料纳入标准:(1)肿瘤边缘距乳头的最短距离≥2 cm;(2)肿瘤与皮肤及胸肌无粘连,肿瘤最大长径≤3 cm;(3)乳头乳晕复合体(NAC)无变硬、溃疡,乳头无溢液或溢血及内陷;(4)腋窝淋巴结无明显肿大,淋巴结未融合及固定;(5)临床查体或影像资料未发现NAC受累表现;(6)获得病人的知情同意。排除标准:(1)炎性乳腺癌;(2)术前接受过放化疗;(3)转移性乳腺癌病人。本研究符合《世界医学协会赫尔辛基宣言》相关要求。
乳房重建组:选择广西医科大学附属肿瘤医院乳腺科2013年3月至2017年6月收治的行保留乳头乳晕的乳房皮下腺体切除联合前哨淋巴结活检,或腋窝淋巴结清扫术加背阔肌肌皮瓣Ⅰ期乳房重建术共32例。
全乳房切除组:收集整理该科同期行患侧乳房单纯切除联合前哨淋巴结或者腋窝清扫术的早期乳腺癌病人的临床资料,共530例,并建立数据库,然后根据匹配设计方案,以肿瘤最大径,肿瘤边缘到乳头乳晕距离,腋窝淋巴结转移个数,激素受体及人表皮生长因子受体(HER2)情况等5个与乳腺癌局部复发率,远处转移率密切相关的变量进行配对,配对后按1∶1选取32例早期乳腺癌病人为对照组。经比较两组基线指标相近(P>0.05),见表1。
1.2方法手术方法:乳房重建组依照肿块的部位、大小、活检切口或穿刺点位置设计切口。先锐性分离乳头乳晕后方组织,保留乳头乳晕后方组织厚约0.5 cm,取乳头乳晕后方组织送术中冰冻,若乳头乳晕后方组织未见癌细胞侵犯,则保留NAC。保留乳房皮瓣约0.5 cm厚的皮下脂肪,将皮瓣下乳腺腺体组织连同胸大肌筋膜完整切除,切除时注意乳房下皱褶及腋窝前皱襞形态。术前行腋窝淋巴结超声引导下针吸细胞学涂片病理检查。如涂片未找到癌细胞,则行前哨淋巴结活检,如术中有癌转移再行腋窝淋巴结清扫术;如涂片找到癌细胞,则直接行腋窝淋巴结清扫术。同侧背部肩胛下角设计横梭形或斜梭形切口。按切除患侧乳房组织体积或对侧乳房形态为参考切取皮瓣的组织量,切取时应保留皮下0.2~0.5 cm厚脂肪组织以保证供区皮瓣的真皮下毛细血管网层,背阔肌切取时肩胛区、背阔肌前缘、髂嵴上方的脂肪组织尽量保留在背阔肌肌皮瓣肌肉表面。在解剖分离腋窝组织时,注意肩胛下胸背血管蒂的保护,切取的背阔肌肌皮瓣经腋后皮下通道转移到前胸缺损区,留置背部供区负压引流管。然后改半坐卧位,根据对侧乳房形态调整肌皮瓣的位置和形态。腋下及胸壁放置负压引流管。全乳房切除组常规行患侧乳房切除,术前或术中明确腋窝淋巴结有转移则行腋窝淋巴结清扫。

表1 乳腺癌64例乳房重建组与全乳房切除组的基线指标比较/例
1.3观察指标术后通过观察皮下积液、皮瓣坏死、切口感染、伤口愈合不良、患肢活动障碍及术后拔管时间对两组病人术后并发症及术区愈合时间进行对比。术后至少半年之后应用Harris标准对手术后乳房外观美容程度进行评价[1],主要包括优、良、一般、差。优:病人非常满意,重建乳房与健侧乳房比较位置对称,大小基本一致。良:病人比较满意,重建乳房与健侧乳房比较位置基本对称,大小相差不大,着装后双乳无明显区别。一般:病人不满意,双侧乳房位置及或大小明显不对称,着装后双乳差别明显。差:重建乳房严重变形。术后至少半年之后应用生命质量测定量表(FACT-B)对乳腺癌术后病人生命质量进行评价[2],该量表包括5个方面36个项目(病人的健康状况、社会/家庭状况、情感状况、功能状况、附加关注),总分范围0~144分,病人得分越高说明生存质量越好。术后随访对比两组病人的局部复发率及远处转移率。
1.4随访随访截止日期为2017年12月,随访率100%。随访方式包括对病人进行书面和电话随访,查阅门诊及住院病历。
1.5统计学方法所有数据应用SPSS 17.0软件进行统计处理。计数资料采用χ2检验;计量资料采用成组t检验;等级资料采用秩和检验。P<0.05表示差异有统计学意义。
2 结果
2.1术后并发症及术区愈合时间的对比乳房重建组术后背阔肌肌皮瓣均存活,术后未出现患肢活动障碍。两组病人在术后皮下积液、皮瓣坏死、切口感染、切口愈合不良及患肢活动障碍等并发症发生情况上差异无统计学意义(P>0.05)。在术后拔管时间上乳房重建组长于全乳房切除组(P<0.05)。见表2。

表2 乳腺癌64例乳房重建组与全乳房切除组的术后并发症及术后拔管时间的比较
2.2术后外形美容程度评价的对比乳房重建组术后评价优为17例,良为10例,一般为5例,差为0例,优良率达到84.38%,全乳房切除组外形均评价为差。乳房重建组病人术后乳房外形美观程度明显优于全乳房切除组(P<0.01)。见图1~5。
2.3两组病人术后生命质量的对比乳房重建组与全乳房切除组在健康状况、社会/家庭状况、情感状况、功能状况、附加关注5个方面及总分均差异有统计学意义(P<0.05),乳房重建组病人术后生命质量优于全乳房切除组。见表3。
2.4两组病人术后局部复发及远处转移情况的对比两组病人64例均完成随访,随访时间范围为6~57个月,乳房重建组和全乳房切除组中位随访时间分别为28和27个月。至随访结束,两组病人均未出现死亡病例。乳房重建组术后无乳头乳晕区复发,1例出现局部区域复发,无远处转移病人;全乳房切除组术后有1例出现局部区域复发,1例病人出现肝及骨部位远处转移。乳房重建组和全乳房切除组局部复发率为3.13%比3.13%(χ2=0.000,P=1.000)、远处转移率0.00%比3.13%(P=0.500),均差异无统计学意义(P>0.05)。
3 讨论
3.1保留乳头乳晕的安全性保留乳头乳晕复合体的乳腺切除术(NSM)术后复发率受多种因素影响,比如病人的肿瘤的最大径、是否有脉管癌栓、肿瘤距乳头乳晕距离、腋窝淋巴结转移情况、组织学分级、人表皮生长因子受体2(HER-2)等,而与保留NAC无关[3-8]。
本研究中,两组病人局部复发及远处转移率差异无统计学意义。乳房重建组未增加病人的局部复发率及远处转移率考虑与两组病人的一般临床病理资料匹配,同时严格筛选病人减少乳头乳晕受累风险等因素有关。本研究入组病人肿瘤最大径≤3 cm,肿瘤边缘距离乳头乳晕≥2 cm,乳头无内陷、溢液或溢血,乳头乳晕皮肤无变硬、溃疡,术前临床及影响评估乳头乳晕无受累,同时术中行乳头乳晕基底部冰冻病理,如有累及则行乳头乳晕切除,减少和排除了乳头乳晕受累的风险。另外乳腺癌术后局部复发不是由乳房皮肤组织引起,主要是来自术后残留的乳腺导管上皮,乳腺癌主要发生于乳腺的终末导管或小叶单位,而乳腺终末导管和小叶单位多很少存在于乳头乳晕内[9]。因此,在严格的入组病人及熟练的外科技术下,可以减少乳腺腺体的残留,保留乳头乳晕的乳腺癌术后乳房重建并未增加乳腺癌术后局部复发及远处转移率,未对其预后带来负面影响,乳腺癌病人行乳房切除术后均可考虑行乳房重建。
3.2背阔肌肌皮瓣乳房重建术背阔肌因解剖变异较少,供血血管位置固定,同时血液供应丰富,方便解剖及切取,肌皮瓣切取后对背部的形态及功能无明显影响,因此是很好的供瓣区[10-11]。我国女性较欧美女性乳房普遍偏小,对于乳房肿瘤较大的病人,为满足保乳要求需要切除比较多的乳腺组织,这样在平衡肿瘤治疗及美容效果上都存在明显的局限性,容易造成乳房畸形。保留周围脂肪组织的背阔肌肌皮瓣能为中小型乳腺癌病人乳房再造提供一种选择。
带蒂背阔肌肌皮瓣转移至前胸区时,为了防止胸背血管蒂牵拉和扭曲,背阔肌的肱骨止点不必切断,但需充分游离血管蒂,另外,胸背动脉的前锯肌分支因其可以形成侧支循环预防肌皮瓣坏死也应保留。由于背阔肌皮瓣肌肉组织偏多,为预防因术后水肿消退、肌肉萎缩导致重建乳房缩小、与健侧不对称,并避免假体的使用,术中切取的背阔肌肌皮瓣应该尽量包括背阔肌前缘、肩胛区周围、髂嵴上方的脂肪组织,以提供足够的乳房重建组织量;乳房塑形时可折叠背阔肌肌皮瓣,以增加肌皮瓣厚度,使重建乳房大于健侧乳房体积的20%~30%为宜[12-13]。术中注意乳房下皱襞及腋前襞的重建,参照健侧乳房大小和形态进行塑形,再造后的乳房与健侧对称,质地柔软、自然,效果良好。
3.3背阔肌肌皮瓣乳房重建主要并发症防治
3.3.1背部供区皮下积液 背部供区皮下积液成为背阔肌肌皮瓣乳房重建术中最常见的并发症之一。由于背部供区皮瓣分离范围广、面积大术后供区渗液较多,同时周围组织吸收能力差,造成背部供区术后空腔容易出现积液、积血。本研究中,行背阔肌即刻乳房重建病例32例,术后背部供区发生皮下积液有6例,其发生率为18.75%。留置负压吸引,通畅引流,必要时采取弹力绷带加压包扎后积液可逐渐吸收和减少。为减少背部供区皮下积液,术中应严格止血,减少创面渗血;背部皮瓣范围切取不宜过宽,皮瓣拉拢缝合的张力不宜过大,也不能留取过多而使皮瓣囊性空腔过大从而导致皮下积液。保留的供区皮瓣不能过薄从而影响组织吸收能力。为保证通畅引流,建议采用22号橡胶引流管,引流管侧孔要大而多。
表3 乳腺癌64例乳房重建组与全乳房切除组生命质量评价的比较/(分,±s)
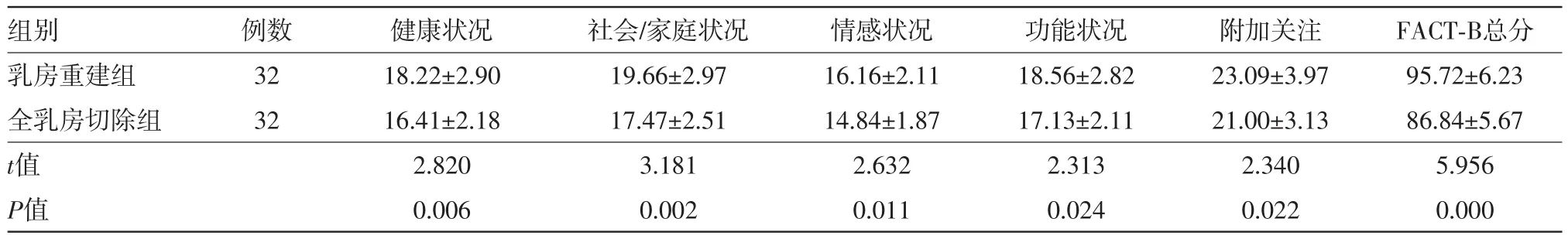
表3 乳腺癌64例乳房重建组与全乳房切除组生命质量评价的比较/(分,±s)
组别乳房重建组全乳房切除组t值P值例数32 32健康状况18.22±2.90 16.41±2.18 2.820 0.006社会/家庭状况19.66±2.97 17.47±2.51 3.181 0.002情感状况16.16±2.11 14.84±1.87 2.632 0.011功能状况18.56±2.82 17.13±2.11 2.313 0.024附加关注23.09±3.97 21.00±3.13 2.340 0.022 FACT-B总分95.72±6.23 86.84±5.67 5.956 0.000
3.3.2乳头乳晕坏死 乳头部分或完全坏死是NSM术后最严重的并发症。大多数的研究显示NAC坏死率较低,多数文献报道,乳头的坏死率<10%[14-17]。NAC坏死与手术切口选择、辅助放射治疗、乳房重建类型、吸烟史、体重指数及病人年龄等多因素相关[18]。高德宗等[19]研究认为乳晕皮下动脉网距乳晕表皮0.3~0.5 cm,保留乳头乳晕皮下厚5 mm的组织可保留乳头乳晕大部分的血供。Endara等[20]进行的Meta分析显示,NAC坏死率为7%,双环法乳房悬吊术切口、放射状切口、乳房下皱襞切口、环乳晕切口、经乳晕切口5种切口的NAC坏死率分别为4.76%、8.83%、9.09%、17.81%和81.82%。另外,术中乳头乳晕后方组织避免采用电凝切除,以减少皮下毛细血管网的破坏;术后为充分保护乳头,避免其过度加压缺血坏死,应用剪孔的棉垫覆盖。如果术后出现乳头乳晕缺血发黑,不应急于切除,大多数病例可以通过换药理疗达到痂下愈合,从而保留乳头外形。一旦乳头乳晕发生坏死或者切除乳头乳晕,将失去行保留NAC手术的意义。本研究乳房重建组未出现完全乳头乳晕坏死的病例;2例(6.25%)出现局限性乳头乳晕坏死,部分色素脱失导致乳头乳晕局部肤色变白,后期痂下愈合乳头稍平坦。
3.4术后乳房美容评价及生命质量对比乳房不仅是女性自我完整形象的重要组成部分,还是维持女性性心理特征的重要组成部分,不仅是女性重要的功能器官,更是女性重要的审美器官。乳头乳晕更是乳房的美学中心,是维持女性乳房形体美的中心点[21-22]。
随访结果显示,有27例病人,对重建乳房的对称性、形态、质感均较满意,优良率为84.38%。这与选择中小型乳房病例及切除背阔肌肌皮瓣时保留较多周围脂肪组织,从而为重建乳房提供足够的组织量有重要关系;同时与选择行保留NAC的乳房重建也密切相关[23]。有5例病人在重建乳房美容评价中评价为一般,其中有3例病人由于健侧乳房中等偏大,术前评估不充分,因肌皮脂肪瓣组织量偏少、脂肪液化坏死、肌肉萎缩等原因导致重建乳房较健侧明显偏小。另外有2例病人由于对NAC血供保护不够,术后出现乳头乳晕色素脱失。
本研究乳房重建组生命质量优于全乳房切除组。全乳房切除组常因为身体的缺陷,而造成心理障碍,她们的健康、情感和社会家庭等状况更差;而身体形态完整的乳房重建病人,自信心增加,缺失乳房后的心理障碍慢慢减轻,性生理康复的更快,慢慢的回归到家庭及社会,夫妻生活更和睦,提高了生活的质量。
综上所述,从保留乳头乳晕的治疗原则出发,合理的选择病人,保留乳头乳晕的早期乳腺癌根治术加背阔肌肌皮瓣Ⅰ期乳房重建术与全乳房切除根治手术有相当的疗效,虽然增加了术后拔管时间,但术后并发症是可控的,同时可显著改善乳腺癌病人术后乳房的外形及提高病人术后生命质量,值得临床推广。
(本文图1~5见插图10-4)
