滑槽植骨联合LCP固定治疗股骨骨折术后骨不连的临床分析
2019-10-09喻海筹
喻海筹
410600湖南省宁乡市人民医院,湖南 宁乡
股骨骨折术后骨不连是临床并发症之一,主要由营养状态差、骨头硬化及骨质量降低等因素导致[1]。一般来说,机体骨组织具有强大的自身修复能力,给予其有效治疗大多患者均能够良好愈合,但部分患者受上述因素影响,导致骨不连并发症发生,骨折部位无法顺利愈合,如未能及时有效治疗,便会对其健康及行动能力造成影响[2]。本院围绕股骨骨折术后骨不连患者治疗开展研究,现报告如下。
资料与方法
2017年8月-2018年9月收治股骨骨折术后骨不连患者70例,采用均衡分组法分为两组,各35例。联合组男24例,女11例;年龄24~54 岁,平均(39.5±1.2)岁。参与组男25例,女10例;年龄24~55 岁,平均(39.4±1.4)岁。两组患者一般资料比较,差异无统计学意义(P>0.05)。
方法:①参与组采用常规固定方案治疗,医务人员将黏附于患者骨折端纤维组织进行清除,后重新使用钢板固定。②联合组采用滑槽植骨联合LCP 固定治疗。具体内容如下:护理人员指导患者取健侧卧位,给予全麻协助手术开展;于患肢处原有切口入路,针对骨折端已经闭合患者,则应在断端中心股骨部位建立切口;针对对位效果不佳患者可对其断骨处进行调整,根据其长度及力线调整至良好位置时开放LCP 固定术;针对对位良好患者,可优先给予LCP 固定治疗;固定良好后,在骨不连部位近端及远端骨干建立骨槽,使用电刀标记开槽部位,明确范围及位置;后于股骨上间隔1~1.2 cm 完成钻孔操作,成功开槽后将骨固定板去除,有效清除股骨端间缝残留的硬化骨及软组织,使用生理盐水对术野进行冲洗;实施扩髓腔处理,将松质骨置入骨折后侧间隙,将小棍状自体髂骨植入髓腔内,于断端周围植入植骨搭建骨桥,逐层缝合切口后完成手术。
研究指标:术后2 个月观察治疗效果,包括愈合率、感染发生情况,并记录手术时间、切口长度、术中出血量及治疗前后步行能力评分变化。步行能力采用Holden 功能性步行分级法进行评定,根据步行表现分为0~5 级,级别越高表明步行能力越好[3]。
统计学方法:采用SPSS 21.0 统计学软件分析数据。计量资料用(±s)表示,采用t检验;计数资料用[n(%)]表示,采用χ2检验;P<0.05 为差异有统计学意义。
结 果
两组愈合率比较:联合组愈合率为100.00%(35/35),参与组为77.14%(27/35),联合组愈合率高于参与组,差异有统计学意义(χ2=6.915,P<0.05)。
两组感染率比较:联合组感染率为2.86%(1/35),参与组为22.86%(8/35),联合组感染率低于参与组,差异有统计学意义(χ2=4.590,P<0.05)。
手术时间、切口长度、术中出血量比较:联合组手术时间及切口长度短于参与组,术中出血量少于参与组,差异有统计学意义(P<0.05),见表1。
两组治疗前后步行能力评分比较:联合组治疗后步行能力评分高于参与组及治疗前,差异有统计学意义(P<0.05),见表2。
讨 论
股骨骨折是临床骨科常见骨折类型,由生理因素及外界因素作用于股骨导致。目前临床针对股骨骨折患者多采用手术治疗,通过有效复位及促进骨折愈合来达到治疗目的,但部分患者术后存在骨不连等并发症发生,如未能得到有效治疗,便会影响其预后恢复及手术疗效,部分严重者可出现股骨生理功能减退及下肢运动功能丧失。以往临床针对股骨骨折术后骨不连患者多采用常规固定方案治疗,即通过清理骨折端纤维组织及有效固定来确保其健康,虽然具有一定效果,但是并不能满足所有患者对疗效的满意需求。滑槽植骨联合LCP 固定是近年来临床用于治疗骨不连的措施,其中滑槽植骨能够使骨板跨越骨折断端,在一定程度上抵消部分骨折线,并通过手术操作在对其进行固定的同时,尽可能保留折断处血运情况;而LCP 固定干预则能够在其基础上对固定效果作出提升,协助螺钉达到钢板与断骨骨干的高密度性,促使治疗效果提升[4]。综上所述,在股骨骨折术后骨不连中采用滑槽植骨联合LCP 固定治疗具有显著效果,能够改善其步行能力,并降低感染风险,值得临床推广。
表1 两组手术时间、切口长度、术中出血量比较(±s)

表1 两组手术时间、切口长度、术中出血量比较(±s)
组别 n 手术时间(min) 切口长度(cm) 术中出血量(mL)联合组 35 68.94±10.46 10.15±1.45 100.41±21.21参与组 35 85.29±10.33 15.69±1.67 167.26±22.23 t 6.580 14.819 12.872 P 0.000 0.000 0.000
表2 两组治疗前后步行能力评分比较(±s,分)
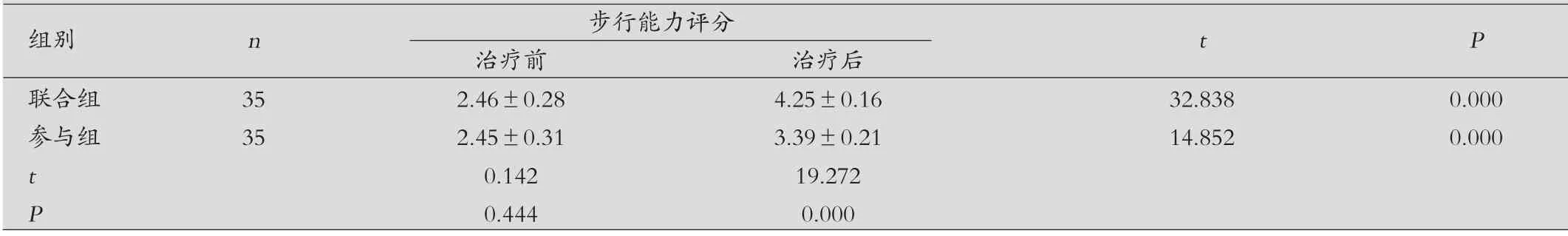
表2 两组治疗前后步行能力评分比较(±s,分)
组别 n 步行能力评分 t P治疗前 治疗后联合组 35 2.46±0.28 4.25±0.16 32.838 0.000参与组 35 2.45±0.31 3.39±0.21 14.852 0.000 t 0.142 19.272 P 0.444 0.000
