高频超声诊断指伸肌腱滑脱的应用价值
2019-10-08陈浩宇何秀珍
梁 彤,陈浩宇,涂 滨,何秀珍
(1.广州中医药大学附属佛山市中医院超声科,2.手外科,广东 佛山 528000)
手指伸肌腱滑脱是指外伤等原因导致掌指关节背侧腱帽、矢状束和腱间筋膜损伤,握拳时指伸肌腱向桡侧或尺侧脱位,临床并不多见[1];患者掌指关节背侧局部肿痛,握拳时伸肌腱向尺侧偏移,甚至可导致手指不能完全伸直,严重影响手指功能[2]。因此,准确评价指伸肌腱滑脱的病因、损伤部位及损伤程度具有重要临床意义。本研究采用高频超声探查掌指关节背侧外伤患者,判断其指伸肌腱是否有滑脱及滑脱程度,并与手术结果对照,评估超声对指伸肌腱滑脱的诊断效能及其临床应用价值。
1 资料与方法
1.1 一般资料 选取2013年1月—2018年12月32例于本院就诊的掌指关节背侧外伤、临床疑诊指伸肌腱滑脱患者,男21例,女11例,年龄21~46岁,平均(28.0±5.0)岁;病程2天~3个月,平均(10.00±2.50)天;均诉掌指关节背侧肿痛,部分手指不能完全伸直。
1.2 仪器与方法 采用Toshiba Aplio 500彩色多普勒超声诊断仪,线阵探头,频率5~14 MHz。嘱患者取坐位,手平放于检查床,手背朝上。先以纵切面观察患指伸肌腱的连续性,并于掌指关节区域横切探查腱帽结构的肿胀情况。嘱患者缓慢做握拳动作,观察掌指关节0°~90°屈曲时患指伸肌腱在腱帽处的滑动范围。由1名具有5年以上肌骨超声扫查经验的医师完成全部检查。
由2名高年资手外科医师完成手术,术中观察指伸肌腱的连续性、掌指关节背侧处腱帽结构的连续性及伸肌腱在腱帽处的滑动范围。
1.3 统计学分析 采用SPSS 18.0统计分析软件。超声检查结果和手术结果的一致性采用Kappa检验,Kappa≥0.75,为一致性好;0.40≤Kappa<0.75,为一致性一般;Kappa<0.40,为一致性较差。
2 结果
32例掌指关节背侧外伤患者中,25例接受手术治疗,其中指伸肌腱部分滑脱7例、完全滑脱18例,均为指伸肌腱向尺侧滑脱;7例仅腱帽挫伤,接受随访观察。
腱帽挫伤声像图表现为腱帽肿胀,回声减低,掌指关节从0°~90°屈曲时,指伸肌腱未见向两侧滑动(图1、2);指伸肌腱部分滑脱声像图表现为腱帽明显肿胀,桡侧结构紊乱,掌指关节从0°~90°屈曲时,指伸肌腱可见向尺侧滑动,但未进入掌骨头尺侧沟(图3);指伸肌腱完全滑脱声像图表现为腱帽明显肿胀,桡侧结构紊乱,掌指关节从0°~90°屈曲时,指伸肌腱向尺侧滑动并进入掌骨头尺侧沟(图4)。
32例疑诊指伸肌腱滑脱患者的超声检查与手术或随访结果对照见表1。超声漏诊指伸肌腱完全滑脱1例,将2例完全滑脱误诊为部分滑脱。超声检查与手术结果一致性好(Kappa=0.85,P<0.01)。

表1 32例疑诊指伸肌腱滑脱患者超声检查与手术或随访结果对照(例)
3 讨论
指伸肌腱于掌指关节背侧向远端延续时分出横行和斜行两种纤维,向两侧扩展形成指背腱膜的扩张部,即为伸肌腱帽。指伸肌腱通过腱帽至手指远端,在腱帽两侧由矢状束和腱间筋膜固定,使指伸肌腱在滑动时免于脱位[3-4]。外伤(约占48.80%)、关节滑膜炎性反应(约占44.50%)及先天发育(约占5.20%)等[5-6]多种因素均可导致指伸肌腱的腱帽结构发生损伤。若腱帽一侧断裂,在手指屈伸活动时可发生伸肌腱向健侧移位,导致伸指功能障碍。对于腱帽撕裂,临床多采用手术治疗,而手术时机非常重要——新发损伤(损伤时间<3周)局部尚无瘢痕形成,可直接缝合;而陈旧性损伤(损伤≥3周)两断端逐渐挛缩并被瘢痕组织填充,不能直接缝合,导致治疗困难[7]。因此,及早、准确评价指伸肌腱滑脱的病因及损伤程度具有重要临床意义。既往主要通过临床表现诊断指伸肌腱滑脱。对于症状明显的完全滑脱,临床诊断并不困难;但对于症状不明显的部分滑脱及外伤后掌指关节背侧肿胀明显的完全滑脱则常发生漏诊,导致错过最佳修复时期。MRI是诊断和评价关节软组织病变的首选影像学检查方法[8-10],但对显示腱帽有一定困难,且无法进行动态观察。因此,探索一种无创、简便且准确率较高的影像学评价方法是诊治指伸肌腱滑脱的关键。
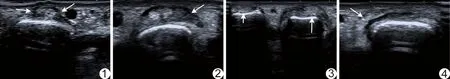
图1 患者女,37岁,正常指伸肌腱腱帽声像图 左手第3指掌指关节背侧腱帽呈均匀带状低回声(箭),包绕伸肌腱,屈伸掌指关节时肌腱始终位于掌骨中央部 图2 患者女,37岁,腱帽挫伤声像图 右手第3指腱帽肿胀,回声减低(箭),掌指关节屈曲时指伸肌腱位于掌骨中央部 图3 患者男,25岁, 指伸肌腱部分滑脱声像图 左手第4指腱帽肿胀,桡侧结构紊乱,掌指关节屈曲时可见指伸肌腱向尺侧滑动,但未进入掌骨头尺侧沟(长箭);短箭示正常腱帽,掌指关节屈曲时指伸肌腱未见向两侧移位 图4 患者男,27岁,指伸肌腱完全滑脱声像图 右手第4指腱帽肿胀,桡侧结构紊乱,掌指关节屈曲时可见指伸肌腱向尺侧滑动,并进入掌骨头尺侧沟(箭)
高频超声可清晰显示软组织结构,其在肌肉骨骼系统某些方面的诊断价值甚至优于MRI[11-12]。而对于腱帽滑脱,Lopez-Ben等[6]曾报道应用超声动态检查2名创伤性和1名先天性指伸肌腱滑脱患者,认为握拳动作有助于判断腱帽损伤。腱帽的结构复杂,其由中央束、侧束、矢状束及横、斜行纤维组成的膜状结构相互协调,共同维持指伸肌腱在各种状态下张力的平衡[13]。本组超声对指伸肌腱滑脱的诊断结果与手术所见的一致性好(Kappa=0.85),表明超声可显示腱帽撕裂及肌腱滑脱。腱帽结构横切声像图表现为带状中等回声包绕伸肌腱,静态观察无法区分腱帽、矢状束及腱间筋膜;通过实时、动态观察肌腱、韧带、关节的运动情况,可对有无损伤及损伤程度进行判断[14]。既往研究[15]结果显示,矢状束和腱帽损伤只能造成伸肌腱部分滑脱,而伸肌腱完全滑脱则是在腱帽、矢状束损伤基础上发生腱间筋膜的损伤。超声虽然无法分辨腱帽、矢状束及腱间筋膜,但可通过动态观察伸肌腱于掌指关节0°~90°屈曲过程中在掌骨头处的滑动情况来判断损伤程度:如仅为部分滑脱,可认为只有腱帽、矢状束损伤;如为完全滑脱,则考虑合并腱间筋膜损伤。治疗伸肌腱滑脱时,需要重视腱间筋膜损伤并予以修复,后者是防止伸肌腱滑脱复发的关键。
本组超声漏诊指伸肌腱完全滑脱1例,主要原因在于早期对此疾病了解不足,仅关注伸肌腱的纵向连续性,未行横切面及动态检查而忽视了肌腱滑脱;另外超声将2例完全滑脱误诊为部分滑脱,可能由于疼痛导致患者手指屈曲角度不够,未能观察到伸肌腱完全进入掌骨头尺侧缘。另外,本组所有指伸肌腱滑脱均为向尺侧滑脱,这一方面是由于指伸肌腱从腱帽至近端有一倾斜角度,以第2、3指明显;另一方面,手部内在肌协同手指伸屈肌腱向尺侧的牵拉作用强于桡侧,掌指关节伸屈活动时,桡侧腱帽所承受的应力大于尺侧[2,15],故桡侧是抗张力的薄弱环节。任何原因使腱帽桡侧、矢状束及腱间筋膜发生纵形或斜形撕裂,均可导致伸肌腱向掌指关节尺侧滑脱。
综上所述,超声可通过动态观察诊断指伸肌腱滑脱及其程度,为临床治疗提供重要依据。
