采用手术康复一体化模式治疗肱骨近端骨折的临床疗效观察
2019-09-27余翔李旭王拥军
余翔,李旭,王拥军
(1.上海中医药大学附属第七人民医院骨伤科,上海 200137;2.上海中医药大学附属龙华医院骨伤科,上海 200032)
康复是骨折治疗的三大原则之一[1]。肩关节是人体活动度最大的关节,其关节周围骨折术后的康复显得尤为重要[2]。肱骨近端骨折作为常见的肩关节周围骨折,其发病率近年来呈不断上升的趋势[3],但现有的肱骨近端骨折的术后康复方案往往比较死板,大多按照时间段来分配康复项目,而没有考虑患者的个体差异[4]。本研究希望通过比较手术康复一体化模式和常规康复模式对肱骨近端骨折术后患者肩关节功能的疗效,寻找一种科学合理、切实可行的临床个体化康复方法。
1 资料与方法
1.1 纳入与排除标准 纳入标准:a)有明确外伤史,且X线片和CT显示为肱骨近端新鲜骨折;b)已行肱骨近端骨折切开复位钢板内固定治疗,且手术时间不超过3 d;c)受伤前该肢体功能正常,无手术史;d)患者年龄为18~90岁;e)患者术前血红蛋白>6.0 g/L,白蛋白>25 g/L,肝、肾、心、肺等功能均可耐受手术。排除标准:a)患者为病理性骨折;b)患者有精神性疾病;c)患者合并神经、动脉损伤。
1.2 一般资料 选取2016年1月至2018年12月在上海市第七人民医院骨科接受肱骨近端内固定锁定系统(proximal humeral internal locking system,PHILOS)治疗的肱骨近端骨折患者100例。根据随机数字表法分为两组:常规康复组和评分康复组,每组各50例。常规康复组中男19例,女31例;年龄为27~87岁,平均(58.24±14.52)岁;体重54~75 kg,平均(63.74±4.67)kg;身高147~178 cm,平均(164.90±6.96)cm。评分康复组中男22例,女28例;年龄27~86岁,平均(58.38±14.78)岁;体重52~76 kg,平均(63.24±6.07)kg;身高150~177 cm,平均(164.20±6.65)cm。两组患者在性别、年龄、体重和身高等方面差异无统计学意义,具有可比性(P>0.05)。
1.3 康复安全评分 根据《早期运动康复安全性评定》[5]表对两组患者进行打分,其中骨折的粉碎程度、内固定的稳定性和软组织的完整性三个项目由手术主刀医师进行打分。常规康复组评分为20~92分,平均(60.02±17.95)分。评分康复组评分为17~90分,平均(59.94±19.83)分。两组患者在康复评分上比较,差异无统计学意义,具有可比性(P>0.05)。
1.4 康复方案 常规康复组根据指南制定康复方案。第一阶段术后0~2周,以消肿止痛为主,包括冰敷、淋巴引流和肘、腕关节活动等;第二阶段术后2~4周,以被动活动为主,包括肩关节被动活动范围练习,钟摆运动、等长收缩训练、肩胛胸壁活动等;第三阶段术后4~8周,以主动活动为主,包括肩关节主动活动范围练习、等张训练、抗阻运动、健身车和弹力带训练等;第四阶段术后8~12周,追求恢复肌力和正常的关节节律,包括Biodex训练、抛接物训练和积极、主动的抗阻范围运动等。
评分康复组采用相同的康复项目,但是在康复时间上会根据康复安全的评分进行调整。81~100分:第一阶段0~3 d,第二阶段3 d~2周,第三阶段2~4周,第四阶段4周以后;61~80分:第一阶段0~1周,第二阶段1~3周,第三阶段3~6周,第四阶段6周以后;41~60分:第一阶段0~2周,第二阶段2~4周,第三阶段4~8周,第四阶段8周以后;21~40分:第一阶段0~3周,第二阶段3~6周,第三阶段6~12周,第四阶段12周以后;0~20分:第一阶段0~4周,第二阶段4~8周,第三阶段8~16周,第四阶段16周以后。
1.5 结局指标 共4个观测时间点:第1个时间点为康复治疗前,即术后1d;另外3个为随访时间点,分别是术后2周、术后1个月和术后3个月。主要结局指标为两组患者的肩关节Neer评分;次要结局指标是两组患者的不良反应发生率,包括疼痛、螺钉松动、骨折移位、骨折不愈合、肱骨头坏死等。
2 结 果
两组患者共100例,每组50例。共有91例患者完成随访,其中常规康复组45例,评分康复组46例。
2.1 基线期比较 两组患者的一般资料和康复安全评分的基线期比较,差别无统计学意义(P>0.05)。常规康复组术后第1天(康复治疗前)的肩关节Neer评分为(9.22±2.76)分;评分康复组术后第1天(康复治疗前)的肩关节Neer评分为(9.92±2.78)分。两组比较差别无统计学意义(P>0.05,见表1)。
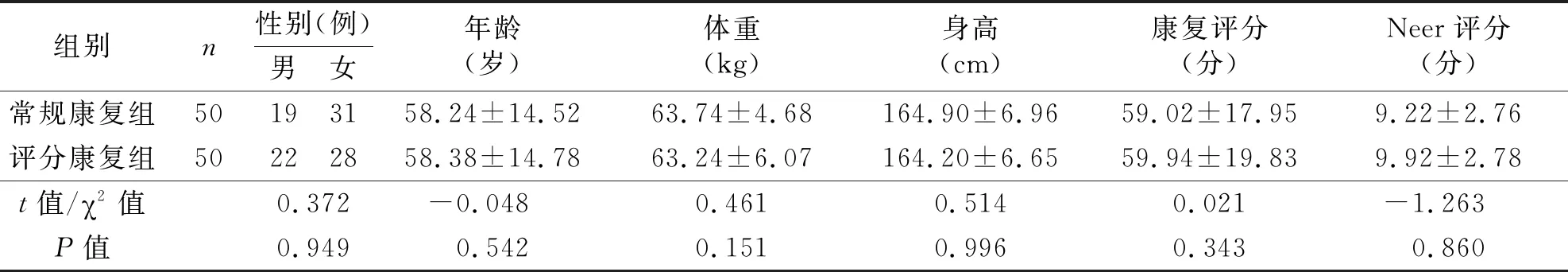
表1 两组患者的基线期数据比较
2.2 肩关节Neer评分比较 统计方法采用双因素重复测量分析。首先进行球形假设,本研究中球形检验结果P=0.000,提示数据不满足球形假设,应以多元方差分析结果为准。
2.2.1 组内比较 本研究中时间和分组时间均P<0.05,提示两组患者的肩关节Neer评分分值在术后1 d、术后2周、术后1个月和术后3个月共4个时间点呈逐渐上升的趋势(见图1)。
2.2.2 组间比较 两组间的的方差分析结果显示P=0.02,提示两组间的差异有统计学意义,评分康复组的Neer评分分值更高(见图1)。
2.2.3 3个随访时间点的Neer评分比较 评分康复组在术后2周和术后1个月的Neer评分均显著优于常规康复组,差异有统计学意义(P<0.01);但两组在术后3个月时的Neer评分差异无统计学意义(P>0.05,见表2)。
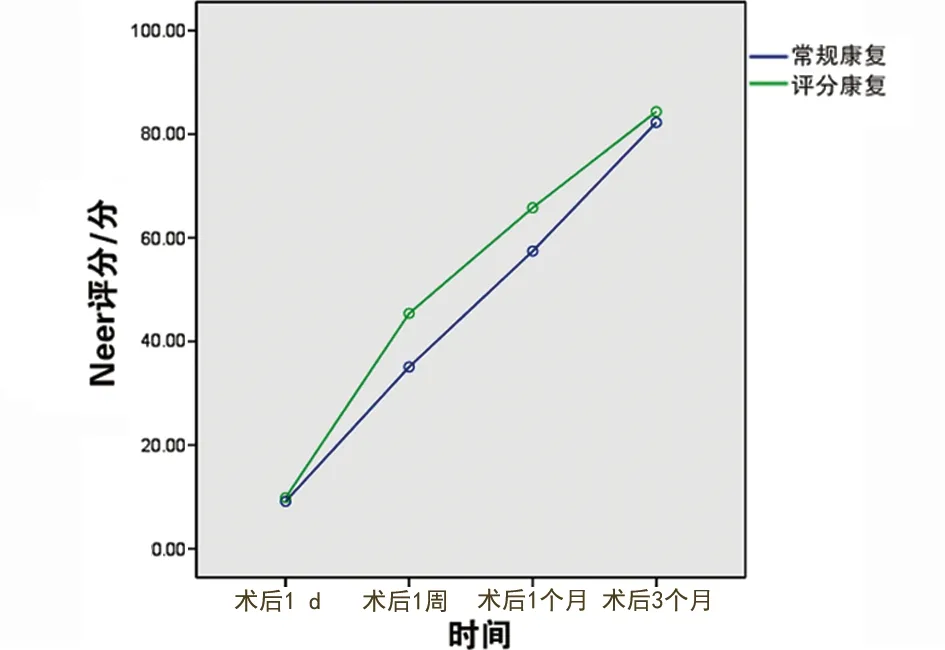
图1 两组患者肩关节Neer评分比较
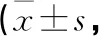
表2 两组患者3个随访时间点的Neer评分比较分)
2.3 并发症发生率比较 随访期间常规康复组共发生并发症9例,包括6例疼痛剧烈,2例内固定松动和1例骨折移位;评分康复组发生并发症4例,均为疼痛剧烈。两组的并发症发生率比较,差异无统计学意义(P>0.05)。疼痛剧烈患者予以对症处理,并适当减少关节的ROM训练;内固定松动患者予以外固定保护制动;骨折移位患者采取二次手术,重新切开复位更换内固定。
3 讨 论
3.1 康复安全和手术康复一体化 自从1958年AO提出“复位、固定、康复锻炼”的骨折治疗原则以来,康复就始终是骨折治疗中密不可分的一部分[6]。但现有的康复模式却比较死板[7],康复师往往是照搬康复指南在不同的时间段给予患者不同的康复项目,很少考虑患者的个体差异[8]。有的患者骨质疏松,内固定不确切,软组织毁损严重,常规的康复方案可能造成螺钉松动、骨折再移位[9];有的患者骨折类型简单,内固定坚强,普通的康复方案反而延缓患者的关节功能恢复[10]。有经验的康复师或许会根据患者实际情况对方案作出一些调整,但他们对手术情况的了解仅仅来自术前及术后的影像学资料和手术记录,不仅不直观而且需要相当专业的骨科学知识支持[11]。针对临床上这种“手术-康复分离”的现象,许多学者通过临床研究发现很多因素都和康复效果息息相关,充分考虑各种相关因素,才能制定出最适合的个体化康复方案[12]。本研究中采用的《早期运动康复安全性评定》表[5],由手术主刀医师根据术中情况进行打分,主要内容包括骨折的粉碎程度、内固定的稳定性和软组织的完整性,最后以分值高低来指导临床康复,从而达成手术康复一体化的目的。
3.2 评分康复模式改善肩关节功能的优越性 肩关节由肩胛骨关节盂和肱骨头构成,属球窝关节,是人体活动度最大、最灵活的关节,包括前屈、后伸、内收、外展、内旋、外旋等各个方向的活动[13]。肱骨近端骨折作为常见的肩关节周围骨折,其术后的康复将极大地影响患者的肩关节功能[14]。常规的康复方案一般分为四个阶段:第一阶段消肿止痛,第二阶段被动活动,第三阶段主动活动,第四阶段恢复肌力和节律[15]。本研究中的两种康复模式在具体的康复项目上并没有区别,但评分康复模式会在评估患者的康复安全后,根据评分结果加速或者减缓各个阶段的运行时间。评分较高的患者往往年纪轻、体质好、骨密度正常、不合并其他系统疾病、骨折类型也比较简单、软组织的损伤小,这类患者在术后就可以接受积极的康复治疗,尽快通过消肿期和被动活动期,较早期的开始主动活动和肌力训练,帮助患者早日恢复正常生活和工作;而有些年老体弱的患者基础疾病多、骨质疏松严重、骨折粉碎、内固定螺钉把持力不强,康复安全的评分较低,其术后的康复方案需要适当保守,以消肿止痛和等长训练为主,在保证患者耐受的情况下逐渐增加肩关节被动活动和等张收缩练习。
本研究的主要结局指标是两组患者的肩关节Neer评分[16],通过随访发现在术后早期(术后2周、术后1个月)评分康复的肩关节功能要优于常规康复,而在术后3个月时的随访结果则显示两组的肩关节功能无明显差异。说明评分康复的康复效率要高于常规康复,患者的恢复速度更快。但两者的远期结果差别不大,常规康复的优良率为73.33%,评分康复为82.61%,大部分患者最终都能获得良好的肩关节功能。
3.3 两种康复模式术后并发症的差异 肱骨近端骨折术后的并发症主要包括疼痛、螺钉穿出、骨折移位、内固定松动、骨折不愈合、肱骨头坏死吸收和肩关节黏连等[17-18],其发生率可高达32.8%[19]。在本研究中常规康复组45例患者共发生并发症9例,发生率为20.0%;评分康复组46例患者共发生并发症4例,发生率为8.7%。评分康复组的并发症更少,但两组的差异并没有统计学意义,说明评分康复模式在提高康复效率的同时并不会增加并发症的发生率。常规康复组的并发症包括6例疼痛剧烈,2例内固定松动和1例骨折移位;评分康复组的4例均为疼痛剧烈。两者比较可以发现,常规康复组的并发症种类更多、更严重,特别是1例发生了骨折移位,导致患者不得不接受再次手术,重新切开复位更换内固定,对患者的身心造成了极大地伤害。而评分康复组由于对患者进行了康复安全评估,对低分患者采取了延缓康复进程,早期等长训练,晚期ROM训练,因此未发生严重的并发症,同时也没有耽误患者最终的肩关节功能恢复。
3.4 本研究的局限性 本研究共收集病例100例,完成随访者91例,常规康复组45例,评分康复组46例。两组患者在康复治疗前都进行了常规的康复安全评分,其中常规康复组高分患者(评分>60分)共22例,低分患者(评分<40分)共11例;评分康复组高分患者(评分>60分)共24例,低分患者(评分<40分)共10例。由于低分组患者数量较少,病例数量不足以支撑有效的统计学分析。希望后期能够组织多中心联合课题,扩大病例收集,延长随访时间,观察评分康复模式的长期临床疗效,为此康复模式奠定坚实的临床数据基础。
综上所述,手术康复一体化模式治疗肱骨近端骨折较常规康复模式能够显著提高康复效率,同时不会增加并发症的发生率,符合个体化治疗的原则,可在临床中推广应用。
