乳腺癌新辅助化疗对前哨淋巴结活检的影响
2019-09-24耿盛凯张宏伟
耿盛凯,张宏伟
复旦大学附属中山医院普通外科,上海 200032
乳腺癌的新辅助化疗(neoadjuvant chemotherapy,NACT)作为一种新的治疗思路,正被广泛应用。与辅助治疗相比,NACT虽并未显示总生存期的改善,然而其在增加可手术率和保乳(breast conserving,BC)率等方面有明显优势。但能否降低腋窝淋巴结清扫(axillary lymph node dissection,ALND)率仍有争议。前哨淋巴结活检(sentinel lymph node biopsy,SLNB)作为一种预测腋窝淋巴结转移的术式,已被广泛接受。然而,NACT后前哨淋巴结活检的假阴性率(false negative rate,FNR)高及检出率(identification rate,IR)低的问题如何解决有较多争议。本文回顾了近10年来关于乳腺癌进行NACT后前哨淋巴结活检方面的研究,并分析NACT对前哨淋巴结活检的影响。
腋窝淋巴结状态是预测乳腺癌生存的重要预后因素之一。腋窝淋巴结阳性者,除手术切除原发肿瘤、清扫腋窝淋巴结外,还需术后化疗和放疗。然而,ALND与淋巴水肿、手臂疼痛以及肩部运动范围减少等并发症的发生相关[1]。对于无淋巴结转移患者,SLNB与ALND相比在局部复发率、无病生存期及远期生存率等方面无明显差异[2],因此对淋巴结阴性患者,SLNB完全可以取代ALND。
NACT不仅在局部晚期乳腺癌的治疗中起重要作用,而且在早期乳腺癌中的应用也越来越多。纳入9项随机研究(3 946例患者)的meta[3]分析发现,接受NACT的患者与接受辅助治疗的患者之间没有明显的生存差异。但是仍有文献[4]指出NACT的许多益处,包括增加保乳手术的机会和减少ALND,更重要的是,一旦在NACT中达到了病理完全缓解(pathological complete recovery,PCR),对于患者来说有很好的预后意义[5]。对于腋窝阴性乳腺癌患者来说,SLNB可以替代ALND,目前是一标准的术式。然而NACT后能否行SLNB仍未达成共识,其IR相对较低及FNR较高可能是根本原因。本文通过文献复习来分析在接受NACT的乳腺癌患者中SLNB能否代替ALND。
1 临床淋巴结阴性乳腺癌患者
很多大型研究就有关临床淋巴结阴性患者NACT与前哨淋巴结的关系进行了探索。Hunt等[6]的研究显示,先行NACT后前哨淋巴结活检组(n=575)和直接进行前哨淋巴结活检组(n=3 171)的IR分别为97.4%和98.7%,FNR分别为5.9%和4.1%(P=0.39),无明显统计学差异。中位随访47个月后,两组局部复发率分别为0.9%和1.2%,也无统计学差异。Tan等[7]在meta分析中总结了2000至2008年发表的10项研究,共纳入449例患者,皆为临床淋巴结阴性,SLNB的FNR为7%,提示对于临床淋巴结阴性的患者,NACT后SLNB阴性时可以避免ALND。对NSABP B-18和B-27[8]的联合分析显示[4, 9],接受乳腺癌NACT的患者约70%在治疗前临床上为淋巴结阴性。3 088例患者中局部和区域复发事件335例(10.9%);年龄、肿瘤大小、接受NACT之前的临床淋巴结状态、病理淋巴结状态及乳腺肿瘤对NACT的反应均是区域复发的独立预测因素[8]。对于接受NACT后的临床淋巴结阴性的患者,行肿瘤切除术和乳腺放疗后,其局部淋巴结复发率低(0.5%~2.3%),不受淋巴结病理状态及乳腺肿瘤对NACT的反应这2个预测因素的影响。在临床淋巴结阴性乳腺癌患者中,行NACT治疗后进行乳房切除术,局部淋巴结复发率也较低(2.3%~6.2%),此方式也不受肿瘤大小因素的影响。因此,对于乳腺癌临床淋巴结阴性的患者,NACT后前哨淋巴结的IR及FNR均不受影响,患者的无病生存期和远期复发率与未接受NACT者无差异,NACT是一项可行的措施。
2 临床淋巴结阳性的乳腺癌患者
对于腋窝淋巴结阳性的患者,在NACT后进行SLNB也有一些研究,但结果具有较大争议。早期的NSABP B-27[9]研究中包含了临床淋巴结阳性及阴性的患者,343例腋窝淋巴结阳性患者在接受了NACT后完成了SLNB及ALND,总的FNR为10.7%(其中有15例为临床淋巴结阳性的患者),与临床腋窝淋巴结阴性患者相比,无明显统计学差异。在法国的一项回顾性研究[10]中,临床淋巴结阳性患者65例,阴性者130例,FNR分别为15%和9.4%,无明显统计学差异。但在MDACC[11]研究中,共有150例病理结果证实为淋巴结转移的患者入组,111例在NACT后均经过了SLNB以及ALND,其IR为93%,但FNR为20.8%,与之前的研究结论不同,提示对于临床淋巴结阳性的乳腺癌患者,ALND仍是必须的。
在2013年发表的SENTINEL研究[12]中,712例临床淋巴结阳性乳腺癌患者经过NACT后592例转为阴性(影像学及临床体格检查均阴性),这些患者同时接受了SLNB及ALND,其IR只有80.1%、FNR为14.2%。在另一项研究[13]中,共有649例临床淋巴结阳性的患者在NACT后接受了SLNB及ALND,FNR为12.6%,仍然大于该研究预设的FNR≤10%的研究终点。
2016年的一篇meta分析[14]纳入19项独立研究,包含3 398例患者,接受NACT之前患者均为临床淋巴结阳性,总的IR为90.9%,FNR为13%,比2014年发表的meta分析[15](15项独立研究、2 245例患者入组,总的FNR=14%)要低,差异原因可能为患者的数量不同、外科技术的进步以及患者的选择不同。2019年最新的一项研究[16]也发现,对于NACT前腋窝淋巴结阳性的乳腺癌患者,总的IR为89%、FNR为13%。值得一提的是,Tan在2011年发表的文章[7]中提到,寻找前哨淋巴结方法的不同会对结果产生影响,包括注射部位及所用示踪材料的不同,不同的示踪方法所获得的前哨淋巴结数量不同会对结果产生影响,这与后续的研究(包括SENTINEL[12]以及ACOSOG Z1071研究[13])的结论相似(表1)。
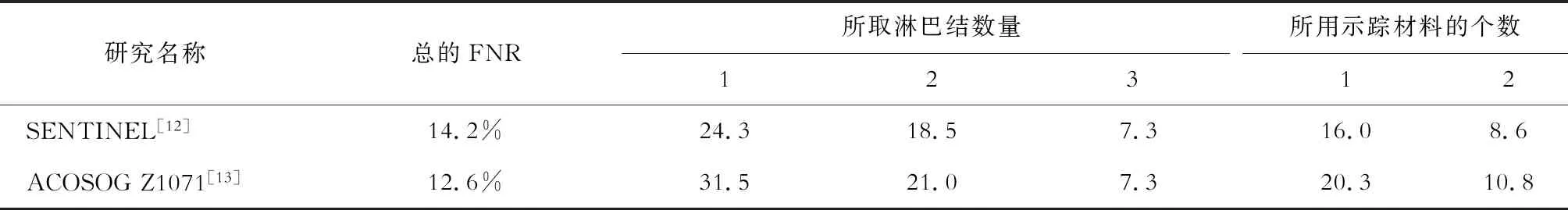
表1 SENTINEL[12]以及ACOSOG Z1071[13]研究中的FNR
对于所用示踪材料的个数,在SENTINEL试验中,1表示单用的示踪材料为放射性胶体,2表示结合美兰染色;在ACOSOG Z1071中,1表示使用单独的放射性同位素或美兰染色,2则表示两者联用. FNR:假阴性率
近年来,研究[17-19]对示踪技术对FNR的影响方面做了进一步分析。首先,NACT通过杀死肿瘤细胞或产生大块的病理组织引起淋巴管纤维化,从而堵塞淋巴管的引流通道,导致示踪剂不能顺利汇入前哨淋巴结,而经旁路汇入了非前哨淋巴结,导致前哨淋巴结未能准确获得。其二,化疗可以诱导原发性肿瘤和对化疗产生部分或者完全反应的腋窝淋巴结发生特征性的组织学改变,包括大量纤维化,通常伴随泡沫状组织细胞浸润、钙化、脂肪坏死和血铁黄素沉积等。对于病理证实的阳性淋巴结,NACT后,若没有发现这种相比于新辅助化疗之前SLNB的治疗诱导的变化,那么这种变化可能已经改变了淋巴管的引流模式。因此,使用最佳示踪技术可以减少FNR。
近年来有许多新的示踪技术被应用,目的是为了降低临床淋巴结阳性乳腺癌患者的前哨淋巴结的FNR。2015年发表的文章[20]提到了用放射碘结合MARI程序检测NACT后淋巴结的病理反应,可以将FNR降至7%,但是这种方法的成本较高、耗时较长,能否大规模推广有待进一步的评估。也有文章[21]指出,NACT后应用彩超检查评估前哨淋巴结状态也可以有效降低FNR;在2018年AnnSurgOncol发表的文章[22]指出,NACT前用夹子标记可疑的前哨淋巴结转移,NACT后评估这些标记的前哨淋巴结可以有效降低FNR。Jung等[23]的研究发现,加入吲哚箐绿荧光可提高NACT后前哨淋巴结的检出率,从而可降低FNR。
还有研究表明,并不是所有的初诊临床淋巴结阳性的乳腺癌患者在接受NACT后,都需要接受SLNB。发表在JAMA上的一篇文章[24]显示,NACT后如果达到PCR,腋窝淋巴结转移的风险很低。该研究对527例穿刺确诊的人类表皮生长因子(HER2)+或三阴性T1~2、 N0或N1乳腺癌进行NACT,初始诊断时腋窝淋巴结阴性组290例,PCR 40.4%(116例),而未达PCR者腋窝淋巴结转移率为5.7%。初始淋巴结阳性组237例,PCR率32.5%(77例),腋窝淋巴结阴性率89.5%,未达PCR者腋窝淋巴结阳性率57.5%。研究认为NACT后达到PCR的T1N0M0、T2N0M0的HER2+/TN患者几乎无腋窝淋巴结转移,这些患者即使不进行腋窝手术,其淋巴结转移风险也较低。在将来临床实践中,这类患者有可能避免腋窝手术。而未达PCR的患者SLNB仍然是必需的。也有研究[25]表明,乳腺癌的不同分型也许会影响患者NACT的疗效,从而影响其NACT后前哨淋巴结的IR及FNR。但该研究入组患者相对较少,其意义尚有待进一步观察。Classe等的研究[26]发现,乳腺癌患者NACT后残余肿瘤的大小及是否有淋巴结脉管侵犯,均会影响其前哨淋巴结转移的IR及FNR,这对今后的研究有一定的提示意义。
总之,所取前哨淋巴结数量、所用的示踪技术方法的多寡均会对SLNB的结果产生较大影响。对于临床淋巴结阳性患者而言,前哨淋巴结的FNR比临床淋巴结阴性的患者高。因此,对临床淋巴结阳性的患者采用SLNB代替ALND依旧存在不小的风险。新技术的应用虽然能带来FNR降低的获益,但是成本较高,能否大范围推广仍有待进一步探讨。
关于检出的前哨淋巴结数量是否影响FNR仍有不同看法,在SENTINEL研究[12]中,所取淋巴结数量的平均值为2个,其研究结果也表明所取淋巴结数量越多,FNR越低。但大型随机试验[27-30]表明,并不是所有的患者前哨淋巴结转移的数量在2或者2以上,因此这一方法的可行性有待继续考证。2017年ST.GALLEN会议,对有关接受NACT的乳腺癌患者与腋窝手术关系的话题进行了表决:初诊时触诊和超声腋窝阴性可行SLNB,赞成95.7%,基本达成共识。但对此种情况下何时行SLNB,仍有争议,60%专家同意SLNB的最佳时机是在NACT后。
诊断时临床淋巴结阳性及化疗后肿瘤降期的患者是否可行SLNB则争议较大,如:检出1~2枚淋巴结,SLNB适合,同意42.9%、反对53.6%;SLNB仅适用于特定情况,如检出2枚以上,赞成52.2%、反对30.4%、弃权17.4%; SLNB仅适用于特定病例,如诊断时植入定位夹或粒子的淋巴结的定向清除,同意50%、反对28.6%、弃权21.4%;如果前哨淋巴结存在微小转移,可以避免ALND,赞成48.5%、反对45.5%、弃权6.1%;单一前哨淋巴结阳性可避免ALND,赞成20%、反对80%。
结论:(1)对于临床淋巴结阴性的乳腺癌患者,SLNB结果阴性可以代替ALND已经达成共识;(2)对于临床淋巴结阳性的乳腺癌患者,SLNB能否代替ALND依旧存在较大争议。
3 问题与展望
在临床淋巴结阴性的乳腺癌患者中,经过NACT后,常可降低腋窝淋巴结分期,SLND的检出率较高,FNR较低,可以较为准确地预测腋窝淋巴结的情况,对判断是否进行ALND是一项可靠的措施。对NACT后达PCR者前哨淋巴结阳性率低,是否可以避免腋窝手术尚需更多的临床试验数据证实。在临床淋巴结阳性的乳腺癌患者中,NACT后的SLNB是否是ALND的有效替代方法仍有争议。对于这一类患者,可以通过更精细的患者选择和技术的进一步优化来改善FNR和IR。使用联合示踪剂对前哨淋巴结定位、获取至少2枚前哨淋巴结,对放置标志物的阳性淋巴结定向清除等措施,均可以在NACT后提高SLNB的IR及降低其FNR。
