血糖变异性对重症急性卒中患者3个月内死亡风险的影响
2019-09-24刘正清许卫江郭亚男胡钧贤
刘正清,喻 莉,许卫江,龙 鼎,郭亚男,胡钧贤
1.华中科技大学同济医学院附属武汉中心医院重症医学科,武汉 430000 2.黄冈市中心医院神经科,黄冈 438000
卒中又称为中风,是临床常见的脑血管疾病。研究[1]显示,急性卒中发病后,患者体内产生巨大应激波动,从而导致血糖水平出现异常升高或降低,尤其是急性严重卒中患者,约2/3可并发高血糖,更有学者尝试利用高血糖来判断卒中患者的病情状况。但近年来,临床专家逐渐把目光转向血糖变异性,其与单纯的血糖不同,主要是指血糖水平峰谷之间的异常状况,其影响力已超过高血糖。有学者[2]表示,根据血糖变异性的波动幅度采取合适的药物干预,不仅能够控制血糖水平,同时也可以改善卒中患者的预后。鉴于此,本研究对我院2016年1月至2018年1月接收的162例重症急性卒中患者进行血糖变异性的调查与分析,旨在为改善卒中预后提供参考依据,现报告如下。
1 资料与方法
1.1 一般资料 本研究案例资料均为我院2016年1月至2018年1月接收的162例重症急性卒中患者,其中男性88例,女性74例,年龄45~72岁,平均(58.51±6.28)岁,其中包括95例缺血性卒中和67例脑出血。纳入标准:(1)符合中华医学会神经病学分会制定的《中国脑血管病防治指南》诊断要点[3],并首次通过头颅CT/MRI确诊;(2)急性生理与慢性健康评分Ⅱ(APACHE Ⅱ)>15分;(3)美国国立卫生研究院卒中量表(NIHSS)评分>15分;(4)发病在24 h内;(5)年龄>45岁;(6)住院时间大于3 d;(7)具备24 h血糖监测结果;(8)获得患者的监护人同意并签署知情同意书。排除标准:(1)伴有外伤性脑出血;(2)ICU住院时间小于72 h;(3)伴有严重肝、肾功能损害;(4)内分泌、血液系统和其他罕见的继发性卒中原因;(5)资料不全者;(6)患者本人或家属放弃或自动出院者。
1.2 方 法
1.2.1 治疗方法 所有患者均接受卒中常规治疗,并根据患者的血糖水平合理降糖(血糖大于12 mmol/L时开始胰岛素静脉泵入,<10 mmol/L时停止泵入),以多次测量血糖水平处于7.8~10.0 mmol/L为最佳。所有患者均采用常规血糖控制。
1.2.2 资料收集方法 (1)一般情况:记录性别、年龄、病程和既往病史等一般信息,并在住院和出院时进行APACHEⅡ评分和NIHSS评分。其中APACHEⅡ评分总分为100分,分数越高表示健康状况越好;NIHSS评分为39分,评分越低,神经功能缺损程度越低[4-5]。(2)血糖检测:在患者住院后,使用罗氏血糖仪(卓越型)在床边测量外周血糖(间隔2 h 1次),以入院后72 h内的血糖水平为标准,期间不指定血糖控制水平。主要观察患者的初次血糖水平、平均血糖水平、血糖标准差与血糖变异系数[6]。入院72 h后血糖每日收集1次,取平均数进行记录。(3)预后转归:在入院后3个月对患者进行3次随访,并记录结果。
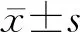
2 结 果
2.1 两组重症急性卒中患者的一般资料比较 调查本组162例患者入院后3个月的生存状况发现,生存组132例,死亡组30例,对比两组患者的一般资料发现,两组患者APACHE Ⅱ评分和NIHSS评分差异有统计学意义(P<0.05),见表1。
2.2 两组患者血糖指标对比 结果(表2、表3)表明:生存组与死亡组患者在初始血糖、血糖均数以及标准差、变异系数等方面差异有统计学意义(P<0.05);另外根据平均血糖变异系数将患者分为3组(<30%、30%~50%和>50%),发现死亡组血糖变异系数>50%的患者占60%,明显高于血糖变异系数为<30%和30%~50%的患者(16.67%、23.33%);生存组血糖变异系数<30%的患者占49.24%,明显高于血糖变异系数为30%~50%和>50%的患者(35.60%、15.15%),组间差异均有统计学意义(P<0.05)。
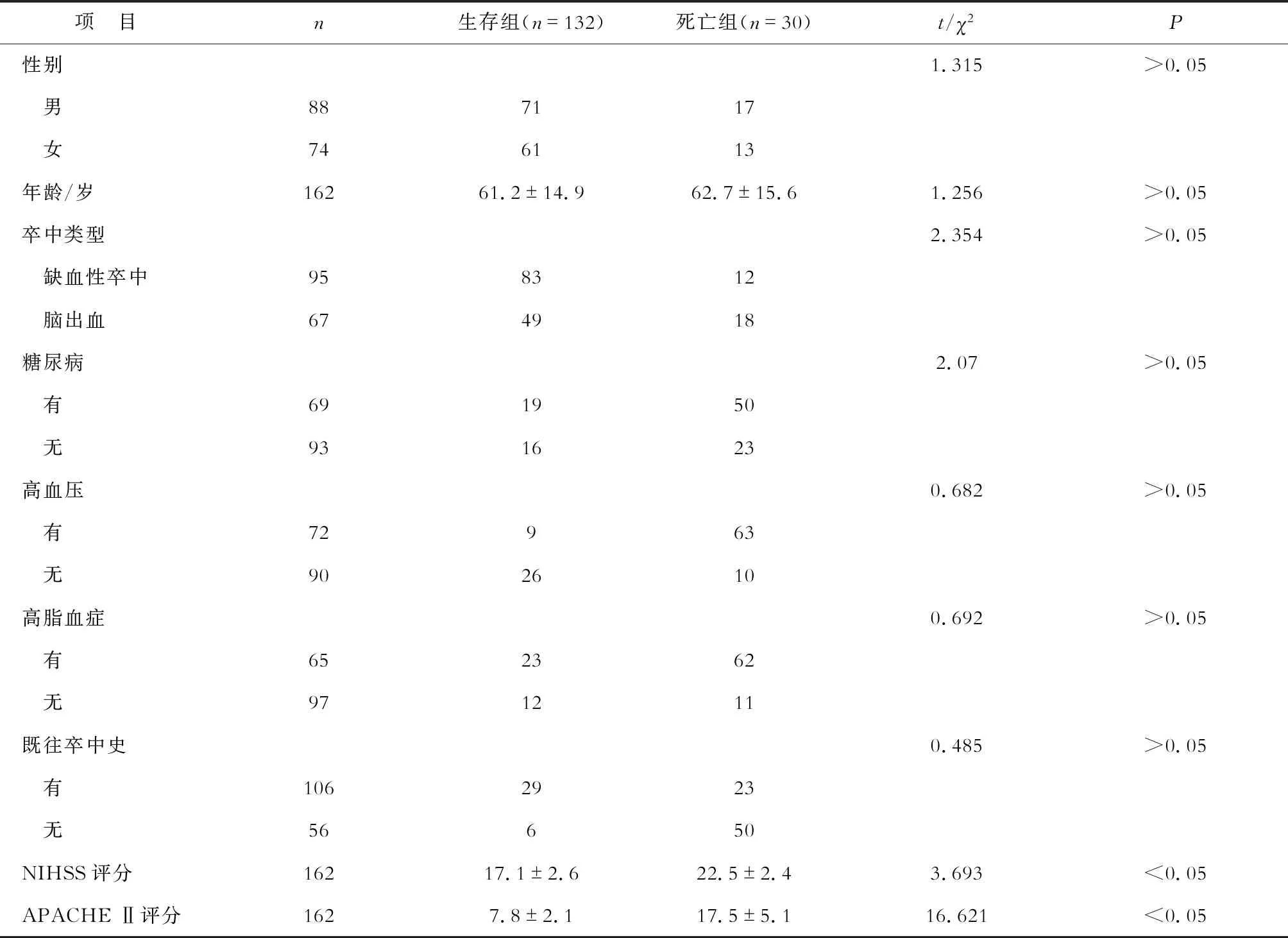
表1 两组重症急性卒中患者的一般资料比较
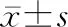

组 别初始血糖(mmol/L)血糖均数(mmol/L)标准差(mmol/L)变异系数(%)生存组(n=132)8.29±2.076.09±1.891.56±0.3716.80±4.10死亡组(n=30)11.12±2.959.10±2.104.21±0.9044.95±11.65t6.2045.41225.75022.471P<0.05<0.05<0.05<0.05

表3 比较两组平均血糖变异系数分类占比
血糖变异系数=血糖标准差/血糖平均值×100%
2.3 多变量logistic回归分析结果 将上述有差异资料代入logistic回归方程计算,发现基线APACHE Ⅱ评分、NIHSS评分以及初始血糖、血糖均数、血糖标准差、血糖变异系数是重症急性卒中患者3个月内死亡的独立预测因素(表4)。
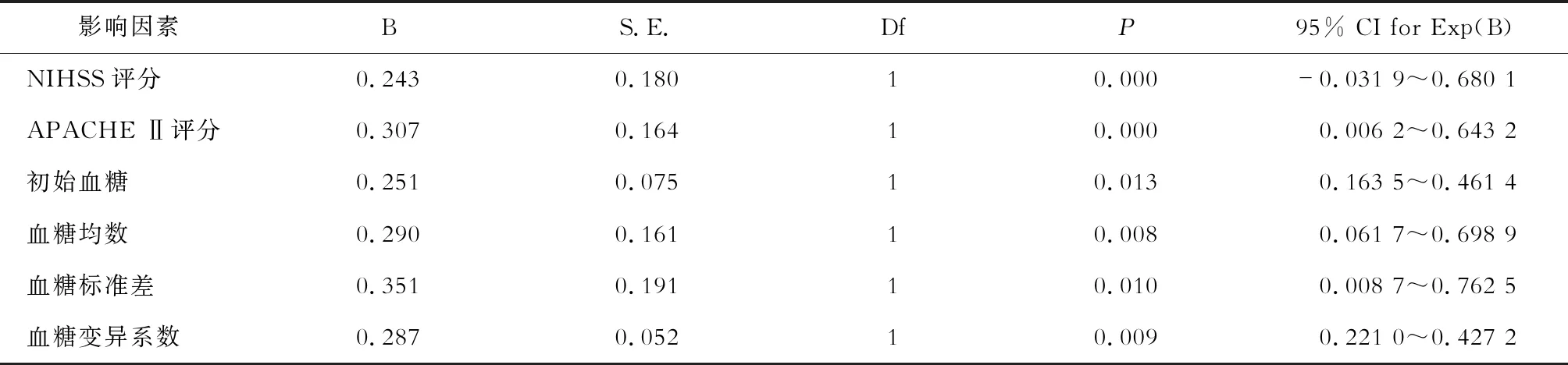
表4 多变量logistic回归分析结果
3 讨 论
近年来,我国老龄化形势严峻,各种心脑血管事件频发,据相关死亡原因调查显示:继恶性肿瘤之后,脑血管病一举成为全球首位致死原因,严重影响到我国老年人群的身心健康与生活质量[7]。因此,发现和控制危险因素,探索更加可靠的诊断指标,积极治疗,改善预后成为当前医务人员一项紧迫的任务[8]。
大量数据[9]表明,高血压和高脂血症是脑血管疾病的重要危险因素。近年来,国内外学者提出高血糖是脑血管病的重要影响因素[10]。关于血糖水平与患者预后之间的关系,已有多项研究表明高血糖水平直接影响重症患者的预后[11]。2001年,专家经过临床试验发现,相比常规治疗,接受胰岛素强化治疗的重症患者病死率和并发症发生率均有明显降低[12]。此后,越来越多的学者对血糖控制与危重患者的相关性展开研究,血糖控制也成为临床治疗的核心,甚至将强化胰岛素治疗列为危重患者的标准方案。然而,随着时间的推移,部分学者对此结论提出反对意见,其通过研究发现胰岛素强化治疗并不能提高重症患者的生存率。2009年,NICE-SUGAR试验[13]表明,接受强化血糖控制的重症患者在接下来的90 d内死亡率没有显著增加。这项与前者研究成果相悖的试验表明可能存在影响患者死亡率的其他独立因素。最近的研究[14]表明,血糖变异性可能是最重要的因素之一。然而,关于血糖变异性与严重急性卒中之间相关性的报道很少。鉴于此,本研究对所在医院内接收的急性卒中患者进行了为期3个月的血糖变异性调查,并在筛选研究样本前排除了有糖尿病史的患者,以获得最准确、受影响因素最小的结论[15]。
首先我们对重症急性卒中患者的基线资料回顾性分析,发现162例患者入院后3个月生存组132例,死亡组30例,且两组仅在APACHEⅡ评分和NIHSS评分上差异有统计学意义(P<0.05),其他一般资料尚无明显差异。结果提示APACHE Ⅱ及NIHSS评分可视为重症急性卒中患者预后的良好预测指标[16],尤其对危重患者的生存与死亡有明确的判定依据,本研究也印证这一事实。由表2、表3可知,生存组与死亡组患者在初始血糖、血糖均数以及标准差、变异系数等方面差异有统计学意义(P<0.05);另外根据平均血糖变异系数将患者分为3组(<30%、30%~50%和>50%),发现死亡组血糖变异系数大于50%的患者占60%,明显高于血糖变异系数为小于30%和30%~50%的患者(16.67%、23.33%);生存组血糖变异系数<30%的患者占49.24%,明显高于血糖变异系数为30%~50%和>50%的患者(35.60%、15.15%),组间差异均有统计学意义(P<0.05)。这表明血糖变异性与严重急性卒中患者的死亡率相关,即血糖波动范围越大表明患者的预后越差,生存几率越低,且与常规血糖相比,血糖变异性的预测能力更强、更标准。
另外将上述有差异资料代入logistic回归方程计算,结果证实血糖变异系数是重症急性卒中患者3个月内死亡的独立预测因素。结果提示与平均血糖水平相比,血糖变异性的影响可能超越了高血糖水平的作用。其原因可能由于以下几点:(1)当人体内的血糖浓度突然增加或减少时,极有可能对组织细胞的形态和功能造成损害。特别是当变化大时发生的低血糖,对身体的损害程度远大于高血糖[17]。(2)血糖变异性增加会对靶器官造成损害,同时氧化应激损伤,内皮细胞受损,细胞信号通路和功能受损,这也是高血糖症中胰岛β细胞损伤和血管功能障碍的重要机制[18]。(3)血糖波动过大也会损害心脏、肝脏和肾脏等重要器官功能,使机体免疫功能下降并促进致炎性因子过度释放从而导致严重感染与多器官功能衰竭。这也可能加剧血糖变异性对卒中患者预后不良的影响[19]。因此,对于血糖控制,不能只在短时间内关注。血糖变异性的相应增加可能抵消血糖控制的益处。尽管对于ICU内重症患者的血糖研究较多,但是专门针对重症急性卒中患者的血糖变异对死亡率影响等的研究极少。因此,本研究对重症急性脑卒中患者血糖变异性的研究具有一定的意义[20]。
综上所述,本研究表明,血糖变异性与严重急性卒中患者3个月内的死亡有关,其预测价值可能与APACHE Ⅱ评分相当。血糖变异性可以比平均血糖水平更好地预测患者的预后。这可以为改善脑梗死患者的预后提供新的思路。但本研究也存在一些不足之处,例如,本研究虽然进行了卒中的多项研究标准,但尚未采取多元线性回归分析,究竟血糖变异性、APACHE Ⅱ评分和NIHSS评分中,哪种因素对重症急性卒中患者死亡率的影响最大尚未得知,下一步将扩大样本规模,设计更严格的大规模实验进行研究,使结果更加可靠和严谨。
