MRI对膝关节骨内滑膜疝的影像诊断价值
2019-09-24周应平王京华孔令周
周应平,王京华,孔令周
(昭通市第一人民医院放射科 云南 昭通 657000)
关节骨内滑膜疝仅少数学者报道股骨颈部滑膜疝[1-2],膝关节骨内滑膜疝鲜有文献研究。骨内滑膜疝属于关节旁骨囊肿的其中一种特殊病理形式,以往认为其发病率较低,常致漏诊和误诊,随着影像技术的发展,特别是MRI对软组织的高分辨率显示及广泛应用,发现病例逐渐增多。回顾分析我院2015年3月—2017年10月期间经影像、临床明确诊断的23例病例的影像学表现特征,以提高对该病的诊断和鉴别诊断能力。
1 资料与方法
1.1 一般资料
本组23例患者,男10例,女13例。年龄24~74岁,平均47.83岁。以关节不适、疼痛、肿胀和部分逐渐加重和外伤就诊。所有病例经临床明确诊断后均行保守治疗。
1.2 方法
影像诊断分别由两位医师结合临床病史、实验室检查、综合影像学资料分析后独立作出影像诊断结果并对照分析,最后经两位医师共同结合临床诊断、回顾影像资料纠正分析诊断的误差并得出一致正确结论。
2 结果
2.1 临床特征和发病部位
本组病例以关节炎和外伤后疼痛为临床诊断行影像学检查,时限数月至十数年不等,发病年龄以中老年为主。23例中骨关节炎15例,慢性滑膜炎3例,色素沉着绒毛结节性滑膜炎1例,痛风2例、外伤后创伤性关节炎2例,符合各型关节炎随年龄增加和病史延长,骨内滑膜疝有随之明显增多的趋势。胫骨端20例,股骨端3例,股骨和胫骨共病3例。滑膜疝在前后交叉韧带骨附着区18例,占78.2%,在关节囊毗邻区域4例,占17.3%,两者均有1例,占4.3%。骨内滑膜疝在DR和CT上表现良性囊性表现。MRI表现灶内软组织环通过骨质窦道与相邻滑膜具有连续性为特征,增强检查囊内环与关节增厚滑膜强化程度一致。DR/CT误诊率52.1%,MRI误诊率9%。
2.2 影像表现和图示说明
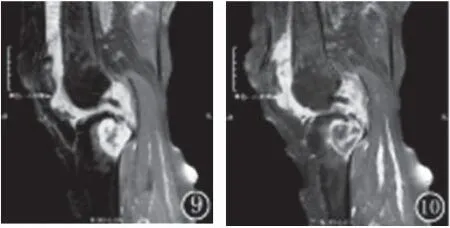
见下图1~10,图1、2、9、10为1同病例。图1:DR片示胫骨近端关节面下囊状低密度破坏,边缘不规则界限清楚硬化环。图2:CT横轴位示膨胀性破坏区呈均匀低密度,硬化环不完整。图3:CT横轴位见胫骨病灶液性低密度,灶内有骨分隔成多个小囊状。图4:冠状位T2压脂像示胫骨内侧平台下蜂房状疝囊、边缘滑膜增厚呈高信号。图5:矢状位压脂像示股骨端裂隙状疝囊呈长条片状高信号,环与骨内软组织信号相连。图6:T2压脂像示胫骨关节面下多个疝囊与显著增厚滑膜相连接。图7:T2压脂像示胫骨骨质内疝囊呈均匀高信号,灶周骨质明显水肿高信号。图8:示胫骨T2压脂像上疝囊内不均匀混杂信号,边缘增生骨质呈慢性水肿信号。图9、10为T2压脂和T1压脂增强:图9:示中心不规则低和外周高的混杂信号,囊环增厚;图10:示囊环与滑膜强化一致并移行延续。以上病例MRI压脂像上均显示疝囊壁通过骨窦道与增厚的关节滑膜相连。

3 讨论
3.1 发病机制与分型
1972年WHO将骨膜下腱鞘囊肿、骨内滑膜囊肿、骨内黏液囊肿、软骨下滑液囊肿等统称为“邻关节骨囊肿(骨内腱鞘囊肿)”[3]。统计病例膝关节骨内滑膜疝好发于中老年人慢性骨关节炎、其次为增生性滑膜炎、其它特发性关节炎等,并认为滑膜疝可能是关节旁囊肿的一种特殊病理表现形式。
滑膜疝属纤维性囊肿改变,一般是由于关节的慢性、炎症、损伤退变后关节滑膜增生,长期挤压和磨损软骨和骨皮质,通过骨皮质疝入松质骨内而形成的窝状骨质缺损[4]。据参考文献[5-6]并结合病例研究得出其发病机制可能为:取决于关节软骨承受压力及张力的胶原纤维随年龄的增长而降低,导致胶原纤维溶解,对细胞及关节下骨的保护作用减弱,导致正常活动所产生的负荷就可能对关节软骨损伤[6]。软骨下骨细微的骨折、坏死等促进炎性或破坏性因子的产生,最终导致软骨破坏、滑膜炎症,再则关节炎所致骨质增生、慢性磨损和外伤均可导致明显增生性滑膜炎,增生的滑膜及新生血管导致和加重关节软骨和骨的破坏,形成骨性窦道。最终增生的滑膜和关节液通过损伤后的关节软骨、骨皮质缺损处逐渐侵入松质骨内形成囊疝。
3.2 影像学表现
骨内滑膜疝发病部位以胫骨关节端为最多,其次股骨关节端、髌骨。滑膜疝的形成以近关节面多见。
骨内滑膜疝X线平片和CT的基本表现为邻近关节面的边界清楚的良性囊性表现,宽窄不等完整硬化边。囊内多数密度均匀的黏稠液体和胶东物质,CT上显示为软组织密度,CT值20~60Hu[7],少数出血可大于80Hu。随滑膜分泌液增多逐渐扩大的囊腔内少有钙化,可有短小的骨嵴或纤维组织分隔。CT上能显示与关节腔相通的裂隙状、狭颈状骨质缺损性窦道。部分关节囊和关节周围软组织肿胀增厚。有时CT会发现少数病灶内有液一液平面征象[8]。
MRI的多方位扫描能清楚客观地显示病灶与邻近关节滑膜及其周围软组织的关系,病灶内容物的性质如滑液蛋白含量、出血、纤维分隔能通过多序列信号的变化来大致确定,并能显示病灶周围骨髓内炎性水肿变化情况。MRI上滑膜疝表现多形态呈长T1、长T2信号或混杂信号,压脂呈高信号,骨嵴分隔、纤维分隔均呈低信号,出血均呈高信号。囊环压脂像稍高信号。病灶周围因慢性炎性刺激和挤压常形成骨质硬化环,多数呈中等高信号,属伴随的慢性炎性水肿征象,也可呈致密性增生的低信号。硬化环与相邻延续的骨髓内可有稍高信号的水肿移行带。MRI具有最为特征性的表现,即疝窝内软组织囊壁与增厚的关节滑膜经缺损的骨质窦道相互移行连接,并在增强检查上显示一致性强化信号,所以MRI能达到病理性诊断的效果。
3.3 鉴别诊断
通过综合影像学表现能明确其骨内滑膜疝的诊断,但临床工作中较大的骨内滑膜疝表现复杂,容易发生误诊导致病人延误治疗,甚至是过度治疗,主要与下列多发骨病鉴别:①骨内腱鞘囊肿:二者临床和影像学上表现相似,病理上也常很难区分。滑膜疝主要为骨疝窝内滑膜与增厚关节滑膜经骨窦道延续。②孤立性骨囊肿:发病年轻,骨端松质骨内多见,其囊腔完整透亮,液性一般较均匀,囊腔内少骨嵴和纤维、出血征象,界限锐利无硬化边。③慢性骨脓肿:骨脓肿坏死腔内可有死骨或“骨柩”征象[9],硬化环较厚,骨髓水肿较明显,常伴肌化性软组织肿块。MRI可明确区别囊壁与脓肿壁和关节滑膜的关系是重要鉴别点。④骨巨细胞瘤和动脉瘤样骨囊肿:相对远离关节面发病,呈明显偏心性膨胀性破坏,囊腔内纤维或骨嵴分隔较明显,硬化环菲薄,MRI上囊腔内液-液平面为典型特征[10](滑膜疝少见),病灶实质强化较显著。
总之,膝关节骨内滑膜疝发病原因多,影像学表现丰富,有一定的误诊率。随影像检查方法的丰富,发现病例逐渐增多,结合临床病史、解剖发病特征及影像学表现能够正确做出诊断,特别是MRI能显示疝窝内滑膜通过骨窦道与毗邻关节滑膜移行连续的特有征象,具有病理性诊断意义,对临床鉴别诊断具有重要价值。
