1例儿童少见胃间质瘤伴肝脏转移的能谱CT表现并文献分析
2019-09-21侯志彬赵丽王春祥
侯志彬 赵丽 王春祥
胃间质瘤(gastric-stromal tumor,GST)是最常见的胃肠道间叶组织来源肿瘤,大多发生于成人,罕见于儿童。儿童发病率不足成人的1%,且多为恶性[1]。本文回顾性分析了1例发生于儿童的GST伴肝脏转移的能谱CT影像资料,并对其诊断价值进行总结和分析。
1 临床资料
患儿男,6岁,间断呕吐伴黑便、乏力2个月,体检示面色苍白,手指甲扁平,嘴唇干裂。实验室检查血红蛋白45 g/L(正常值110~150 g/L),其他实验室检查结果阴性;骨穿示缺铁性贫血(外院)。超声检查显示肝左叶与胃壁间低回声肿块,边界尚清、形态不规则,部分呈类结节状改变;肿物向胃腔内突出,呈明显穿透胃壁样改变;肿块与肝左叶分界模糊。彩色多普勒血流成像显示肿块内血流信号丰富。

图1 肝门层面增强CT横断面上的ROI选择。A图,ROI 1、2、3分别代表增强后胃间质瘤、正常强化胃壁和正常强化肝实质;B图,7代表肝脏转移灶。
2 设备与方法
采用GE公司的Revolution 256层宽体CT设备。扫描范围自膈肌水平至耻骨联合下缘,选择80~160 mm探测器准直宽度行单次螺旋扫描,扫描时间为0.28 s。扫描参数:管电压100 kV,自动管电流,噪声指数为13.0,扫描层厚5 mm,层间距2 mm,螺距0.75。使用非离子型碘对比剂碘海醇注射液(拜耳公司,含碘300mg/mL),按照1.5mL/kg体质量使用ACIST双筒高压注射器经肘静脉注射,注射流率为2 mL/s。采用对比剂示踪技术,兴趣区(ROI)选取肝门水平主动脉,阈值设定为220 HU自动触发扫描。自适应迭代重组(adaptive statistical iterative reconstruction,ASIR)选择 50%[4],扫描重组矩阵为 512×512。增强扫描三期影像重建层厚1 mm、层间距0.625 mm。将单能量原始数据传送到GE AW4.6工作站。应用能谱成像分析软件对原发病灶和肝脏转移病灶ROI进行分析,将肝脏实质作为对照(图1)。
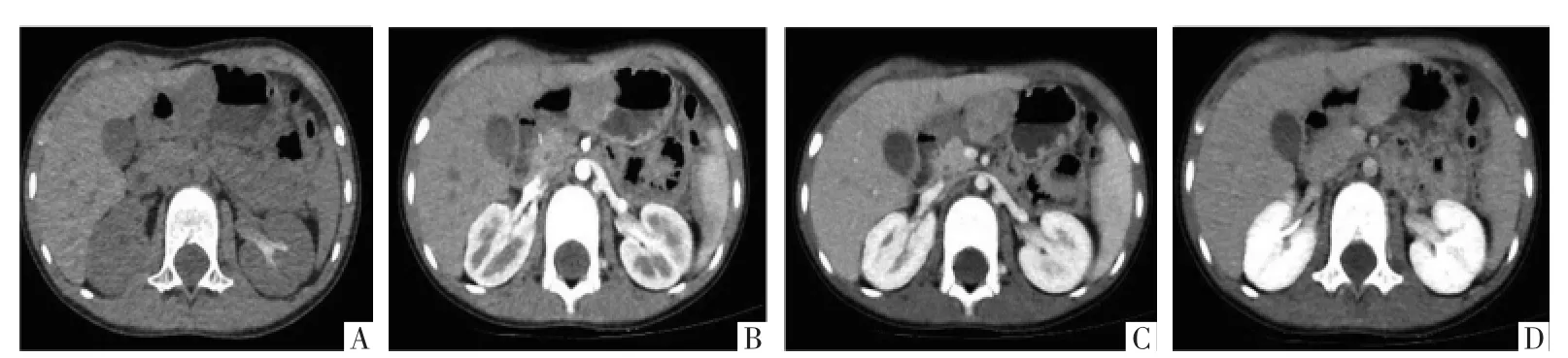
图2 胃间质瘤CT平扫和增强影像。A图,横断面CT平扫示肝脏左叶与胃壁之间稍低密度结节影;B-D图分别为横断面增强CT动脉期、静脉期、延迟期影像,显示肝胃间稍低密度结节轻度强化。
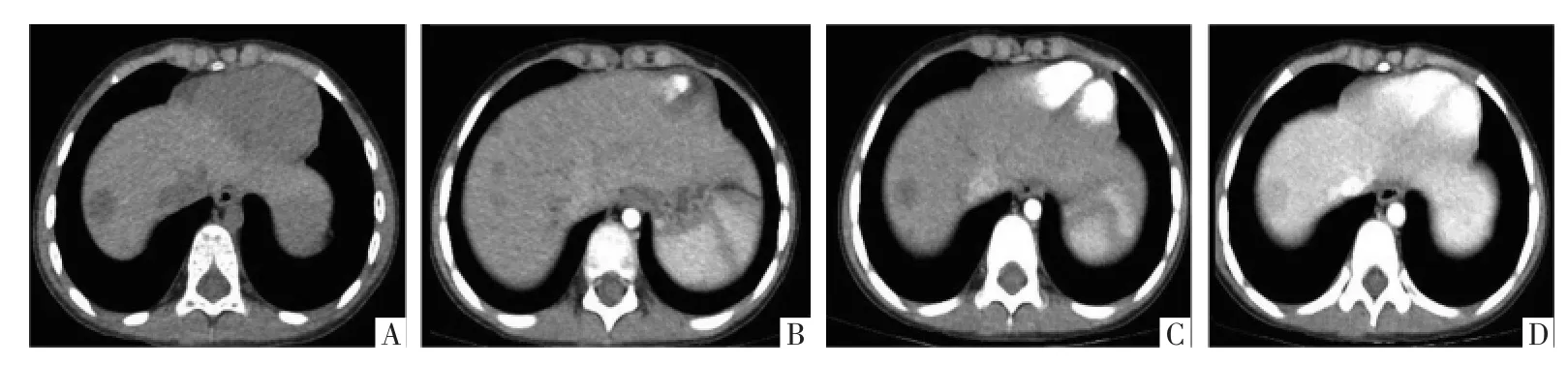
图3 肝脏转移灶CT平扫和增强影像。A图,横断面CT平扫示肝右叶包膜下低密度结节;B-D图分别为横断面增强CT动脉期、静脉期、延迟期影像,显示肝右叶低密度结节轻度强化。
3 结果
3.1 平扫及增强CT 胃间质瘤边界较清楚,密度不均匀,增强后呈不均匀强化,强化程度静脉期高于动脉期;肝脏多发结节伴明显强化。不同期相肿块CT值分别为:平扫34 HU、动脉期65 HU、静脉期141 HU、延迟期132 HU(图2)。肝脏多发转移病灶中最大病灶CT值对应期相分别为:平扫32 HU、动脉期39 HU、静脉期134 HU、延迟期92 HU(图3)。
3.2 能谱CT 增强后动脉期能谱衰减曲线图(图4A)显示,低能量条件下(70 keV以下)原发病灶、肝脏转移灶与正常胃壁的斜率及走行基本吻合;高能量条件下(80 keV以上)三者的能谱衰减曲线斜率及走行吻合度更高。直方图(图4B)显示胃间质瘤和正常胃壁重叠程度最高,胃间质瘤和肝脏转移灶重叠程度部分一致。散点图(图4C)显示胃间质瘤和正常强化胃壁分布位置比较接近。强化后胃肠道间质瘤在动脉期(图5A)及静脉期(图5B)能谱衰减曲线走行均位于正常胃壁的上方。
3.3 手术及病理结果 术中见肿物位于胃的黏膜下层及肌层,侵犯浆膜层。镜下见瘤细胞大部分呈上皮样、巢状分布,胞浆丰富淡粉染,核圆形、卵圆形,可见小核仁,局部区域肿瘤细胞呈梭形,弥漫分布(图6A)。肝脏穿刺活检示肿瘤细胞巢界限清楚,周围可见纤维组织包裹,瘤细胞亦呈上皮样改变,胞浆丰富、粉染,核圆形、卵圆形,核仁小,与胃壁肿瘤细胞形态相似(图6B)。病理诊断结果为胃间质瘤伴肝脏转移。

图 4 胃间质瘤(ROI 1)、正常胃壁(ROI 2)、正常肝实质(ROI 3)及肝脏转移灶(ROI 7)的能谱曲线图(A)、直方图(B)和散点图(C)。
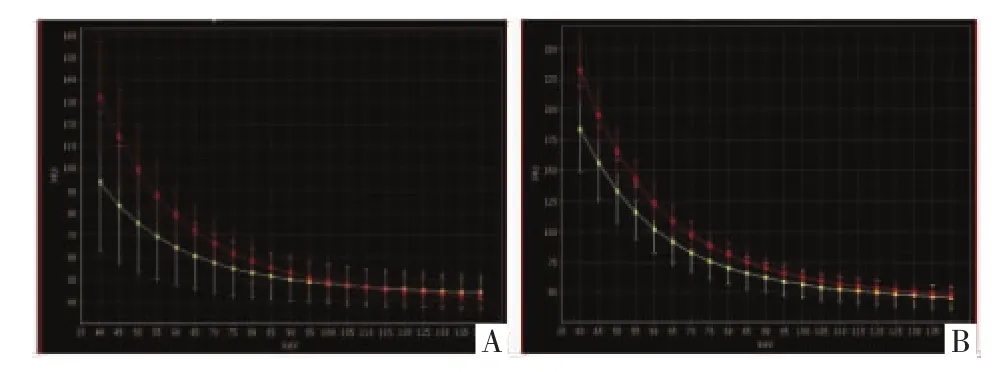
图5 能谱衰减曲线。A、B图分别显示原发灶(红色曲线)动、静脉期在不同单能量CT值下能谱曲线斜率与正常胃壁(黄色曲线)走势对照。

图6 病理图。A、B图分别为原发灶和肝脏转移灶的镜下所见(HE,×20)。
4 讨论
GST并非一种新的疾病,而是随着免疫组化、电镜技术和分子学研究的不断发展提出的一种新的病理学概念[2]。GST可能起源于Cajal间质细胞或向Cajal间质细胞分化的多潜能细胞,属于具有潜在恶性的肿瘤,恶性者可伴有肝脏、腹膜和肺的转移。其危险度分级主要依据病变大小、瘤细胞异型性、核分裂象及肿瘤发生部位。组织学上GST分为梭型细胞型、上皮样细胞型和混合细胞型3型。其中发生于儿童的主要为上皮样细胞型,转移较成人更少见,且大部分转移至肝脏。有研究[3-4]报道GST发病率为(10~20)/1 000 000,儿童发病率不足成人的1%,GST好发于胃及小肠,临床症状并无特异性,几乎都表现为慢性、潜在胃肠道出血引起的贫血及其伴发症状,本例临床症状即为胃肠道出血引起的贫血为主。此外,国外研究[5]还发现儿童GST多伴发Carney三联征和Kanisteratakis综合征。
GST按照发病部位及生长方式可分为腔内型、腔外型和腔内外双向生长3种类型。CT平扫典型表现为局部的软组织密度肿块影,圆形或类圆形多见。良性者直径多<5 cm,密度均匀、边界清楚,极少累及邻近器官,并可伴有钙化,增强后呈不均匀强化;恶性者直径多>5 cm,呈不规则或分叶状,边界不清。一般瘤体越大坏死囊变区越大,密度越不均匀,增强后肿块呈渐进性强化,实性部分明显强化,强化程度静脉期高于动脉期,这与其高血供的特性有关;内部坏死、液化区因无强化而显示更清晰[6-7]。本例CT表现与上述文献报道的病灶特点基本吻合。由于门静脉系统收集胃肠道静脉血,故胃肠道恶性肿瘤最先转移至肝脏,并常为乏血供,CT平扫为低密度、单发或多发结节,增强后密度低于肝实质,门静脉期显影最佳。本病发生在儿童主要需与以下疾病鉴别:①胃重复畸形,婴儿、儿童期多见,CT平扫以囊状低密度影为主,多位于胃大弯近幽门部,多数与胃共壁,内衬胃黏膜,若有出血、感染时,囊内液体密度不均,增强后囊壁强化;②胃息肉,主要见于家族性腺瘤性息肉病、黑斑息肉综合征病人,临床症状主要包括腹痛、肠套叠、急性肠梗阻和便血。胃肠道息肉一般呈多发改变,数目、大小不等、无蒂或有蒂,较大息肉表面呈分叶状或成簇分布,可发生癌变。CT平扫一般呈软组织密度结节,边界清楚,密度均匀,增强后可有轻度强化。根据家族史、临床表现、发病部位及数量不难鉴别。
近年来,能谱CT实现了对疾病的早期诊断及定量、定性分析,为疾病的早期治疗提供可靠依据,每种物质都有特定的X线衰减曲线是其基本工作原理[8-9]。本研究旨在通过GE能谱动脉期和门静脉期CT值连续变化趋势分析原发病变良恶性程度及与其他部位病变是否具有同源性。本病例能谱CT结果提示为高度危险的胃肠道间质瘤,与文献[2]报道一致。综合能谱CT考虑病变起自胃壁,恶性度较高,肝脏多发病灶与原发灶成分接近,符合转移灶。根据文献[2]报道低、中度恶性GST的强化程度近似,但均高于高度恶性组,这可能与该型GST病变较大且多呈外生性生长会出现较多的坏死区域有关。高度恶性病变组门静脉期各单能量水平的CT值均低于中度侵袭性病变,提示CT能谱衰减曲线斜率变化趋势能够在一定程度上区分GST恶性程度。此外,本研究还发现能谱衰减曲线图中原发病灶与转移病灶能谱衰减曲线斜率递减趋势基本一致,尤其在80 keV以上的高能量条件下能谱衰减曲线斜率及走行吻合度更高,这可能与2种组织对比接近时,较高能量的射线易于穿过组织而不引起明显衰减差异,而较低能量水平的射线可引起更明显的衰减差异有关。直方图是对能谱衰减曲线图很好的补充,以上结果有待进一步大样本研究。
通过以上分析认为,在恶性肿瘤疾病同源性诊断价值方面能谱衰减曲线和直方图符合性相对较高,散点图诊断价值较低。出现以上情况可能与以下几方面因素有关:①样本收集数量较少,存在一定不确定性;②人为因素造成,某些病变ROI的采集范围内成分相对复杂,例如本研究中ROI内病灶含有多种病理组织成分,这可能造成选定区域内各种能谱曲线结果的偏差[10]。因此,在今后的研究中对ROI的选择还有待进一步完善。
