胎盘病理炎性改变与新生儿细菌感染指标的相关性研究
2019-09-16卢飞艳蒋铁汉周金萍宋文秀
卢飞艳,蒋铁汉,周金萍,宋文秀
(遵义医科大学第五附属(珠海)医院:1.儿科;2.第二临床学院;3.妇产科,广东珠海 519100)
宫内感染在临床上多见,但母亲在妊娠期并不是对所有感染的发生均会做出明显的应答及反应,一部分新生儿感染性疾病在临床表现上不典型,甚至发生较晚,从而延误了患儿的最佳治疗时机。胎盘是母体与胎儿之间的桥梁,胎盘病理检查能够有效地掌握胎儿在宫内环境的生存状况[1],为胎儿或新生儿的病变提供参考信息。新生儿感染性疾病是国内新生儿发病率及病死率较高的疾病之一,但临床上一些有宫内感染的新生儿常常无明显的临床症状及特征,临床上寻找新生儿感染与相关炎症指标的关系,对症状不典型的新生儿感染的早期诊断及疗效监测意义重大,目前临床上常用的炎症指标有C反应蛋白(CRP)、白细胞(WBC)、降钙素原(PCT)等,本文通过对胎盘病理炎性改变与新生儿细菌感染指标的相关性进行研究,寻找与新生儿细菌感染疾病相关的监测指标,期望能及时发现有宫内感染但临床上无明显应答及表现的新生儿,从而及时治疗,同时为临床抗菌药物的及时、规范使用提供依据。
1 资料与方法
1.1一般资料 选取2016年12月至2017年12月在本院妇产科出生、疑有新生儿感染并于24 h内转入本院新生儿科住院治疗的新生儿共62例作为研究对象,其中男37例,女25例,所有收住新生儿科的患儿在其母亲分娩后即取胎盘组织送病理检查,部分于24 h内送检。新生儿细菌感染诊断标准参考《实用新生儿学(第4版)》[2],(1)病史:①孕母孕晚期细菌性感染;②孕母分娩史中有胎膜早破、胎儿宫内窘迫、产程延长,难产尤其皮肤损伤或经插管抢救者;③新生儿一般表现较差,如面色青紫、反应低下、少哭、哭声减弱、吮乳无力等;(2)非特异性检查大于或等于2条:①于新生儿出生2 h后采血检测,WBC<5×109/L,或WBC>25×109/L;②于新生儿出生3 d后采血检测,WBC<5×109/L或WBC>20×109/L;③杆状核细胞/中性粒细胞比值大于或等于0.16;④炎症发生6~8 h后CRP明显升高;⑤微量红细胞大于或等于15 mm/h;⑥血小板PLT≤100×109/L;⑦PCT>0.5 ng/L。存在感染临床表现且具备以上任意一条即为可疑新生儿细菌感染。
1.2方法
1.2.1取材与胎盘组织病理学检测 在胎盘中央近脐处及怀疑胎盘有感染处无菌取材,大小约2 cm×2 cm;留取的胎盘、胎膜组织以10%中性甲醛固定,送本院病理科行石蜡包埋,组织切片,脱蜡后行苏木素-伊红(HE)染色,由本院病理科资深医生光镜下观察胎膜、胎盘组织病理学变化。诊断标准:胎盘、胎膜绒毛组织中可见大量中性粒细胞或淋巴细胞浸润,以每高倍镜视野中性粒细胞或淋巴细胞数大于5 个提示存在组织学绒毛膜羊膜炎,考虑存在胎盘病理炎性改变[3]。
1.2.2WBC、CRP、PCT的检测 新生儿出生后入本院新生儿科24 h内抽静脉血第1次检测WBC、CRP,考虑新生儿抽血次数不宜多,于24~48 h内扎手指取血第2次检测WBC、CRP,于72~96 h内抽静脉血第3次复查WBC、CRP及PCT。静脉血WBC检测采用西门子血液分析仪WBC计数(五分类)法;手指取血WBC检测采用ABX-21血液分析仪WBC计数(三分类)法;CRP检测采用ADVIA2120西门子血液分析仪;静脉血PCT检测采用Cobacc701(罗氏)生化分析仪。新生儿出生后3 d内WBC波动范围大,多波动于15×109/L~20×109/L,当WBC>25×109/L或WBC<5×109/L可判断为细菌感染阳性;新生儿出生3 d后以WBC>20×109/L或WBC<5×109/L可判断为细菌感染阳性;手指血CRP>5 mg/L或静脉血CRP>8 mg/L可判断为细菌感染阳性;静脉血PCT>0.5 ng/mL可判读为细菌感染阳性。

2 结 果
2.1两组胎盘病理结果与新生儿细菌感染的发生率对比 在纳入研究的62例患者中,23例存在胎盘病理炎性改变(观察组),占总患者数的37.1%,胎盘病理无炎性改变者(对照组)39例,占总患者数的62.9%。观察组的新生儿细菌感染病例18例,占该组患者数78.2%,对照组的新生儿细菌感染病例14例,占该组患者数的35.9%,观察组新生儿细菌感染发生率明显高于对照组,差异有统计学意义(P<0.05),见表1。
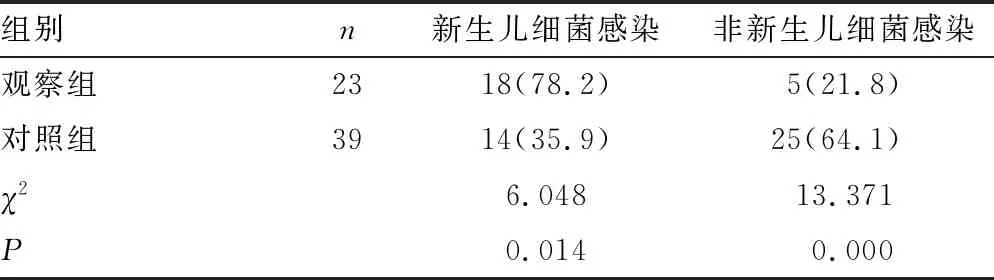
表1 两组胎盘病理结果与新生儿细菌感染发生率对比[n(%)]
2.2观察组与对照组血WBC、CRP与PCT比较 观察组入新生儿科后第1次检测的WBC、第2次检测的WBC、CRP及第3次检测的WBC、CRP及PCT水平较对照组明显升高,差异有统计学意义(P<0.05);观察组入新生儿科后第1次检测的CRP与对照组比较,差异无统计学意义(P>0.05)。见表2。

表2 观察组与对照组血WBC、CRP与PCT比较
2.3胎盘病理炎性改变的相关危险因素分析 以胎盘病理发生炎性改变为因变量,新生儿性别、生产方式、Apgar评分、胎膜早破、羊水粪染情况、是否早产、出生体质量为自变量,分析影响胎盘病理炎性改变的相关因素,结果显示,胎膜早破及早产这两个因素是发生胎盘病理炎性改变的高危因素(OR>5.0);观察组新生儿性别、生产方式、Apgar评分、羊水粪染情况、出生体质量等因素与对照组比较差异无统计学意义(P>0.05)。见表3。
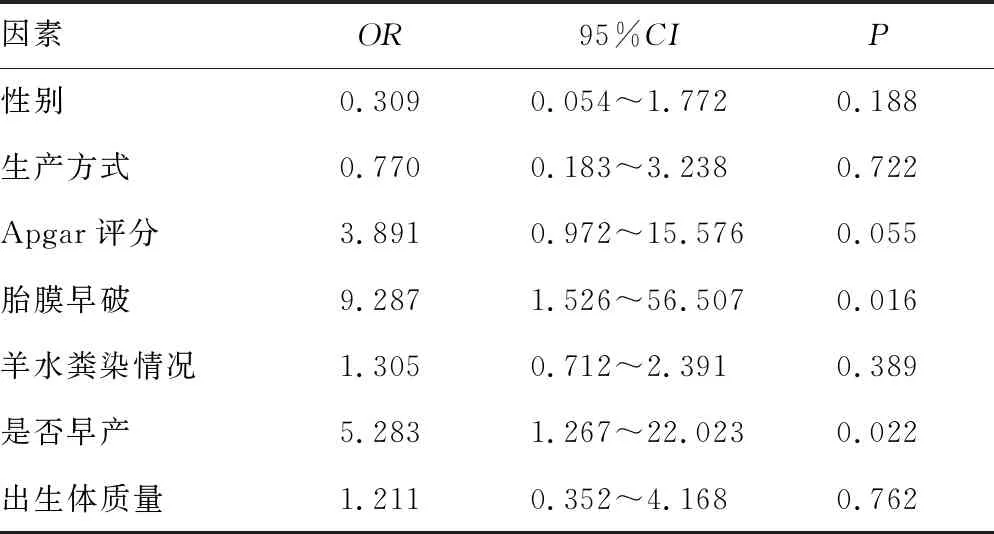
表3 新生儿相关因素与胎盘病理炎性改变发生的多因素Logistic回归分析
2.4胎盘病理与诊断新生儿感染的WBC、CRP、PCT的比较分析 观察组和对照组诊断新生儿细菌感染的血WBC阳性分别占该组的34.8%和12.8%,两组比较差异无统计学意义(P>0.05);CRP阳性分别占该组的47.8%与20.5%,两组比较差异有统计学意义(P<0.05);PCT阳性分别占该组的43.4%与7.7%,两组比较差异有统计学意义(P<0.05)。见表4。
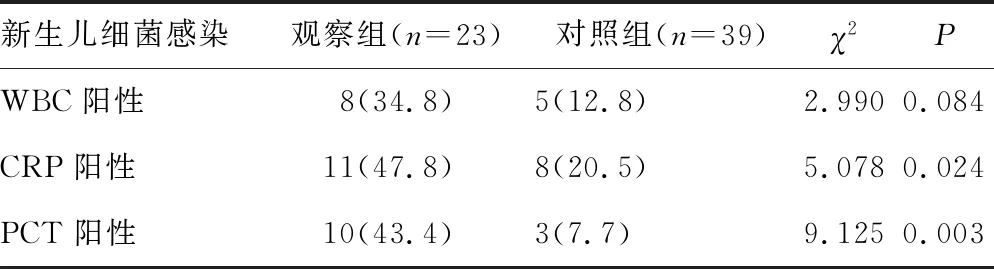
表4 胎盘病理与诊断新生儿感染的血WBC、CRP、PCT的比较分析[n(%)]
3 讨 论
胎盘是连接母体和胎儿的中介器官,也是胎儿生存、生长发育必不可少的重要器官,其一方面能反映胎儿在宫内的生存状态及产妇的机能状态,另一方面若母体患某些疾病,致胎盘的气血交换发生障碍,也可以通过胎盘传给胎儿,严重的胎盘形态学改变如绒毛膜羊膜炎可造成母婴感染性疾病的发生[4-6]。若不及时纠正,易致胎儿宫内缺氧,甚至窒息,危及生命。有文献[7]报道称胎盘炎症会致胎儿宫内窘迫、新生儿窒息等症状的发生。早产、胎膜早破并发胎盘病理炎症改变者新生儿预后差[8];大量研究指出,胎膜早破持续的时间是羊膜内感染的危险因素[9]。另在胎盘炎性改变与胎膜早破的相关性研究中,有胎膜早破的新生儿,其破膜时间大于12 h的胎盘炎症发生率显著高于破膜时间小于12 h者;冯子鉴等[10]研究指出,破膜时间大于24 h胎盘胎膜感染的病理改变较高。
本研究结果显示,胎盘病理有炎性改变者新生儿细菌感染的发生率明显高于胎盘病理正常者,提示宫内感染是引起新生儿细菌感染的因素之一;另外,胎膜早破及早产是胎盘炎性改变的高危因素,说明胎膜早破后发生胎盘炎性细胞浸润的危险性随之升高,因此,临床上对胎膜早破新生儿后应采取尽量减少产程、防止新生儿细菌感染的发生,同时还需重视对胎盘组织病理的检查。
胎盘病理检测是诊断宫内感染的金标准,正因为如此, 胎盘往往可以找到母胎疾病的证据、胎儿及新生儿死亡的原因。出生以前或出生时新生儿的病变常已开始,所以胎盘病理改变可提示新生儿疾病。但宫内感染大多数情况下呈亚临床状态,表现不典型,早期诊断较为困难,且胎盘病理检查需要一定的时间,故容易延误治疗时机,因此临床上寻求相关临床检测指标已成为热点。
传统临床检测指标包括红细胞沉降率(ESR)、WBC、CRP和PCT等。ESR是一种非特异性检测方法,常用于全身性炎性反应,其在诊断胎膜早破并发绒毛膜羊膜炎的特异度达100%,但敏感度仅为65%,因而早期诊断的优越性目前尚无理论证据支持。WBC是全身性严重感染的临床指标之一,但为非特异性,易受各种理化因素的影响。有研究证实绒毛膜羊膜炎时WBC升高[11]。CRP是由肝脏合成的一种急性期炎性反应蛋白,临床上应用较多,能用来判定机体是否发生感染,不仅实用且成本低,结合CRP随时间的动态增长速度,可明显增加其诊断细菌感染的精准性。PCT是血清降钙素无活性的前肽物质,正常情况下,PCT在体内很稳定,不会降解为有激素样活性的降钙素。健康人生理情况下仅产生极少量的PCT[12];新生儿出生后3 d内PCT波动性较大,出生后24~30 h可达到高峰值20 μg/L,出生后第3天起,血清PCT开始下降,至成年人水平[13]。与CRP不同,当机体存在细菌感染时,几乎所有的外周组织都参与PCT的产生,随着感染的控制,PCT迅速下降,1 d内可下降50%[14]。因而PCT具有较高的准确性和特异度。在全身性炎性反应早期血清PCT 2~3 h即可升高,对新生儿感染的早期诊断很有帮助。
本研究显示,胎盘病理炎性改变的新生儿血WBC、3 d后的CRP与PCT水平较对照组明显升高(P<0.05),而入院当天的 CRP与对照组比较,差异无统计学意义(P>0.05)。可能原因为CRP在机体存在急性炎症感染时于4~6 h即迅速上升,6~12 h可检测,于24~48 h 达峰值,而所取病例部分于生后不久即采样,CRP值处于未可检测期,这也与CRP在机体内的生理相符。而在诊断为新生儿细菌感染的病例中,笔者在分析这3个指标的阳性率时发现,两组WBC阳性率差异无统计学意义(P>0.05);观察组及对照组CRP及PCT阳性率差异均有统计学意义(P<0.05),说明在诊断存在新生儿细菌感染的病例中,胎盘病理炎性改变与否,其WBC的改变无特异性,而CRP与PCT特异度及敏感度较高。但考虑PCT在新生儿出生后有一生理性波动,因而血清PCT在新生儿细菌感染疾病的诊断上也存在一定的局限性,因此,对于新生儿早期感染还应联合多种炎症指标。此外,胎盘病理的取材部位也会导致一些误差,本次研究的样本量有限,其结果存在一定的局限性,今后仍需要多中心大样本的研究来明确其相关性。
重视胎盘病理检查往往可以为胎儿的发育及死亡原因提供更多信息,但胎盘病理检测需一定的时间,对有宫内感染但临床上无明显应答及表现的新生儿可通过动态监测新生儿细菌感染指标及时发现,及时治疗,同时也可为临床抗菌药物的及时、规范使用提供依据。
