经皮椎间孔入路内镜下神经根腹侧减压治疗侧隐窝狭窄症的疗效观察
2019-09-16王建军康晓乐鹿洪辉
何 宇,王建军,康晓乐,叶 超,亓 建,闵 翊,李 祥,鹿洪辉
(北京中医药大学东直门医院骨科 100700)
腰椎管狭窄症是临床上引起患者腰腿痛、间歇性跛行的常见原因,侧隐窝狭窄作为椎管狭窄的主要因素之一,越来越受到国内外学者的关注[1-3]。侧隐窝狭窄常伴有椎间盘突出、黄韧带增厚、椎间关节增生等,保守治疗往往疗效欠佳。传统手术能够很好地切除突出的椎间盘、增生变厚的黄韧带及钙化增生的纤维环,并对相应神经根、硬膜囊进行彻底减压,但因其开放手术时间长、创伤大、术后易形成瘢痕,并且可能造成邻近节段退变等并发症[4],加之患者多为中老年人,身体状况欠佳,故难以耐受此类手术。相较于传统开放手术的各种并发症,经皮椎间孔镜有着安全、有效、创伤小的特点,并且随着手术的逐渐成熟,21世纪初就有学者将其用于侧隐窝狭窄症的治疗,并取得良好的效果[5]。李振宙等[6]在内镜下行关节突成形术治疗侧隐窝狭窄取得了良好的疗效。然而,过度的关节突成形,会降低脊柱功能单位的稳定性,并且术后疗效并不与关节突磨削程度呈正相关,可能还会影响腰椎功能[6-7]。为不破坏患者脊柱稳定性,笔者在基于神经根腹侧减压的核心理念下,应用改良TESSYS技术治疗侧隐窝狭窄症患者,疗效肯定,现报道如下。
1 资料与方法
1.1一般资料 收集2016年4月至2017年4月采用经皮内镜技术治疗的单节段侧隐窝狭窄患者120例,男51例,女69例;年龄41~90岁,平均(58.2±8.1)岁;病程3~120个月,平均(25.6±6.8)个月;责任节段为第3/4腰椎(L3/L4)者15例,第4/5腰椎(L4/L5)者47例,第5腰椎/第1骶椎(L5/S1)者58例(其中伴有高髂嵴者11例)。纳入标准[8]:(1)神经源性间歇性跛行,或有疼痛、麻木、运动功能障碍等单侧神经根症状,伴或不伴腰痛;(2)明确的单责任节段的椎管狭窄症状;(3)与临床症状表现相符的影像学改变,侧隐窝区前后径小于3 mm[9];(4)保守治疗3个月无效;(5)自愿接受手术并随访1年以上。排除标准:(1)术前动力位腰椎X线片提示腰椎不稳定者;(2)多责任节段椎管狭窄症状者;(3)影像学上分型为单纯中央型腰椎管狭窄者;(4)不能耐受手术或有手术禁忌证者。
1.2方法
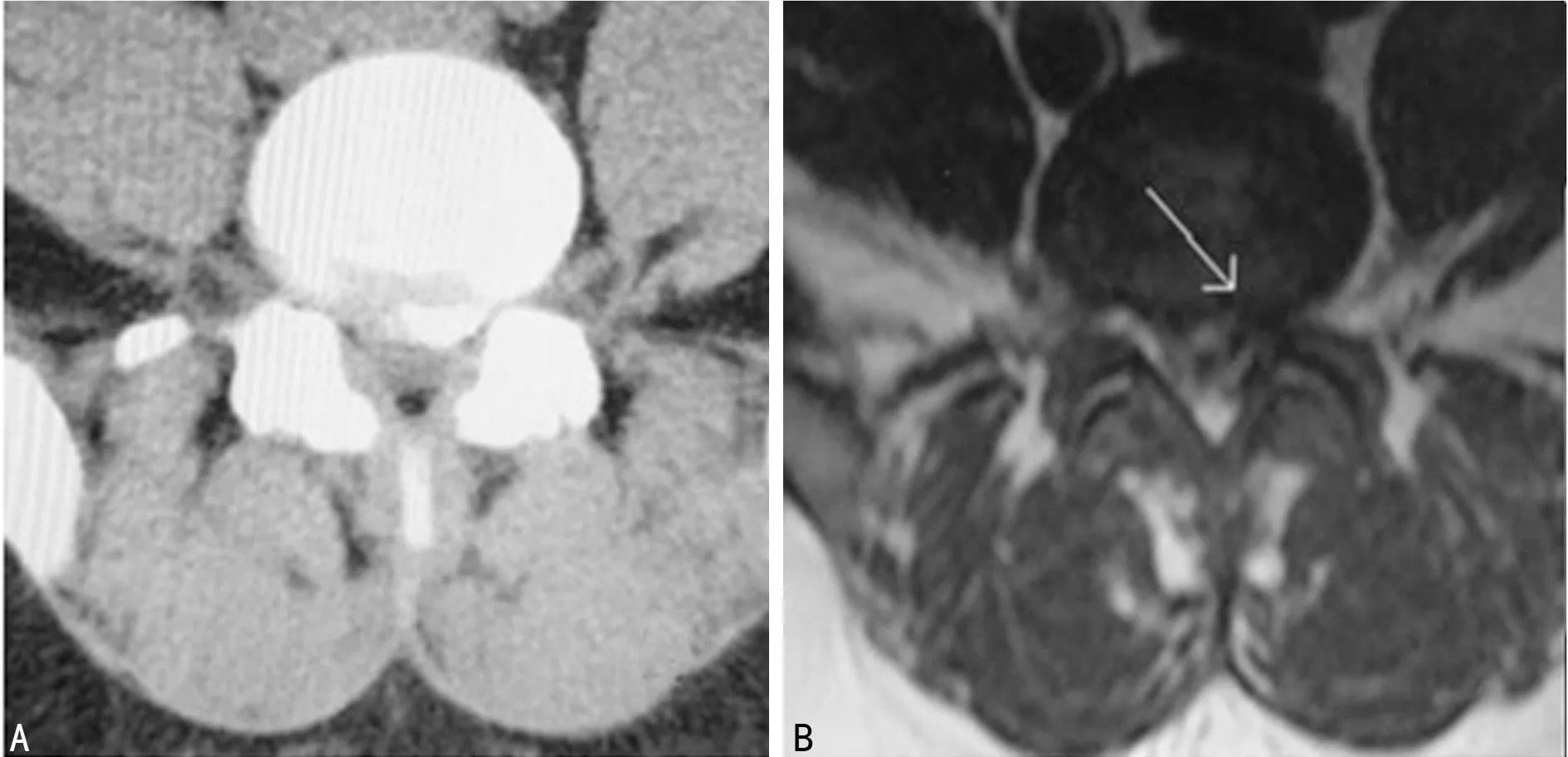
A:CT;B:磁共振成像(MRI);L4/L5椎间关节增生,钙化退变的腰椎间盘向背侧移位挤压神经根,黄韧带增生,所致双侧侧隐窝狭窄,左侧为重
图1典型病例术前影像学图像
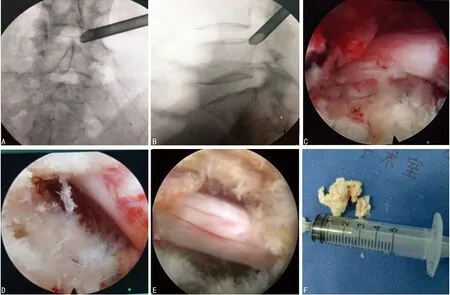
A、B:保护套筒术中X线透视位置;C:术中镜下可见神经根腹侧钙化的椎间盘向背侧突出,神经根腹侧受压明显,卡压神经根及硬膜囊;D:内镜下切除突出的间盘,增生的骨赘后显示神经根腹侧空间充足;E:腹侧减压完成后,即便黄韧带仍肥厚,但神经根回落复位,神经根背侧空间扩大;F:术中取出的增生骨赘、突出间盘、黄韧带等
图2典型病例术中影像学图像
1.2.1手术方法 患者术前影像学可见单侧神经根受压明显,见图1。所有患者均应用德国产经椎间孔脊柱内窥镜系统(MAXMORE),0.5%利多卡因局部麻醉下进行。均采用侧卧位,患侧在上,健侧腰部垫高以扩大椎间孔,手术入路为后外侧入路,进针点取髂棘上2~3 cm,旁开棘突8~12 cm,穿刺针针尾向头端倾斜角度50°~60°,与矢状面呈30°~40°,进针点及穿刺针道逐层浸润麻醉,18G穿刺针在C型臂引导下穿刺至相应椎体上关节突尖部,以3~5 mL利多卡因局部浸润麻醉,用导丝置换穿刺针,并沿导丝以软组织扩张器扩大软组织,置入TOM针钉于关节突尖部。此时C型臂透视下针尖正位像位于上下椎弓根连线中点,侧位像位于上关节突尖部,透视满意后,继续进针到达椎体后外缘,位置满意后,插入导丝并延导丝使用钴钻逐级对上关节突进行部分成形并扩张至10 mm,取出钴钻,插入工作套筒,工作套筒尖端X线片正位像上位于棘突连线与椎弓根内缘连线之间,即胡有谷分区的2区[10],侧位像上套筒位于椎体后上缘(图2A、B)。置入内镜,并于内镜下探查行走神经根,用抓钳对关节突成形后残留的骨片、退变突出的椎间盘及侧方、后方的黄韧带进行摘除,并用镜下环锯或镜下磨钻对增生的椎体后缘及钙化的椎间盘进行切除,充分解压行走神经根及硬膜囊的腹侧,并根据术中所见,将工作套筒逐渐下移至椎弓根上缘,镜下环锯磨除部分椎体后缘及椎弓根内侧缘以扩大神经根腹侧空间,解除神经根在侧隐窝入口的压迫。最后探查对侧神经根及侧隐窝,用射频对纤维环进行皱缩成形。神经根松解彻底后可见硬膜囊自主搏动[11];神经根表面血运改善,血管充盈;神经根回落复位,腹侧留有足够的空间,神经根背侧表面可见;术中行直腿抬高试验,可见神经根被牵拉后滑移自如(图2D、E)。术后插入引流,并于术后3 d开始适当锻炼腰背肌,1个月后可恢复轻体力劳动。术后腰椎CT、MRI显示侧隐窝扩大明显,见图3。
1.2.2影像学测量 完善患者术前、术后3 d腰椎CT+三维重建(德国西门子64层螺旋CT)、磁共振成像(MRI,德国西门子3.0T超导磁共振仪,扫描参数:T2WIFSE序列TR/TE 4 500/140,3 mm层厚;T1WISE序列TR/TE 480/10,3 mm层厚;轴位T2WIFSE序列TR/TE 3 500/110,3 mm层厚)等影像学资料。选取相应病变责任节段椎体,参考王沛等[12]的方法,在横断面上将椎体和椎间盘作为一个功能椎体单位,将其划分为3段(经椎间盘层面、经椎弓根层面、经椎体下部层面),选取经椎间盘层面,CT下对术前、术后骨性侧隐窝矢状径X进行测量(骨性侧隐窝即椎体后外侧缘到上关节突的距离,见图4A),MRI在T2像轴位上测量盘黄间隙矢状径Y(即椎间盘后外侧缘到上关节突的距离,见图4B),分别记录术前、术后3 d CT及MRI所测得的数值。并参照李瑞等[7]的方法(图4C),根据改良TESSYS技术沿上关节突的成形方向,术后将侧面以上关节突根部前缘至后缘垂线等分为100份,以上关节突尖部至其根部前缘连线方向将上关节突分为微量磨削组(0~<25%),少量磨削组(25%~<33%),中量磨削组(33%~<50%),大量磨削组(50%~100%)4部分。
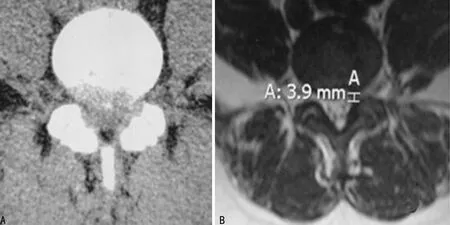
A:术后复查CT,轴位显示左侧侧隐窝有效减压;B:术后复查MRI,轴位像显示侧隐窝较术前扩大明显
图3典型病例术后影像学图像
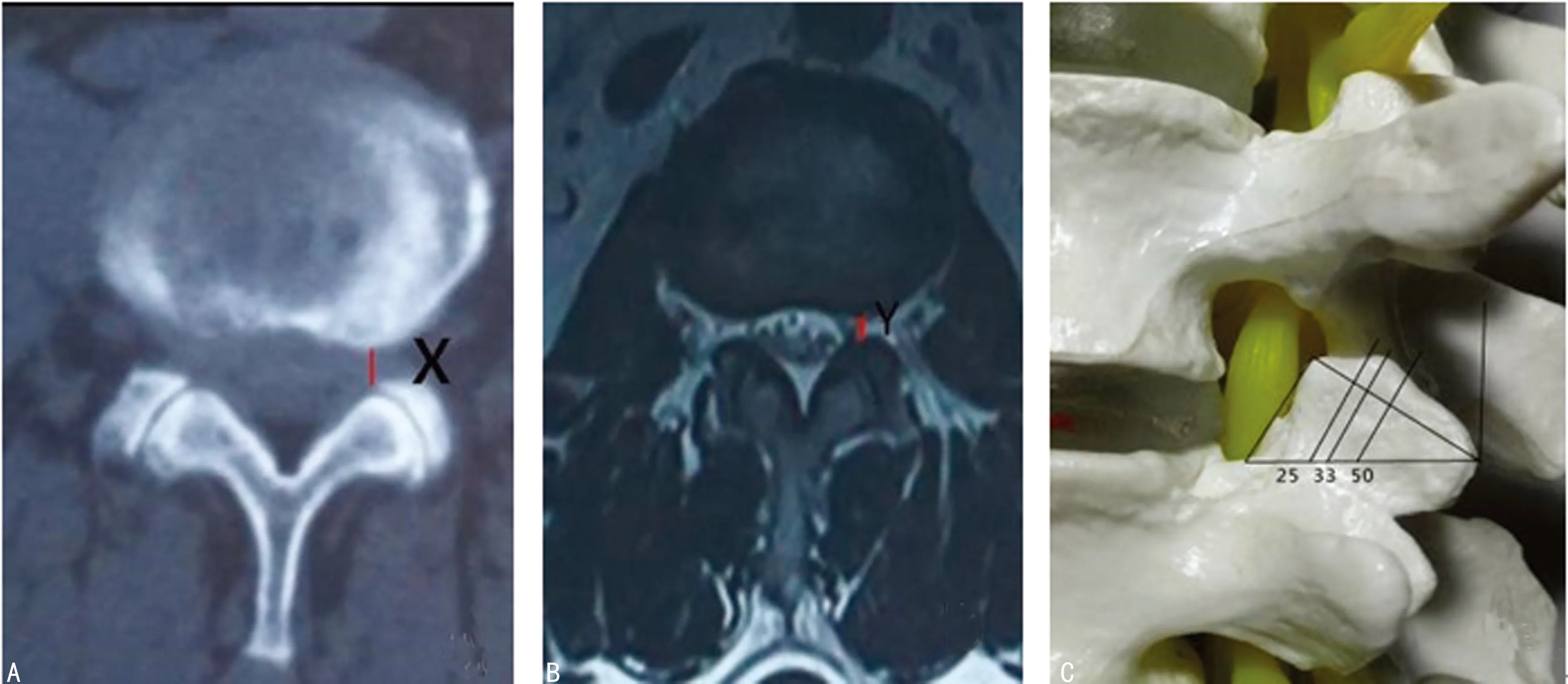
A:骨性侧隐窝即椎体后外侧缘到上关节突的距离;B:椎间盘后外侧缘到上关节突的距离;C:上关节突磨削程度分段
图4影像学测量
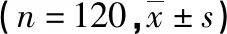
表1 患者手术前后临床症状评估比较
*:P<0.05,与术前比较
1.2.3疗效评价 术后第3天及第3、6、12个月患者腰痛及腿痛程度采用视觉模拟评分(VAS)评价,腰椎功能采用日本矫形外科协会评分(JOA)、 Oswestry功能障碍指数(Oswestry disability index,ODI)[13]和改良MacNab评分[14]进行评估。

2 结 果
所有手术均顺利完成,平均用时(76.2±22.0)min,所有患者术后腰痛及腿痛等症状均得到不同程度改善,其中1例患者出现椎间盘感染,予口服抗菌药物后好转。2例患者于术后3个月椎间盘再次突出,其中1例进一步治疗后,症状好转,1例受限于身体状况,未进一步手术。120例患者均获得完整数据,术后未出现椎体不稳,术后VAS、ODI、JOA等评估指标较术前明显改善,差异有统计学意义(P<0.05),见表1。术后1年随访MacNab评分:优占60.83%(73例),良占31.67%(38例),可占5.00%(6例),差占2.50%(3例),手术总优良率为92.50%(111/120)。该术式下患者手术前后侧隐窝矢状径比较,差异无统计学意义(P>0.05);手术前后盘黄间隙矢状径比较,差异有统计学意义(P<0.05),见表2。术后CT+三维重建显示所有患者上关节突磨削程度均纳入微量磨削组。
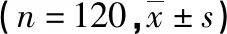
表2 患者手术前后侧隐窝及盘黄间隙矢状径比较
*:P<0.05,与术前比较
3 讨 论
3.1神经根腹侧减压治疗腰椎侧隐窝狭窄的有效性和安全性 神经根管包括入口区、中间区及出口区3个部分[15]。神经根出硬膜囊后,以一定的角度向前下方走行,与前方椎间盘的纤维环紧邻,与后方的上关节突亦只有很小的距离,此处是侧隐窝最狭窄和最容易压迫神经的部位[16]。侧隐窝上部除内侧面外均为骨性结构,由于患者腰椎的退变,常出现椎间关节增生、黄韧带增厚、椎间高度降低等病理改变,从而使相应脊神经受压迫而出现下肢疼痛麻木、间歇性跛行等症状。从手术过程来看,改良TESSYS技术穿刺过程中针尖和钴钻始终紧贴着关节突骨面,损伤神经的可能性相对较小,穿刺定位完成后,逐级用钴钻对关节突进行成形的过程就是一个扩大侧隐窝、扩大椎间孔的过程,当钴钻扩张至10 mm时,钴钻将内聚增生的关节突、肥厚的黄韧带及增生的椎体后上缘切除,行走神经根在这个过程中得到有效的松解。通道建立后,内镜下咬除突出的髓核、肥厚的黄韧带、增生的椎体后缘,充分减压神经根。神经根腹侧充分减压后,神经根有着明显的复位回落趋势,其背侧也会得到明显的间接减压,本组术后MacNab评分优良的患者中,术后CT测量侧隐窝矢状径较术前增大幅度并不显著,主要集中在2.8~3.0 mm,主要与改良TESSYS技术有关,为了尽可能多地维持患者脊柱的稳定性,术中仅对关节突的尖部进行微量磨削,但对增生的黄韧带及神经根腹侧的突出髓核、后纵韧带等软组织进行了充分的切除,术后MRI测量所得的盘黄间隙矢状径较术前变化明显(P<0.05),可能为该术式下骨性结构破坏少却仍能使神经根获得足够活动空间的原因。本研究120例侧隐窝狭窄的患者中,末次随访改良MacNab评分优良率为92.50%,并且所有患者关节突成形程度均纳入轻度磨削组,术中无1例神经损伤,术后无1例出现椎体不稳。因此,改良TESSYS技术治疗侧隐窝狭窄的临床疗效肯定,安全性高。
3.2术中注意事项及手术技巧
3.2.1穿刺 对于L5/S1责任间隙患者,因为L5/S1椎间孔相对狭小,部分患者L5横突肥大,再加上部分高髂骨患者,使得在穿刺及建立通道的过程中由于阻挡而无法到达靶点。笔者的策略:(1)将经典TESSYS穿刺点适当上移内移,选择髂棘上约两横指、棘突旁开8~10 cm处作为穿刺点;(2)对于肥大的横突,可以进行部分成形以减少对通道的阻挡;(3)穿刺靶点X线片正位像可以选择在棘突和椎弓根之间,适当靠近椎弓根内缘。
3.2.2术中出血(松质骨骨窦出血) 由于建立通道的过程中钴钻对上关节突尖部进行了部分成形,并且靶点位于椎体后上缘,内镜下对椎体后缘骨赘、钙化的椎间盘切除时可见明显渗血,而且射频刀头难以有效止血,对此采用如下策略:(1)通过工作通道填塞明胶海绵;(2)堵住内镜出水口,适当加压冲洗以提高椎管内压力;(3)术后放置引流管。
3.2.3手术技巧 此手术的精髓在于神经根周围的减压,从而达到扩大侧隐窝、解除神经根压迫的目的。所以术中穿刺定位、通道建立要务求标准、完美,侧隐窝狭窄内镜下操作相对复杂,术中需要具备必要的手术器械,如镜下环锯、镜下磨钻等;在去除骨质时需要循序渐进,避免一次取出骨块过大;对于神经根腹侧如果是硬性压迫时,摘除骨质过程中会出现较多渗血,切忌在术野不清时操作,无论是在做神经根行走根还是出口根的探查时,神经根时刻要在视野范围内,切忌犯经验主义错误;对于神经根背侧增生的黄韧带,在腹侧切除后如果神经根回落复位明显,神经根背侧表面血管清晰可见,可考虑保留黄韧带;完美的手术需要依靠术前充分的手术计划、手随心转的镜下操作技巧及术中的操作细节。
综上所述,经皮椎间孔镜下以神经根腹侧减压为主治疗腰椎侧隐窝狭窄症效果显著,并且仅对关节突进行微量磨削并不会影响手术的预期疗效,建议手术医生在手术过程中神经根腹侧减压彻底的前提下适当地保留大部分上关节突。但是,本技术因为穿刺定位较多变,术中可能需要处理椎管内的钙化,所以学习曲线相对陡峭,年轻医生需要更系统化的培训和练习,目前仍需进行更长期的随访以证明该手术的长期疗效。
