目标管理理论的针对性护理在瘢痕子宫再妊娠中的应用观察
2019-09-16林家娟温兰娇包金凤
林家娟 温兰娇 包金凤
(广东省河源市妇幼保健院产房 河源517000)
随着我国二孩政策的开放,瘢痕子宫再妊娠产妇不断增加,她们分娩方式的选择成为临床关注的热点[1]。随着产科医疗技术的发展,瘢痕子宫再妊娠产妇经阴道分娩成功率不断提升,可有效避免二次剖宫产所致的并发症,降低产后感染、出血等风险,但可能引发子宫破裂、子宫切除等,危及产妇生命安全[2]。目标管理理论为彼得·德鲁克提出的管理模式,应用于护理工作中,主张医护人员、患者共同参与目标制定,完成具体可行的目标,使护理工作更佳明确化、科学化。本研究选取我院收治的180 例瘢痕子宫再妊娠妇女为研究对象,探究目标管理理论的针对性护理在瘢痕子宫再妊娠妇女中应用的效果。现报道如下:
1 资料与方法
1.1 一般资料 选取我院2018 年1 月~2018 年6月收治的90 例瘢痕子宫再妊娠妇女为对照组,2018年7 月~2018 年12 月收治的90 例瘢痕子宫再妊娠妇女为观察组。对照组年龄23~36 岁,平均(28.14±2.06)岁;孕周37~40 周,平均(38.62±0.53)周;距上次剖宫产时间22~39 个月,平均(27.83±2.59)个月。观察组年龄22~37 岁,平均(28.32±2.17)岁;孕周37~40 周,平均(38.74±0.51)周;距上次剖宫产时间21~41 个月,平均(28.05±2.64)个月。两组基线资料(孕周、年龄、距上次剖宫产时间)均衡可比(P>0.05)。本次研究经医院医学伦理委员会批准。
1.2 纳入与排除标准 (1)纳入标准:上次剖宫产为子宫下段剖宫产;患者及家属知情并签署知情同意书;无再次手术损伤子宫史。(2)排除标准:妊娠期糖尿病、高血压;骨盆狭窄;中央型前置胎盘;胎盘早剥。
1.3 护理方法
1.3.1 对照组 给予常规护理干预。对产妇宫底高度、骨盆横径、胎头位置、宫颈成熟度等进行详细检查,估算胎儿体质量,明确无剖宫产指征后进行阴道试产。全程严密监测胎心、羊水等变化,娩出后及时进行子宫按摩,辅助收缩子宫,以防止大出血。
1.3.2 观察组 给予目标管理理论的针对性护理。(1)制定目标。详细了解产妇前次剖宫产指征、术后恢复等情况,并对患者存在的实际问题(身心状态、不利因素等)进行评估。根据评估结果,明确护理目标,制定针对性的护理策略。(2)实施护理计划。健康宣教。讲解剖宫产后阴道分娩相关知识及围生期注意事项(用力方法、分娩姿势、与助产士配合等),并讲解剖宫产、阴道分娩利弊,提高产妇阴道分娩信心。心理疏导。瘢痕子宫再妊娠具有较高风险,孕妇易产生恐惧、焦虑等心理。助产士应积极讲解阴道试产的可行性及新生儿救护措施,增强其分娩信心,使其保持良好的心理状态。产程护理。给予一对一全程陪伴分娩,指导产妇如何应对疼痛。第一产程:临产后协助产妇取左侧卧位,以保证胎盘血量充足;持续给予胎心监护,进入活跃期后,监听胎心1 次/0.5 h,及时了解胎儿宫内情况,以防止胎儿窘迫发生;子宫收缩过强(10 min 宫缩≥5 次或缩持续>2 min)可引起子宫病理性缩复环形成,诱发子宫先兆破裂(瘢痕压痛伴血尿),应注意观察是否存在子宫收缩过强;对缩宫素浓度、滴速进行严格控制,胎心率变化或宫缩持续>1 min 时,停止滴注缩宫素。第二产程:宫缩时,指导患者屏气用力(正确利用腹压),宫缩间歇时保持体力,以缩短第二产程;若出现产程停滞,立即检查,若出现先兆子宫破裂、头盆不称等,即刻转剖宫产。第三产程:协助产妇娩出胎盘,检查胎盘、胎膜、宫腔完整性,检查瘢痕部位是否出现缺损、破裂;仔细观察伤口处是否存在血肿,按压宫底30 min/次,以防止产后出血。剖宫产护理。加强术中配合,严格无菌操作,术中对产妇生命体征(心率、脉搏、血压等)及胎心变化进行密切监测,发生异常及时处理。
1.4 观察指标 (1)对比两组自然分娩率。(2)对比两组分娩出血量、总产程、住院时间。(3)对比两组并发症(宫缩乏力、瘢痕破裂、新生儿窒息、尿潴留、产后出血)发生情况。(4)以科室自制量表评估两组护理满意度,满分100 分,非常满意≥90 分,较满意66~89 分,不满意<65 分,将非常满意、较满意计入总满意。
1.5 统计学分析 采用SPSS24.0 统计学软件对数据进行分析。计量资料以表示,采用t 检验;计数资料以%表示,采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组自然分娩率对比 观察组自然分娩率97.78%高于对照组的90.00%(P<0.05)。见表1。
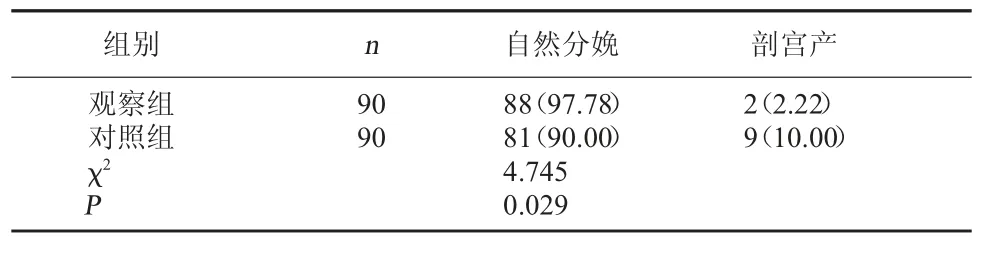
表1 两组自然分娩率对比[例(%)]
2.2 两组分娩出血量、总产程、住院时间对比 观察组分娩出血量低于对照组,总产程、住院时间短于对照组(P<0.05)。见表2。
表2 两组分娩出血量、总产程、住院时间对比
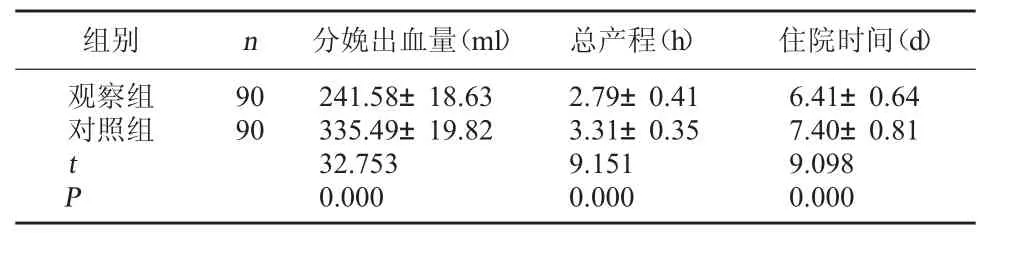
表2 两组分娩出血量、总产程、住院时间对比
组别 n 分娩出血量(ml) 总产程(h) 住院时间(d)观察组90241.58±18.632.79±0.416.41±0.64对照组90335.49±19.823.31±0.357.40±0.81 t 32.7539.1519.098 P 0.0000.0000.000
2.3 两组并发症发生对比 观察组并发症发生率3.33%低于对照组的13.33%(P<0.05)。见表3。
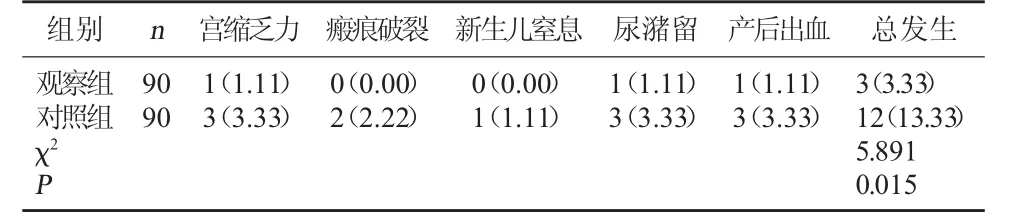
表3 两组并发症发生对比[例(%)]
2.4 两组护理满意度对比 观察组护理满意度94.44%高于对照组的78.89%(P<0.05)。见表4。
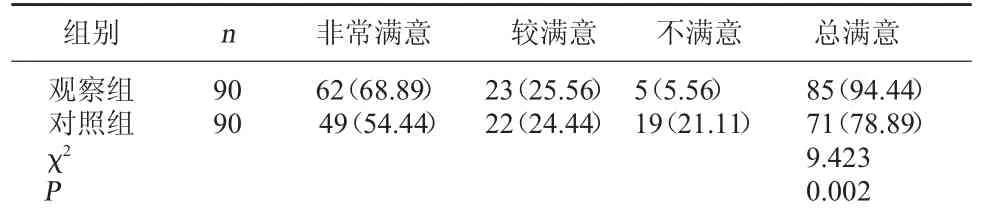
表4 两组护理满意度对比[例(%)]
3 讨论
剖宫产为解决难产问题的重要手段。近年来,麻醉技术、抢救措施、抗感染药物等的发展有效提升了剖宫产的安全性,使剖宫产率逐年升高,剖宫产后再次妊娠率随之升高[3]。瘢痕子宫再妊娠产妇分娩方式的选择存在较大争议。阴道试产可有效避免多次剖宫产所致的远期胎盘异常(胎盘植入、前置胎盘)问题,降低产后出血风险,促进术后恢复。但与再次剖宫产相比,阴道试产子宫破裂、子宫切除发生率较高。因此,产科需强化护理干预,尽量减少不良事件发生[4~5]。
目标管理理论的针对性护理将理论、实践有机结合,制定系统性、针对性的护理方案,以最大限度满足患者的不同需求。瘢痕子宫再妊娠产妇由于缺乏剖宫产后阴道分娩相关知识、担忧试产失败等,易产生恐惧、焦虑等负性心理,影响阴道试产顺利进行。本研究结果显示,观察组自然分娩率高于对照组,总产程短于对照组(P<0.05),表明目标管理理论的针对性护理应用于瘢痕子宫再妊娠妇女,可提高自然分娩率,缩短总产程。分析原因可能在于目标管理理论的针对性护理采用多种方式讲解剖宫产后阴道分娩相关知识及围生期注意事项等,提高患者认知度,并给予产妇个体化心理疏导,强调阴道分娩的可行性、安全性,同时安排成功病例现身说法,以增强孕妇分娩信心,保持良好的心理状态。此外,进行有效的产程护理,以促进阴道试产顺利进行,缩短总产程,提高自然分娩率。观察组并发症发生率低于对照组(P<0.05),表明目标管理理论的针对性护理应用于瘢痕子宫再妊娠妇女可减少并发症发生。分析原因在于目标管理理论的针对性护理给予产妇一对一全程陪伴分娩服务,对产程中存在的风险进行准确评估,临产后持续给予胎心监护,以及时了解胎儿宫内情况,注意观察是否存在子宫收缩过强,并对缩宫素浓度、滴速进行严格控制,及时发现、处理异常情况,以保证产程顺利进行,减少并发症发生,确保母婴安全。观察组分娩出血量低于对照组,住院时间短于对照组,护理满意度高于对照组(P<0.05),表明目标管理理论的针对性护理可降低瘢痕子宫再妊娠妇女分娩出血量,促进产后恢复,提高护理满意度。
综上所述,目标管理理论的针对性护理应用于瘢痕子宫再妊娠妇女,可降低分娩出血量,提高自然分娩率,缩短总产程,减少并发症发生,促进产后恢复,提高护理满意度。
