非吻合口狭窄致冠状动脉旁路移植物慢血流危险因素分析
2019-09-02吴建涛池一凡牛兆倬张文峰李好友
吴建涛 王 英 池一凡 牛兆倬 生 伟 张文峰 李好友 尹 红,*
近年来冠状动脉粥样硬化性心脏病(Coronary Atherosclerotic Heart Disease, CHD)发病率不断增加,作为冠心病主要治疗措施之一的冠状动脉旁路移植手术(Coronary Artery Bypass Graft,CABG)数量随之逐年增加[1]。在行CABG术时,常遇到排除桥血管及冠状动脉痉挛或夹层、吻合口狭窄、低血压等因素后中测得移植物血流不满意的现象。因此移植物慢血流除上述因素外可能还与吻合口远端血管质量及心肌微循环病变相关,而且已有研究明确移植物慢血流现象增加了术后移植物再狭窄及再发不良心血管事件发生率[2]。因此明确移植物慢血流的危险因素并针对这些因素制定防治措施,对改善CABG手术远期预后具有重要意义。目前关于冠状动脉原位血管慢血流的报道较多,而对冠状动脉旁路移植物慢血流的报道甚少。CHD常合并多种基础疾病,加之CABG手术创伤导致一系列的病理生理改变,易造成冠状动脉微血管功能障碍(Coronary Microvascular Dysfunction,CMVD),从而导致冠状动脉旁路移植物血流减慢,因此影响冠状动脉旁路移植物血流因素较为复杂[3]。本文通过统计分析本院心血管外科接受CABG手术患者的病历资料,探讨冠状动脉旁路移植物慢血流的影响因素,现报道如下。
1 资料与方法
1.1 一般资料和分组
病例来自2008-06—2018-06本院心脏病中心血管外科行CABG手术的220例患者病历资料,90例冠状动脉旁路移植物血流减慢的患者为慢血流组,130例冠状动脉旁路移植物血流正常患者作为对照组。
1.2 纳入和排除标准
1.2.1纳入标准[4]:慢血流组:静脉移植物<15ml/min和(或)动脉移植物<10ml/min。血流正常对照组:静脉移植物≥15ml/min且动脉移植物≥10ml/min。
1.2.2排除标准:(1)排除吻合口狭窄及移植物本身狭窄。吻合完毕后血压平稳心脏放置原位以冠脉顺势血流量检测仪测得移植物平均血流量,对于怀疑吻合口狭窄(PI>5,血流波形不理想)的移植物,予以拆除重新吻合,确保吻合通畅。对于再次吻合困难,术后仍出现心肌缺血,考虑吻合口狭窄的移植物,予以冠状动脉造影排除;(2)围术期心肌梗死;(3)心肌病;(4)严重的免疫性疾病;(5)年龄>80岁;(6)冠状动脉吻合口远端主支血管同期再行CABG术。
1.3 手术方法
患者住院期间的手术方案参考最新临床指南或者专家共识制订[1],排除手术禁忌症,依据病情决定手术方式。(1)不停跳CABG:胸骨正中开胸,游离乳内动脉,需静脉桥者同时取大隐静脉备用。采用OCTOPUS心脏稳定系统,冠状动脉分流栓,冠状动脉吸引器或二氧化碳吹雾管等保持术野清晰稳定。先行LIMA-LAD 吻合,再完成主动脉-静脉-RCA或LCX的吻合,若升主动脉根部钙化严重则应用易扣Ⅱ冠状动脉吻合辅助器协助完成吻合,尽量避免钳夹主动脉壁。(2)并体循环下行CABG:常规开胸,建立体外循环,并体循环下完成移植物吻合。
1.4 指标选择及判定标准
1.4.1指标选择:统计两组患者年龄、男性性别比例、复合手术、吸烟史、陈旧性心肌梗死(OMI)、急性心肌梗死( AMI)<7天、高尿酸血症(Hyperuricemia, HUA)、低蛋白血症、心功能Ⅲ-Ⅳ级、高脂血症、糖尿病、乳内动脉(Internal Mammary Artery,IMA)使用、术前心包积液、C反应蛋白(CRP)、术前等待时间>7天、饮酒史、血小板计数(PLT)>200×109/L、血红蛋白(HGB)>120g/L、红细胞分布宽度(RDW)、肾功能洽、体重指数(Body Mass Index,BMI)>28kg/m2、测流量时平均动脉压(Mean Arterial Pressure,MAP)及心率(HR)、不稳定性心绞痛(Unstable Angina Pectoris, UAP)、术前低氧血症、脑血管病史、移植物血管内径等指标。
1.4.2判定标准:低蛋白血症:正常参考值为40-55g/L,低于下限即为低蛋白血症。糖尿病:参考WHO(1999) 糖尿病诊断标准空腹血糖>7.0mmol/L,或者糖负荷后2h血糖>11.1mmol/L。OMI:患者既往有心肌梗死病史,且心梗距入院时间>8周。HUA:日常饮食下,2次非同日血尿酸>420μmol/L[5]。高脂血症:依据《中国成人血脂异常防治指南(2016 修订版)》评定,正常参考值①TC:3.1-5.7mmol/L;②TG:0.4-1.7mmol/L;③HDL-C:1.0-1.6mmol/L;④LDL-C:0-3.4mmol/L,其中①②④只要有1项高于正常值上限,和(或)③低于下限即诊断为高脂血症[6]。移植物血管内径测量方法:术前行血管超声检查,以明确移植物血管质量并测量血管内径[7]。肾功能不全:依据患者病史、实验室检查诊断为慢性肾功能损伤(1-5期)。术前入院时动脉血气PO2<80mmHg即认为存在低氧血症。
1.5 统计学处理
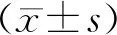
2 结 果
2.1 单因素分析结果
两组患者年龄、HR、MAP、复合手术、低蛋白血症、心功能Ⅲ-Ⅳ级、IMA使用、术前心包积液、术前等待时间>7天、不稳定性心绞痛、术前低氧血症等因素间差异无统计学意义(P>0.05)。两组移植物血管内径、CRP、RDW、男性患者、吸烟史、AMI<7天、OMI、HUA、高脂血症、糖尿病、饮酒史、PLT>200×109/L、HGB>120g/L、BMI>28kg/m2、高血压、脑血管病史、肾功能不全差异有统计学意义(P<0.05),提示这些因素可能为冠状动脉旁路移植物慢血流的高危因素。见表1。
2.2 多因素Logistic回归分析
多因素Logistic回归分析结果显示:移植物血管内径、CRP、RDW、吸烟史、AMI<7天、HUA、高脂血症、糖尿病、PLT>200×109/L、HGB>120g/L、BMI>28kg/m2、脑血管病史、肾功能不全为冠脉旁路移植物慢血流的高危因素;而男性、OMI、饮酒史、高血压为非高危因素,见表2。
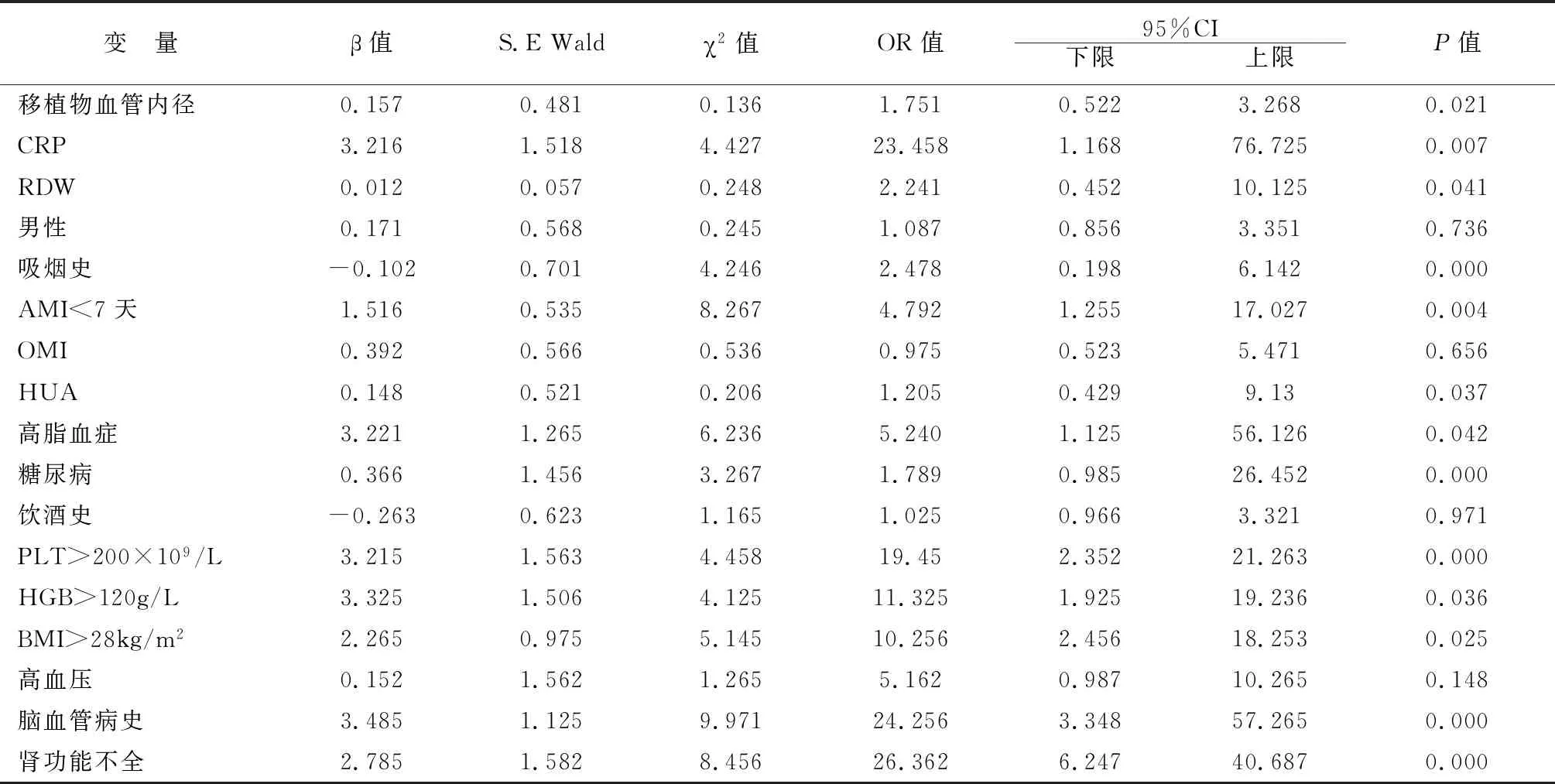
表2 冠状动脉移植物慢血流多因素Logistic回归分析结果
3 讨 论
CABG自应用以来,已成为冠状动脉血运重建的主要方式之一,特别是乳内动脉作为移植物具有优越的远期通畅率而备受青睐[8]。然而在临床工作中,即使排除了吻合口质量不佳的因素,在检测时仍会遇到所测移植物血流量低于预期,这种现象可能与吻合口冠状动脉及微血管病变相关。冠状动脉原位血管慢血流在PCI术后发生率约10%-30%,其病因复杂[9],但目前有关CABG术后移植物慢血流研究较少。本文通过统计分析行CABG术患者的病例资料,旨在确定排除吻合口狭窄后冠状动脉旁路移植物慢血流的高危因素。
本研究数据可以看出,两组患者年龄、HR、复合手术、低蛋白血症、心功能Ⅲ-Ⅳ级、IMA使用、术前等待时间>7天、心包积液、不稳定性心绞痛、术前低氧血症等指标组间差异无统计学意义(P>0.05),提示以上变量并非冠状动脉旁路移植物慢血流的危险因素。
慢血流组手术时AMI<7天的患者比例高于对照组,差异有统计学意义(P<0.05),这与心梗后患者冠状动脉微循环功能受损密不可分。既往研究认为冠状动脉微循环功能障碍是冠状动脉旁路移植物术后产生慢血流的重要原因之一,在AMI发生后由于微循环缺血,血管内皮细胞及心肌细胞出现严重氧化应激反应,氧自由基增加,引起炎症级联反应,导致心肌组织水肿,微血管受压,血管内循环阻力增加[10];而在血运重建后,冠状动脉血流虽然得以恢复,但缺血所致的微循环血管内皮细胞损伤持续存在,纤维蛋白原裸露,恢复灌注的血液内血小板、RBC、粒细胞趋化瘀滞黏附于受损的血管内皮处,导致缺血-再灌注损伤。另外,在CABG术吻合过程时所产生的破碎组织及粥样斑块会沿着血流方向前行,堵塞在微血管,增加循环阻力[11]。而长期吸烟、糖尿病、周围血管病变,为冠状动脉血管功能不全的预测因子[12],在此研究中慢血流组合并糖尿病、周围血管病变的比例高于对照组,差异均具有统计学意义,提示这些病变同样可导致冠状动脉旁路移植物慢血流。
血液黏滞度是决定血流阻力的重要因素,而血脂、HGB及RDW又是影响血液黏滞度及其流变学的重要因子,因此血液黏滞度的高低是由它所含的如TC、TG、HDL-C、LDL-C的量、大小、聚集性、变形性来决定,血液黏滞度的增高使循环阻力增加,血流速减慢或停滞,使得冠状动脉血运重建后血流量不佳[13]。HUA是高血压及冠状动脉粥样硬化性心脏病的独立危险因素,这类患者由于尿酸代谢异常,血尿酸饱和析出,沉积于血管部位,趋化炎症细胞如白细胞、巨噬细胞与尿酸盐结合,促进炎症因子(白介素-6,白介素-1等)、金属蛋白酶及水解酶等释放,损伤线粒体及溶酶体,引起血管内皮细胞异常凋亡;尿酸促进氧自由基生成,内皮素上调,NO合成降低,血管舒缩功能障碍;高尿酸血症使LDL-C水平升高,而已有研究明确表明LDL-C为动脉硬化的独立危险因素,且LDL-C可作为预防动脉硬化,调控血脂的主要指标[14];总之高尿酸血症可通过多种机制引起冠状动脉微血管损伤,造成冠状动脉微循环障碍。
而慢血流组的移植物内径均数高于对照组,差异有统计学意义,提示移植物慢血流与桥血管及冠状动脉血管扩张呈正相关,血管扩张会引起血管内部血液流体力学改变,依据泊肃叶定律,血流=πr4(P1-P2)/8ηL,单位时间内血流速度即血管长度,因此血流Q=(P1-P2)r4/8ηV,可见在流量一定时血流速度与管径4次方呈反比,依据入口效应在相对狭窄时,流体将获得更大动能,使得速度加快,而在扩张血管流体速度呈减缓的现象[15],因此选取移植物材料时应避免采用严重扩张的血管。移植物慢血流使相应区域心肌灌注不充分,增加术后心血管事件发生风险[16]。对于慢血流高危患者,在术中应注意加强操作技术,重视体循环下CABG吻合,以确保一次吻合顺利完成,避免多次吻合及冠状动脉内探查。术中及术后维持稳定的循环,保持足够的血流灌注压力,同时重视如腺苷、尼可地尔、曲美他嗪等扩张冠状动脉药物在改善微循环灌注中的作用。对于因慢血流表现出心肌缺血症状时,应积极地采取主动脉内球囊反搏辅助措施,以保障心肌灌注,改善氧供需状态。另外应注意术后早期抗血小板治疗、围手术期血糖血脂调控、戒烟、术后抑制过度的炎症反应[17],以降低微循环阻力。
总之,冠状动脉旁路移植物慢血流使患者术后并发症发生风险增加,依据高危因素识别高危患者,加强围手术期抗凝抗血小板治疗,适度延长双联抗血小板时间及改善微循环药物的使用,指导患者建立良好的生活方式。相信随着冠状动脉微循环的研究的不断进步,对于冠状动脉血运重建后慢血流的处置会更加科学准确。但由于本研究样本量偏少,仍需进一步的研究更加明确地阐述相关因素的关联强度。
