防旋型股骨近端髓内钉内固定术治疗股骨粗隆间骨折患者的生物力学性能
2019-08-31何苗邓志龙曹志东刘健张晓星
何苗,邓志龙,曹志东,刘健,张晓星
重庆市急救医疗中心骨科,重庆400014
前言
股骨粗隆间骨折在老年人中比较常见,临床也将其称作股骨转子间骨折。有研究表明在髋部骨折中,股骨粗隆间骨折占比为31%~51%[1]。随着我国人口老龄化发展,股骨粗隆间骨折发生率逐年增高,由于保守治疗效果欠佳,因此,临床主张针对这类患者采用手术治疗[2]。然而,大部分老年患者合并基础疾病,如脑血管疾病、糖尿病、冠心病等,手术会对患者机体造成创伤,易导致基础疾病加重,不利于患者术后机体功能恢复[3]。此外,大多老年患者合并骨质疏松,增加了粉碎性骨折的风险,降低了内固定术的成功率[4]。为提高手术疗效,临床必须为患者选择合适的手术方式。近年来,防旋型股骨近端髓内钉(Proximal Femoral Nail,PFNA)内固定术在股骨粗隆间骨折治疗中有较多优势,在无需钻孔的情况下便能使旋刀片进至股骨颈内,手术操作简单[5]。本研究共纳入132例患者为研究对象,以分析PFNA内固定术在股骨粗隆间骨折治疗中的应用价值。
1 资料与方法
1.1 一般资料
选取重庆市急救医疗中心2015年6月~2017年6月收治的股骨粗隆间骨折患者132例,根据患者的手术方式分成A组(n=66)与B组(n=66)。A组:男性患者41例,女性患者25例,年龄62~83岁,平均(73.29±10.26)岁;Evans分型包括Ⅰb型14例、Ⅱa型15例、Ⅱb型23例、Ⅲ型14例;AO分型包括A1型26例、A2型28例、A3型12例;基础疾病包括泌尿系疾病13例、消化系疾病16例、心脑血管系疾病11例。B组:男性患者38例,女性患者28例,年龄61~87岁,平均(72.75±9.89)岁;Evans分型包括Ⅰb型14例、Ⅱa型15例、Ⅱb型20例、Ⅲ型17例;AO分型包括A1型24例、A2型29例、A3型13例;基础疾病包括泌尿系疾病15例、消化系疾病18例、心脑血管系疾病10例。研究方案经本院伦理委员会通过,两组基线资料比较无统计学意义(P>0.05)。
1.2 纳入与排除标准
1.2.1 纳入标准(1)经MRI、CT、X线等证实为股骨粗隆间骨折;(2)无麻醉、手术禁忌;(3)术区皮肤状态良好,无感染、压疮等症状;(4)无骨肿瘤、骨髓炎;(5)无认知功能障碍,意识状态良好;(6)知情同意。
1.2.2 排除标准(1)合并肝、肾、心、脑、肺等重要脏器损害;(2)开放性骨折;(3)多发骨折;(4)病理性骨折;(5)髋关节发育异常;(6)伤前已出现髋关节功能障碍;(7)既往有精神病史。
1.3 手术方法
两组入院后均进行皮肤牵引,通过制动缓解疼痛,必要情况下使用镇痛药物,防止因受疼痛刺激影响,增加脏器负担。术前行常规心脏超声、胸片、心电图等检查,分析患者的全身状况。采用X线摄片以及CT分析是否合并骨质疏松,并评价严重程度,预测手术效果。
A组行PFNA内固定术(图1),术前实施连续硬膜外麻醉,利用C臂X线机观察复位情况,待复位满意后,在股骨大转子尖近端将皮肤切开,行5 cm切口,于外展肌处钝性分开。在X线指导下,于大转子顶点前三分之一与后三分之二交界部位导针并开口,插入PFNA主钉,采用导向器锁孔将导针于股骨颈钻入,在X线透视下确定导针位置,使其位处股骨头中央,将近端螺旋刀片打入,拧紧尾帽,锁定螺旋刀片,利用导入器旋入远端锁钉。术毕采用生理盐水对切口进行冲洗,并缝合切口。
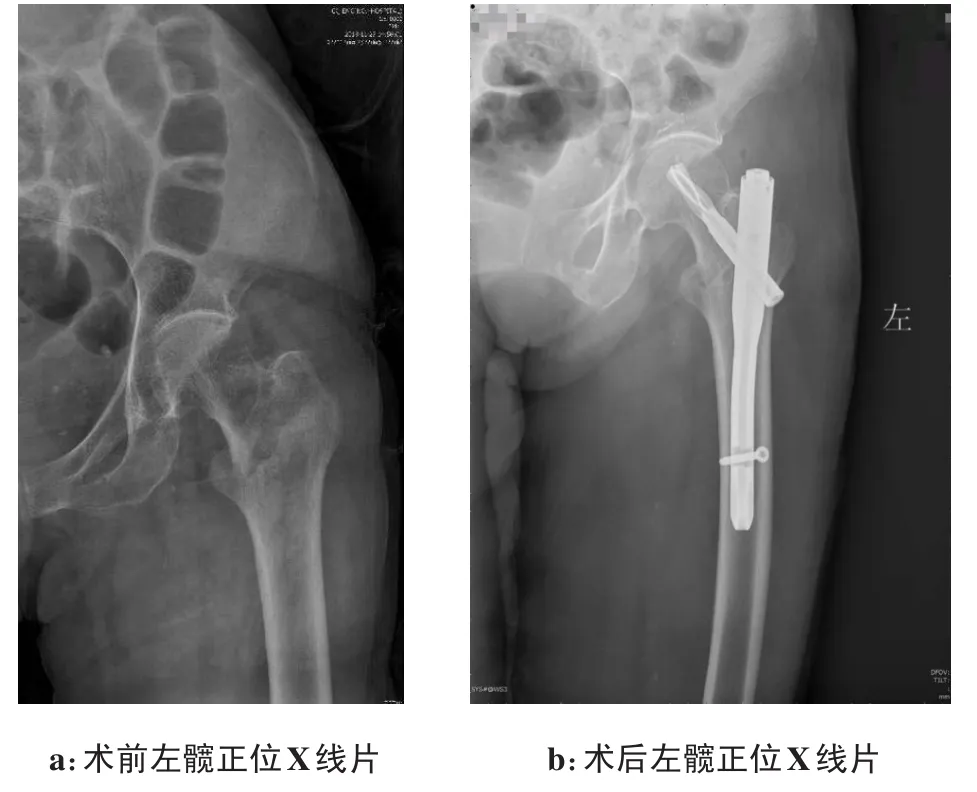
图1 81岁左股骨粗隆间骨折女患者行PFNA内固定术(Evans分型:Ⅰb型)Fig.1 An 81-year-old fem ale patient receiving proxim al fem oral nail internal fixation for intertrochanteric fracture of left femur(Evans:typeⅠb)
B组行人工髋关节置换术(图2),其中75岁以下的行全髋关节置换术,75岁以上的行半髋关节置换术。麻醉方式与A组相同,选取健侧卧位,于髋关节后外侧入路行长11 cm切口,切开皮肤,将股骨头取出。用髋臼锉自小到大依次磨髋臼软骨至关节面点状出血,安放臼杯及内衬,前倾角15°~20°,外展角40°~45°(75岁以上患者不需此步骤)。利用髓腔锉扩髓,对残留骨折块进行复位,用张力带固定粗隆间的骨折块,冲洗髓腔,将内容物洗净。取提前准备的假体柄,于髓腔插入,前倾角维持在10°~15°。安装人工股骨头,待安装到位后复位关节,术毕将切口缝合,常规置负压管引流。
两组术后均给予抗感染治疗,观察引流液变化,通常于术后48 h内撤出引流管,拆线时间为术后12~15 d。术后鼓励患者进行功能锻炼,练习肌肉力量,活动关节部位。
1.4 观察指标
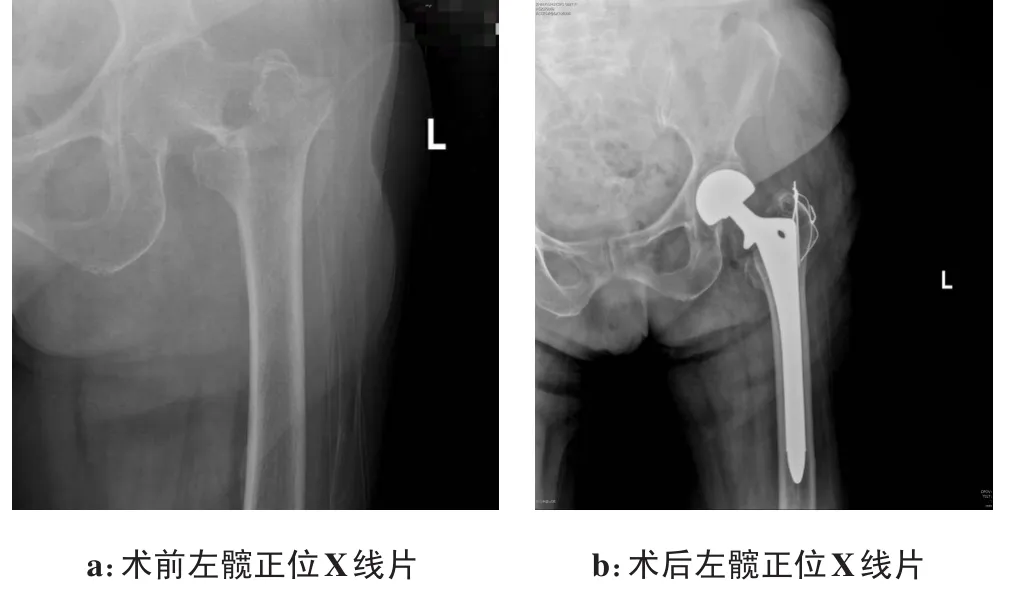
图2 78岁左股骨粗隆间骨折女患者行左半髋置换术及大粗隆克氏针张力带固定术(Evans分型:Ⅰb型)Fig.2 A 78-year-old female patient receiving hem iarthrop lasty and Kirschner needle and tension-band fixation of greater trochanterfor for intertrochanteric fracture of left femur(Evans:typeⅠb)
(1)围手术期指标:包括手术时间、术中出血量、卧床时间、术后引流量、住院时间、骨折愈合时间。(2)Harris评分[6]:分别在术前以及术后6个月、术后12个月患者入院复查时评估,包括关节活动、功能、疼痛、畸形这4个标准,共计100分,分值越高,表明功能恢复越好。(3)生物力学特性:采用中心旋转测力机测定两组术后6个月、术后12个月的生物学特性,首先测定扭转强度,然后测定压缩强度,指标包括扭转1.5°时扭转刚度与扭矩以及荷载800 N时的压缩刚度与压缩位移。(4)记录两组并发症发生率。
1.5 统计学方法
采用SPSS 20.0软件对两组数据资料进行统计学分析。计数资料用%表示,采用χ2检验;计量资料用均数±标准差表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组围手术期指标比较
A组术中出血量小于B组,手术时间、卧床时间、住院时间及骨折愈合时间短于B组,差异有统计学意义(P<0.05),两组术后引流量比较无统计学意义(P>0.05)。详见表1。

表1 两组围手术期指标比较(xˉ±s)Tab.1 Comparison of perioperative indicators between two groups(Mean±SD)
2.2 两组术前、术后6个月、术后12个月的Harris评分比较
两组术前Harris评分比较无统计学意义(P>0.05)。两组术后6个月、术后12个月的Harris评分均高于术前,且A组术后6个月的Harris评分高于B组,差异有统计学意义(P<0.05)。详见表2。
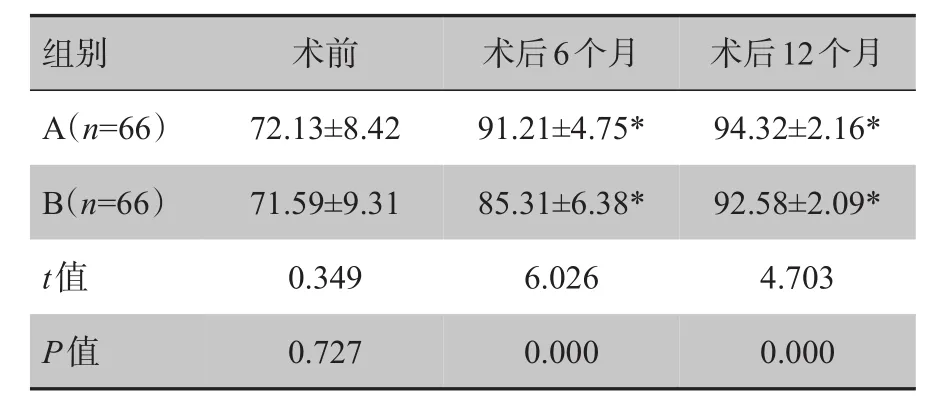
表2 两组术前、术后6个月、术后12个月时Harris评分比较(分,xˉ± s)Tab.2 Harris scores of two groups before operation and at 6 m onths and 12 m onths after operation(points,Mean±SD)
2.3 两组术后6个月及12个月的生物力学特性比较
两组术后12个月扭转1.5°时扭转刚度、扭转1.5°时扭矩、荷载800 N时压缩刚度均高于术后6个月,荷载800 N时压缩位移小于术后6个月,差异有统计学意义(P<0.05)。A组术后6个月扭转1.5°时扭转刚度、扭转1.5°时扭矩、荷载800 N时压缩刚度均高于B组,荷载800 N时压缩位移小于B组,差异有统计学意义(P<0.05)。在术后12个月,两组间各指标比较差异无统计学意义(P>0.05)。详见表3。
2.4 两组术后并发症发生率比较
A组并发症发生率为6.06%,与B组的9.09%比较差异无统计学意义(P>0.05)。详见表4。
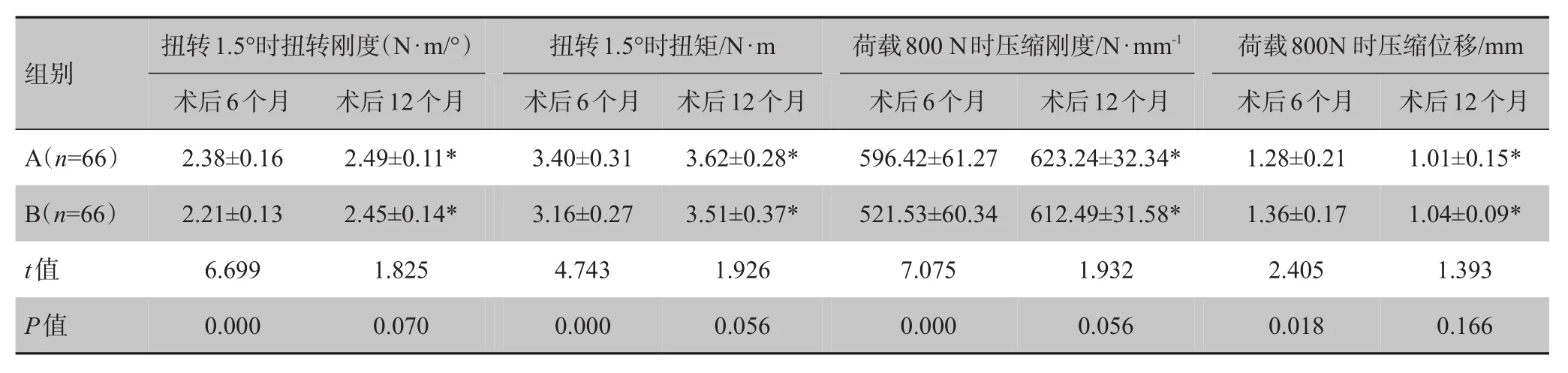
表3 两组术后6个月及12个月生物力学特性比较(xˉ±s)Tab.3 Biomechanical characteristics of two groups at 6 and 12 months after operation(Mean±SD)
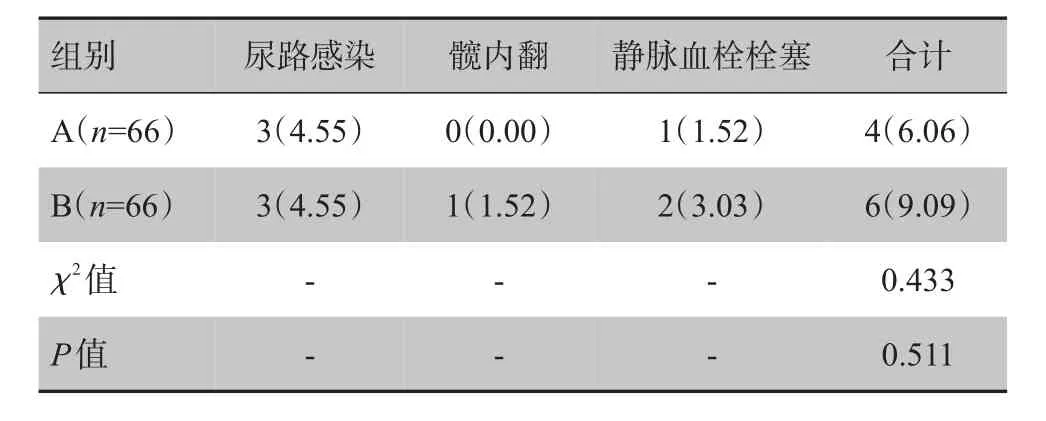
表4 两组术后并发症发生率比较[例(%)]Tab.4 Comparison of incidence of postoperative comp lications between two groups[cases(%)]
3 讨论
股骨粗隆处于股骨干、股骨颈间,大粗隆容易被触及,位置表浅,包括股方肌、闭孔外肌、闭孔内肌、臀中肌等肌肉附着点[7-8]。发生股骨粗隆骨折后,极易出现侧方移位、分离移位以及扭转移位[9]。既往研究针对这类患者采用保守治疗,但由于卧床时间长,髋内翻畸形、压疮、静脉血栓等并发症风险较高,不利于患者局部功能恢复[10]。因此,目前临床针对这类患者仍然以手术治疗为主,随着医疗技术的发展,外科手术安全性也越来越高。股骨粗隆间骨折手术方式主要分为股骨头置换术和内固定术两大类型。然而,股骨头置换术对患者机体造成创伤大,特别是合并骨质疏松的患者,股骨头置换术易增加钢板应力,出现钢板断裂、主钉松动等不良事件[11]。近年来,有学者发现PFNA能防止偏心受力,抗内翻畸形、抗旋转稳定性效果较好,可弥补股骨头置换术的不足[12]。
本研究根据股骨粗隆间骨折患者的手术方式,将其分成A组与B组,结果提示A组行PFNA内固定术后,患者的术中出血量明显减少,且手术时间、卧床时间、住院时间及骨折愈合时间缩短。PFNA内固定术的解剖型设计非常独特,其主钉从股骨近端髓腔插入时比较顺畅,手术操作简单,且能减少防旋钉的使用数量,使手术时间缩短[13]。另有研究发现PFNA内固定术的股骨近端切口小,且外翻角与人体解剖结构更相符,能提高一次性插入成功率,减轻手术创伤[14]。笔者推测这可能是降低术中出血量,促进术后机体功能恢复的重要原因。
本研究还发现两组术后6个月的Harris评分均高于术前,表明两种术式均能改善患者的局部关节功能。其中,A组术后6个月的Harris评分高于B组,提示PFNA内固定术能进一步促进功能恢复。PFNA内固定术采用螺旋刀片进行锁定,在不需要钻孔的情况下,便可将螺旋刀片打入,使手术程序简化,避免破坏股骨头颈[15]。此外,螺旋刀片的角度固定,能避免应力集中,支撑、稳定功能良好[16]。螺钉刀片的应用不会使股骨头颈部骨松质减少,可避免头颈切割,而自动锁定技术不仅能使内固定稳定性大大提升,还能降低髋内翻风险[17]。由此可见,与既往螺钉技术相比,PFNA内固定术应用的螺旋刀片在股骨粗隆间骨折治疗中具备更多优势,有利于提高内固定稳定性,促进局部功能恢复。
股骨粗隆间骨折会破坏患者局部的生物力学特性,导致功能受损[18]。本研究结果提示,A组行PFNA内固定术后,患者扭转1.5°时的扭转刚度与扭矩、荷载800 N时压缩刚度与压缩位移改善效果均优于B组。究其原因可能在于PFNA内固定术未使用传统的拉力螺钉,而是采用螺旋刀片进行固定,可使松质骨压缩更加紧密,确保骨折块固定良好,生物力学特性良好,有利于促进骨痂愈合[19-20]。通过观察两组并发症发生率,未见组间比较存在差异,表明PFNA内固定术安全性高,未增加并发症风险。
本研究发现两组术后12个月的Harris评分、生物力学特性比较无显著差异,这可能是由于观察时间较长,此时患者关节功能均已恢复良好。笔者通过实践对PFNA内固定术的技术要领进行了总结:(1)术前必须通过X线平片确定螺旋刀片角度、主钉直径。(2)复位时结合手法复位与牵引床,尽快实现解剖复位。(3)以股骨大转子顶点靠内侧作为置钉点,徒手插入,不可锤击,否则容易出现医源性穿孔、骨折,加重病情。
综上,本研究证实与人工髋关节置换术相比,PFNA内固定术能缩短股骨粗隆间骨折患者的手术时间、卧床时间、住院时间及骨折愈合时间,降低术中出血量,进一步改善术后6个月的髋关节功能与生物力学性能,未增加并发症发生率,安全性高。此外,本研究也存在局限性,如纳入样本量少,仅选取132例病例样本,未来将扩大样本量更深入地分析PFNA内固定术的疗效。
