不同麻醉方式对下腹部手术患者术后痛觉过敏的影响及相关因素
2019-08-30曾垂应谢冰凤
曾垂应 谢冰凤 赖 玥
福建省龙岩市第二医院麻醉科 福建龙岩 364000
前言:
随着时代的发展,人们的生活水平得到了有效的提升,但是由于无节制的发展,使得我国的环境问题愈发尖锐,虽然近年来为了保护生态环境,倡导可持续发展,推出了多条相关法律法规,在一定程度上改善了生活环境,但在部分地区依然存在着较为严重的污染问题。而污染问题则对人们的生活造成了较大的影响,其中,最具代表性的是患病率在逐渐增高,而在多数疑难杂症的治疗中,手术是最具代表性的治疗方式。当前,在综合医疗实力的不断进步之下,各类疾病的治疗均取得了突破性的进展,而在手术之前,需要对患者进行麻醉,避免患者在手术过程中产生疼痛感,而在手术结束后,极易出现痛觉过敏现象,即疼痛感官异常强烈,在轻触患者后,便可使患者产生强烈的痛感。本文围绕下腹部术手术患者术后痛觉过敏的影响因素进行了详细分析,希望可以对医疗实力的进步作出贡献。
1 资料与方法
1.1 一般资料
参与本次实验的患者为我院于2018年5月至2019年4月收治,共153 例患者,在本次实验中,将153 例患者按照每组51 例患者的标准,按照麻醉方式的不同将其分为了全麻组、硬膜外麻醉组和腰麻组,在入组参与实验前,患者或患者家属已在相关知情同意书中签字。全身麻醉组中,男性患者23 例,女性患者28 例,最小年龄27 岁,最大年龄55 岁,平均年龄(42.17±1.28)岁,主要行阑尾切除术、直肠肿瘤切除术、膀胱肿瘤切除术及子宫切除术;硬膜外麻醉组中,男性患者18 例,女性患者33 例,最小年龄26 岁,最大年龄64 岁,平均年龄(45.33±1.96)岁,主要行直肠肿瘤切除术、膀胱肿瘤切除术、子宫附件切除术;腰麻组中,男性患者37 例,女性患者14 例,最小年龄34 岁,最大年龄68 岁,平均年龄(47.38±2.07)岁,主要行膀胱肿瘤切除术、阑尾切除术、直肠肿瘤切除术、子宫切除术、子宫附件切除术。三组患者的一般资料无较大差异,不具备统计学意义(P >0.05)。
1.2 方法
三组患者均需要进行下腹部手术,在术前,应对患者身体情况进行全面检查,确保手术的可行性。
全身麻醉组:患者平卧,让其放松心态,麻醉医生以静脉注射的方式进行全身麻醉的诱导,诱导药物由依托咪酯、舒芬太尼、咪达唑仑、顺阿曲库铵组成;并及时进行气管插管,开始机械通气,以确保患者在手术过程中的呼吸顺畅,手术过程中,以丙泊酚、瑞芬太尼为主的麻醉药物持续微小剂量泵入维持麻醉效果[1]。此外,麻醉药物的剂量并非以模式化、经验化的形式进行斟酌,需要在手术过程中,严密观察患者的生命体征,根据患者生命体征指标的变化来对麻醉药物的微量泵入量或者麻醉深度进行适当的调整[2]。
硬膜外麻醉组:该组准备工作与全身麻醉组相同,在麻醉前,护理人员协助患者保持侧卧位,麻醉医生确定满足手术平面的穿刺点后进行常规消毒铺巾,然后进行硬膜外穿刺,在穿刺完成后,置入硬膜外导管;手术过程中,由硬膜外导管注入麻醉药物维持麻醉,实验剂量麻醉药物选择利多卡因,达到满意平面后,微量泵入罗哌卡因维持麻醉效果[3]。
腰麻组:在手术开始前,麻醉医生需要协助患者采取左侧卧位,将L2-3椎间隙作为本次腰麻组患者的麻醉穿刺点,常规消毒铺巾后,使用腰穿针穿刺,穿刺成功后,于蛛网膜下隙注入以罗哌卡因和舒芬太尼的麻醉药物,在对患者麻醉完成后,协助患者由左侧卧位换为平卧位,并开始手术[4]。
1.3 评价指标
以三组患者的VAS 评分、触痛阈比较作为本次实验的评价指标。
1.4 统计学处理
本次实验的统计学分析处理软件使用SPSS20.0,(n)为计数资料,VAS 评分使用(分),触痛阈比较使用(g/mm2),以(P <0.05)具有统计学意义。
2 结果
经过本次麻醉实验的相关数据来看,全身麻醉组患者的VAS 评分在拔管后1h 为(8.33±1.61)分,6h 后(6.43±0.84)分、拔管24h 后(4.03±0.61)分;腰麻组患者的VAS 评分分别为(8.23±1.07)分、(5.03±0.65)分、(3.26±0.32)分;硬膜外麻醉拔管后1h、6h、24h 的VAS 评分分别为(8.37±1.19)分、(3.72±0.46)分、(1.62±0.21)分。三组患者拔管后1h 的VAS 评分差异不大,(P >0.05),但在6h 后、24h后,差异较大,(P <0.05)。其次,全身麻醉组患者的触痛阈比较在术前、拔管后1h、6h、24h 分别为(133.57±24.63)g/mm2、(33.55±4.04)g/mm2、(53.63±6.48)g/mm2、(75.33±11.86)g/mm2;腰麻醉分别为(134.73±24.95)g/mm2、(33.73±4.27)g/mm2、(78.05±9.52)g/mm2、(103.08±17.86)g/mm2;硬膜外麻醉组分别为(135.06±25.04)g/mm2、(33.65±4.16)g/mm2、(93.46±11.38)g/mm2、(129.46±20.46)g/mm2,三组患者的触痛阈比较于拔管后6h、24h 具有可比性(P <0.05),术前及拔管后1h 无可比性,(P >0.05)。
2.1 三组患者的VAS 评分于拔管后6h、24h 具有可比性,其余时间物可比性。
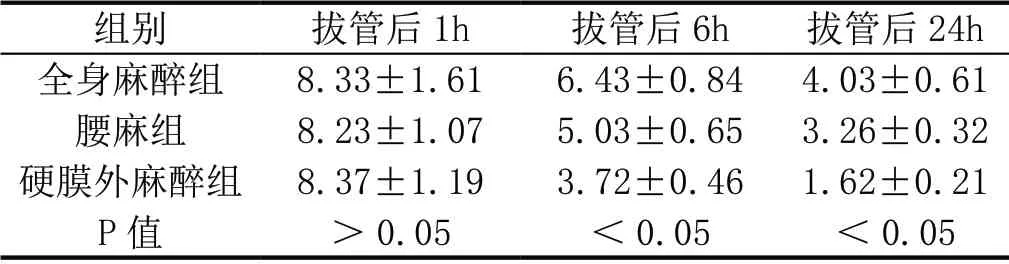
表1:三组患者VAS 评分对比(n)

表2:三组患者触痛阈比较
3 讨论
近年来,我国多数疾病的患病率在逐年上涨,影响了广大群众的生活质量,在对患者进行下腹部手术时,需要在麻醉下进行,在过去医疗条件较差时,主要采用开放式手术,而随着医疗卫生水平的进步,微创手术得到了广泛应用,以创口小、伤害低、便捷性高等特点,大大提高了手术质量和效率,但依然需要采用麻醉药物来对避免患者出现疼痛,本次实验选取了我院的153 例下腹部手术患者作为研究对象,将其分为了全身麻醉组、腰麻组、硬膜外麻醉组,使用三种不同的麻醉方式来寻找造成患者痛觉过敏的主要影响因素[5]。
本次实验中,麻醉方式为全身麻醉、腰麻以及硬膜外麻醉。首先,全身麻醉的应用较为广泛,使用方式一般为呼吸道吸入、静脉注射或者肌肉注射三种,在置入药物后,麻醉药物会对患者的中枢神经产生抑制作用,使其痛觉出现短暂性的缺失,在手术完成后,麻醉药物会逐渐从患者体内排出,从而恢复知觉。其次,腰麻是通过刺穿患者脊柱处蛛网膜,将麻醉药物注入,阻断患者的脊柱传导神经,使患者的交感神经被阻断,达到麻醉效果。最后,硬膜外麻醉是通过在患者的硬膜外进行穿刺,并注入麻醉药物,是麻醉效果作用于脊神经根,达到麻醉作用。三种麻醉药物在药效消失后,均会使患者出现痛觉过敏症状。
就本次试验证明,对患者术前、拔管1h 后、6h 后、24h后的各项指标进行了详细记录,从中可以发现,在术前、拔管1h 后,三组患者的VAS 评分、触痛阈指标,并无较大差异,不具备明显统计学意义(P >0.05),而三组患者的VAS 评分、触痛阈比较,在拔管6h 后、24h 后发生了较大变化,可比性较高,(P <0.05),其中,对痛觉过敏影响最大的是全麻组,其次是腰麻醉,最后是硬膜外麻组。由此可见,麻醉方式是影响患者痛觉过敏的主要因素。
