三种不同伤椎置钉方案在胸腰椎爆裂性骨折行椎弓根钉内固定手术的疗效比较
2019-08-29王俊房小文徐怡良王伟
王俊,房小文,徐怡良,王伟
(江苏省常熟市第一人民医院,江苏 常熟 215500)
胸腰椎爆裂性骨折是常见的脊柱创伤,临床多采用后路短节段椎弓根钉内固定手术治疗。我们自2012年4月-2016年4月开展了一项分组对比研究,对收治的92例胸腰椎爆裂性骨折患者分别予以三种不同的后路短节段内固定手术:伤椎不置钉,伤椎置入短钉,伤椎置入长钉。现基于术后2年的随访观察,探讨这三种术式对疗效的影响,以资借鉴。
1 临床资料
1.1 一般资料
自2012年4月-2016年4月,共纳入92例胸腰椎爆裂性骨折患者,均予以后路短节段椎弓根钉棒内固定手术治疗。采用随机数字表法,于术前将其分为三组:A组27例,伤椎不置钉处理;B组35例,伤椎置入短钉;C组30例,伤椎置入长钉。三组患者的性别、年龄、伤椎分布、致伤原因和伤后至手术时间、患者神经功能等基线资料对比,均无显著性差异(P>0.05),有较好的可比性,见表1。
92例患者均符合以下纳入标准:①患者背痛及伤椎叩击痛剧烈,经X线、CT等检查确诊为单一椎体的胸腰椎爆裂性骨折;②伤椎的一侧或两侧椎弓根完好,有置钉条件;③术后均随访2年以上。排除标准:①既往有胸腰椎骨折或手术史;②有严重的骨质疏松症;③伤椎两侧椎弓根均受损,难以置钉者。

表1 三组胸腰椎爆裂性骨折患者的基线资料比较
1.2 手术方法
患者全麻,俯卧位,术前经C臂机透视确定伤椎及上下椎体的位置与椎弓根定位标记后,以伤椎棘突为中心取后正中切口,逐层剥离皮下软组织,充分显露伤椎、上下椎的椎板和小关节突结构,以“人字嵴”法确定入钉点位置,拧入椎弓根钉。其中,A组仅于上、下椎体的两侧椎弓根置钉,共置入4枚螺钉;B组则在A组的基础上,于伤椎一侧或两侧完好的椎弓根各拧入1枚万向型短钉,长度约30 mm,并确保伤椎进钉点与上下椎体的椎弓根进钉点保持在同一直线,钉尾高度一致;C组在A组的基础上,于伤椎一侧或两侧完好的椎弓根各拧入1枚万向型长钉,其置钉要求与短钉操作一致。螺钉置入后,将预弯的连接棒置入,并拧紧上端椎体的椎弓根螺帽,以此为支点,将上、下端螺钉撑开进行复位,待C臂机透视见复位满意后,拧紧下端螺钉及伤椎螺钉的钉帽。合并由脊髓损伤者,予以椎板切除减压处理;并探查椎管前壁,若有骨块突出,则将其向前推挤复位。安装横连杆,术毕常规冲洗,留置引流管,逐层缝合切口。三组置钉方式见图1-3所示。

图1 跨伤椎置钉手术前后X线片
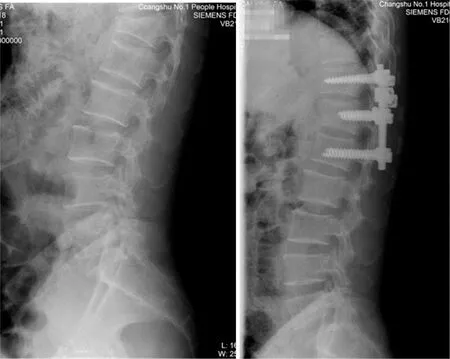
图2 经伤椎置短钉手术前后X线片

图3 经伤椎置长钉手术前后X线片
1.3 观察指标
分别于患者术前、术后1周和2年时,进行X线、CT检查,测量并对比三组患者的以下指标:①伤椎矫正情况:包括后凸Cobb角、伤椎前缘高度,计算其术后矫正率与术后2年的矫正度丢失率。②神经功能恢复情况,以及椎管面积改善率;③随访期间的内固定失败情况。
其中,Cobb角术后矫正率=(术前Cobb角-术后1周)/术前×100%,Cobb角丢失率=(术后2年-术后1周)/术后2年×100%;伤椎前缘高度矫正率=术后1周伤椎前缘高度/正常椎体×100%,丢失率=(术后1周-术后2年)/术后即刻×100%;椎管面积改善率=(术后椎管面积-术前)/(正常值-术前)×100%。
1.4 统计学处理
数据采用SPSS 20.0软件分析,其中,计量资料两两对比采用t检验;计数资料的组间对比采用卡方检验;等级资料对比采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
92例患者均顺利完成手术,无术后神经损伤加重者,术后随访24-31个月,平均26.3个月。三组患者术后神经功能均有较好的恢复,其疗效在三组之间无显著性差异(P>0.05),见表2。三组术后伤椎前缘高度和后凸Cobb角均得到良好矫正,但两项指标在组间差异显著,且A、B组均显著优于C组(P<0.05);术后2年时,两项指标均有一定的矫正度丢失率,A组显著大于B、C两组(P<0.05);见表3。三组术后的椎管面积均有所改善,其中A、B两组的改善率显著大于C组(P<0.05),见表4。三组术后随访期间,A组螺钉松动、拔出3例,钉棒断裂1例,总发生率为14.81%,显著高于B组5.72%和C组的3.33%(P<0.05),见表4。
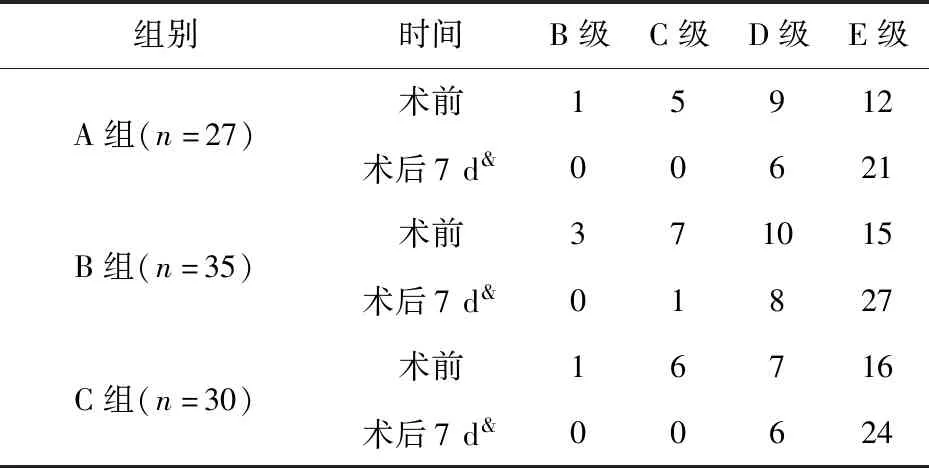
表2 三组患者的ASIA功能恢复情况
注:三组患者术后7 d相比,&P>0.05

表3 三组患者的伤椎矫正度情况比较
注:伤椎高度和后凸Cobb角矫正率,A、B组与C组相比,*P<0.05;伤椎高度和后凸Cobb角丢失率,A组与B、C组相比,#P<0.05
3 讨论
经后路短节段椎弓根钉棒内固定手术是治疗胸腰椎爆裂性骨折的经典方案,但传统的短节段4钉固定有其显著不足:首先,这种4钉固定为双平面固定,存在“平行四边形”效应,易引起侧方不稳现象;另外,从生物力学而言,该固定存在“悬挂效应”,即伤椎的上、下椎体前缘距离将逐渐减少,伤椎逐渐后移,后期可出现节段性后凸现象,尤其是椎体矫正度丢失较为明显[1]。此外,该方案为间接固定,术后不能有效分担其重力传导与应力分布,使得钉棒的应力过于集中,易出现疲劳、断裂等现象。本研究A组27例均采用跨伤椎的此固定方案,虽然术后7 d伤椎前缘高度和后凸Cobb角均得到良好矫正,但术后2年时,其矫正度丢失率分别达到(11.5±4.6)%和(11.4±5.2)%;此外,术后随访期间,出现螺钉松动、拔出3例,钉棒断裂1例,总发生率达到14.81%,均体现出传统跨伤椎置钉的不足之处。

表4 三组患者的椎管面积改善率和内固定失败情况
注:椎管面积改善率,A、B组与C组相比,*P<0.05;内固定失败率,A组与B、C组相比,#P<0.05
为了打破上述“平行四边形”效应和“悬挂效应”,近年来学者们开始尝试增加伤椎一侧或两侧置钉点,改双平面固定为稳固的三点固定模式。国外学者Mahar等[2]认为,当伤椎置钉后,增加了钉棒的轴向扭转强度,同时可对伤椎前柱起到间接支撑与保护效果,并避免屈伸运动时增加伤椎的负荷;而吴冰等[3]在动物实验中证实,伤椎置钉显著提高了钉棒的左右侧屈、前屈和后伸等方向的力学刚度和稳定性。本研究的B组35例和C组30例患者,均采用经伤椎置钉的短节段内固定手术,与A组相比,其远期矫正度丢失率显著降低,且内固定失败率均仅为5.72%和3.33%,亦显著低于A组,差异均有统计学意义(P<0.05)。结果证实,经伤椎置钉可较好地维持伤椎矫正效果,且增加了内固定稳固性,减少螺钉松动、拔出或钉棒断裂等内固定失败概率。该结论与吴毅等[4]进行的Meta分析结论相符,他们总共纳入14个临床对照试验共956例患者,经文献荟萃分析显示,经伤椎置钉组较的内固定失败率显著低于伤椎不置钉组(OR=0.12,95%CI:0.05-0.27,P<0.01)。陈健华等[5]亦证实,经伤椎置钉后,患者随访期间的伤椎矫正度丢失率明显降低,内固定失败率也显著低于伤椎未置钉组(P<0.05)。
但B、C两组在伤椎矫正度、椎管面积恢复率方面均有显著性差异(P<0.05),见表3-4。结果提示,伤椎置入短钉者的伤椎矫正度更好,椎管面积恢复情况亦更佳。我们分析其原因,首先,螺钉置入伤椎后,在椎体内起到了固定作用,使得伤椎撑开复位时受到一定的阻力。螺钉进入椎体的部分越长,则这种阻力作用也越为明显,C组的伤椎矫正度显著低于B组(P<0.05),即说明了这一点。另外,当螺钉置入伤椎时,对骨折块产生向前或向四周推挤作用,若螺钉较短则并不明显,若螺钉较长,甚至可引起骨折块向后凸移位进入椎管,对椎管减压效果产生一定影响,体现在椎管面积恢复率方面,C组显著低于B组(P<0.05)。
关于伤椎内置入短钉的可行性, 解剖学研究表明,椎弓根是整个椎体最为坚硬的部分,被称之为“力核”,是起到固定作用的主要部位[6-8]。在术后2年的随访中,B组内固定失败率仅为5.72%,虽然稍高于C组的3.33%,但组间差异并无统计学意义(P>0.05,表4),说明伤椎内置入短钉是可行的。
综上所述,伤椎置钉可显著降低后期伤椎矫正度丢失率,并减少内固定失败;但伤椎置钉的螺钉长度对疗效有所影响,置入长钉时,伤椎矫正和椎管面积恢复效果均差于短钉。本研究病例数有限,可能对结果造成一定的偏倚性,仅可为同道们作一参考。
