翁维良教授益气温阳活血方治疗心肌梗死反复发作5次长时医案分析*
2019-08-27钱真真张菀桐翁维良
钱真真,李 岩,张菀桐,翁维良,高 蕊
(中国中医科学院西苑医院,北京 100091)
急性心肌梗死(AMI),包括ST段抬高型心肌梗死和急性非ST段抬高型心肌梗死,临床上主要有胸骨后压榨性疼痛、大汗出,甚者休克晕厥等表现,具有起病急、致残率及病死率高等特征[1],其发病机制复杂,目前冠状动脉介入治疗(PCI)为临床普遍应用的西医最佳治疗方案,能早期开通闭塞血管、挽救濒死心肌,是血运重建的关键手段。但是,如果患者由于各种原因(如经济因素、造影剂过敏等)无法行PCI治疗,或因PCI术后心肌再灌注欠佳,均可致使心肌梗死反复发作,即增加再发性心肌梗死发生率。再发性心肌梗死通常心肌坏死面积大,增加室壁瘤形成风险,诱发附壁血栓、心力衰竭及恶性心律失常等严重并发症,具有预后差、病死率高等特点,对患者生命安全产生极大威胁[2]。中医学认为本病属于“胸痹心痛”范畴,多由气虚血瘀、气机郁滞所致,对本病的治疗主要以活血化瘀为主,并辅以行气止痛等。
翁维良教授运用中医药治疗疑难长时病案1例,患者心肌梗死反复发作5次,胸痛频繁,且对造影剂过敏,西医保守治疗效果欠佳,经翁教授门诊诊治3年余,现病情稳定,胸痛症状从每日静息即发控制到基本不发,左室射血分数(EF)由36%提升并稳定在62%,硝酸甘油使用量逐渐控制在少量喷服即可迅速控制病情,明显改善了患者的病情状况,提高了患者的生活质量,现将这一长时医案总结分析如下。
1 长时验案举隅
患者男性,74岁,既往高血压病、高脂血症、糖耐量异常。2015年9月初诊,主诉:心肌梗死反复发作5次,胸痛频发,合并心力衰竭。现病史:1987年春节期间因劳累、饮酒后,于凌晨出现胸闷痛,大汗出,一过性意识不清,二便失禁,半小时后方才自行苏醒。春节后住院,完善平板试验等相关检查诊断为“冠心病”,怀疑其晕厥为“一过性休克”;1992—2015年期间急性心肌梗死反复发作5次,胸痛发作频繁,由于造影剂过敏未能行PCI治疗,通过不断加大西药用量控制病情,虽遵嘱坚持长期西药口服治疗,但病情并未得到有效控制,如心肌梗死发作间隔时间逐渐缩短(每10年1次到每2年1次再至每年1次),胸痛次数呈逐年增长趋势,每年多次因剧烈胸痛、硝酸甘油喷服无效而急诊住院,具体见图1。患诉心绞痛每日发作,多于下午发作,静息时即发,喷服硝酸甘油气雾剂可缓解,日常活动局限在屋内,走路稍快即喘。胸痛发作时伴反酸、烧心。纳食一般,眠差,大便干,小便调,舌暗红,苔白,脉弦细。诊断:中医诊断:胸痹心痛(气虚血瘀证);西医诊断:冠状动脉粥样硬化性心脏病,不稳定性心绞痛,陈旧性心肌梗死,室壁瘤形成,心功能Ⅲ级。治法:健脾益气,活血通络;处方:生晒参10 g,三七粉 3 g(冲服),生黄芪 15 g,黄精 15 g,三棱10 g,莪术 10 g,麦门冬 10 g,五味子 10 g,合欢皮15 g,酸枣仁 20 g,丹参 15 g,川芎 12 g,红花12 g,赤芍 12 g,郁金 12 g,鸡内金 15 g,茯苓 15 g,地肤子15 g,川牛膝 15 g,车前草 15 g,玉竹 15 g,每日1剂,水煎早晚分服。嘱患者:1)规律服药,定期复诊。2)遇事勿恼,走路勿跑,饮食勿饱。
病例特点:1)患者老年男性,病程长,病情严重。2)心肌梗死反复发作5次(从1992年第1次心肌梗死后西药规律治疗,但仍无法阻止心肌梗死再发),提示患者冠状动脉多支严重病变。3)第3次心肌梗死后室壁瘤形成,出现心力衰竭,病情疑难危重。中医辨证特点:1)老年患者体质多虚多瘀,病程长,久病耗伤气血,阴阳气血俱虚,脏器亏虚,心、脾、肾均虚,虚之已极,故不活动也有心绞痛发作,走路稍动则喘。2)气虚无力推动血液运行,瘀血内阻;脾虚不能运化水液,痰湿内蕴,阻滞血液运行,瘀血内阻;久病肝气郁结,气滞血瘀;久病入络,瘀血内阻;均因瘀血导致不通则痛。综合观之,患者实之已极,血瘀为主,虚亦极甚,气血阴阳均有耗损,故治当益气温阳,活血化瘀为主以去实补虚,调整阴阳。
第1次:1992年5月,劳累、饮酒后出现胸闷痛,大汗出,医院就诊后诊断为“急性后壁、下壁心肌梗死”,由于造影剂严重过敏,未能行冠脉造影检查治疗,给予抗血小板聚集、扩张冠状动脉等内科保守治疗1月后病情好转出院。出院后口服阿司匹林、波立维、络活喜、消心痛、倍他乐克。第2次:2002年6月,过度劳累,与家人争执生气后出现剧烈胸痛,大汗出,连续含服硝酸甘油无效,医院就诊后诊断为“急性广泛前壁心肌梗死”,期间突发猝死,心肺复苏、电击除颤3次,经抢救治疗患者病情逐渐稳定出院。出院口服阿司匹林、波立维、络活喜、科素亚、比索洛尔、异乐定、消心痛、万爽力、立普妥等西药。第3次:2012年5月因情绪不佳,活动量大出现胸闷胸痛,大汗出,医院就诊后诊断“急性侧壁心肌梗死”,超声心动图提示室壁瘤形成。调整口服药物消心痛改为每次4片,每日3次,比索洛尔改为5mg早、晚服用,2.5mg午间服用,余药无变化。第4次:2014年3月再次因心情不悦,活动量大出现胸痛住院,诊断“急性前壁心肌梗死”,调整口服药物消心痛为每次6片,每日3次,余药不变,医生建议若加大药量后胸痛症状仍然控制不佳,则需行搭桥手术。第5次:2015年2月再次胸痛发作,就诊后诊断“急性前壁、下壁心肌梗死”,西药保守治疗好转后出院。
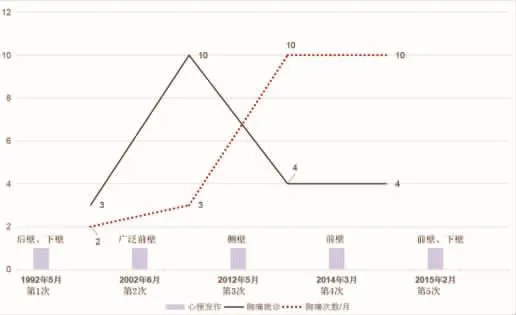
图1 首诊前心肌梗死发作情况及因胸痛急诊留观情况Fig.1 M yocardial infarction and theemergency treatment due to chest pain before the firstvisit
末次就诊(2019年1月):患者病情稳定,劳累后时感胸闷,无胸痛,左肩部时有酸痛,自觉身体状态较好,走路可走5~6站路,纳差,眠差,口干,大便费力,舌暗红,苔薄白,脉弦,边有齿痕。辨:患者病情稳定,心绞痛发作较少,心功能明显好转,活动耐力基本正常,处方继续以益气、活血、温阳、利水、滋阴等法,兼以培补脾肾。处方:太子参15 g,红参片10 g,刺五加 12 g,麦门冬 15 g,炙黄芪 15 g,生黄芪15 g,玉竹 15 g,黄精 15 g,玄参 12 g,大腹皮 15 g,玉米须15 g,葶苈子15 g,川牛膝15 g,山茱萸10 g,青果 15 g,三棱 12 g,莪术 12 g,丹参 15 g,高良姜12 g,干姜 12 g,赤芍 15 g,生地 20 g,火麻仁 20 g,每日1剂,水煎早晚分服,嘱患者不妄劳作,调畅情志,饮食有节。
患者自2015年9月—2019年1月于翁教授门诊就诊,共就诊35诊次,平均1个多月复诊1次,就诊之初及病情变化时多为每月复诊1次,病情稳定时复诊间隔稍长,翁教授遣方用药模式较为固定,多为益气、温阳、活血、利水、滋阴等,对其处方归纳总结见图2。
2 验案分析
2.1 病情分析 患者就诊前胸痛发作频繁(如图1),心肌梗死反复发作5次,单纯西医保守治疗控制不佳,初诊时心绞痛每日发作,只能屋内轻微活动。经过翁教授35次诊治,患者心绞痛发作逐渐减少,2016年开始心绞痛发作次数是2015年发作的1/3至1/2,2016年全年仅有2次严重心绞痛发作,未至医院就诊,自行服药可缓解。2017年以后心绞痛发作继续减少,使用硝酸甘油气雾剂次数明显减少。目前患者心绞痛发作较少,喷服硝酸甘油气雾剂10余秒可自行缓解,心肌梗死未再发。具体见图3。
通过超声心动图的定性、定量分析,可以准确把握病变程度、临床追踪病情发展情况、评价临床治疗效果和预后判定等[3],其中EF是反映心功能较为客观的指标之一。2017年间患者自觉身体状况良好,于 4、6、7、9、10月与家人外出旅游(其中 9 月外出期间发生1次较为严重的心绞痛,自行喷服硝酸甘油气雾剂及口服阿司匹林后缓解)致使病情反复,如图4所示,2017年4—10月活动量显著增加后致使其2017年9—11月胸痛发作次数及硝酸甘油使用量明显增加;2017年9月—2018年3月期间EF下降,一度降至35%,后遵医嘱未再外出旅游,胸痛发作次数及硝酸甘油使用量逐渐下降,EF迅速提升并稳定在62%,2018年5、11月检查B型钠尿肽(BNP)分别为 89.52、102.2 pg/mL,提示其心力衰竭情况得以缓解,心功能得到提升,故自2018年3月活动量及市区内的活动范围逐渐增加而未增加其胸痛发作次数,其硝酸甘油的使用量亦逐渐减低直至停用。
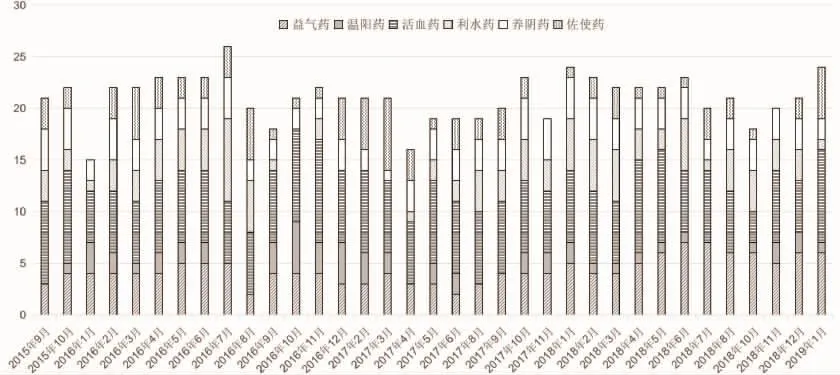
图2 翁教授门诊处方用药情况Fig.2 Prescriptionmedication inWENG'soutpatient clinic

图3 患者胸痛发作及用药、活动情况Fig.3 The situation of patientsw ith chestpain,medication and activity
2.2 中医用药特点分析 对患者所有诊次的处方(图2)进行统计分析,发现翁教授在诊治过程中遣方用药多为益气温阳、活血利水之类,其中益气药有:人参、生晒参、红参、太子参、党参、生黄芪、炙黄芪、刺五加、三七粉;活血药:当归、丹参、红花、川芎、赤芍、延胡索、郁金、鸡血藤、络石藤、三棱、莪术、地龙、川牛膝;温阳药:高良姜、干姜、桂枝、肉桂、荜茇、姜黄;利水药:茯苓、猪苓、土茯苓、葶苈子、玉米须、车前草、大腹皮、淡竹叶、荷叶、地肤子;养阴药:北沙参、玄参、玉竹、麦门冬、五味子、黄精;佐使药:包括安神(合欢皮、酸枣仁)、通便(生地、火麻仁)、健脾消食药(陈皮、佛手、玫瑰花、煅瓦楞子、厚朴、砂仁、鸡内金)及季节用药(夏季:藿香、佩兰、薄荷)与其他随症加减用药。
运用古今医案云平台(个人V1.5版),进一步对处方进行复杂网络分析,见图5。越靠近网络中心的药物表明其权重越大,即越为处方的核心药物。结合笔者侍诊发现:翁教授临证中处方用药一般多在20味左右,且药物用量通常较为固定,故统计处方中使用频次位于前20位的中药作为翁教授治疗该病的主要处方,即益气温阳活血方:丹参12~15 g,延胡索 12~15 g,玉竹 12~15 g,麦门冬 10~12 g,生黄芪 12~15 g,三棱 10~12 g,刺五加 10~12 g,莪术10~12 g,五味子 10~12 g,人参 12~15 g,赤芍 12~15 g,郁金 12~15 g,葶苈子 10~15 g,太子参 10~12 g,三七粉 3 g,车前草 10~15 g,高良姜 10~12 g,黄精 10~15 g,干姜 6~10 g,红花 12~15 g。
2.3 中医治则治法分析
2.3.1 君以益气活血 通过分析处方用药及复杂网络分析结果(图5)提示:活血化瘀始终为治疗的关键,这与翁教授“心病多瘀”的学术思想相吻合[4]。翁教授认为本病发病,心脉瘀阻为致病之本。但是,关于活血化瘀,翁教授主张化瘀不单活血,当知常达变,在辨证论治基础上灵活应用。气为血帅,可助心行血于周身,在活血时强调益气,可使气行推动血运,则其瘀自消,案例中患者反复心肌梗死,脏腑气血亏虚,日久成瘀,因此重用益气活血以祛瘀。但本病证属虚实夹杂,且患者年老久病,体虚为甚,切勿强攻实泄以损伤脏腑气血,治当“以通为补,通补结合”。益气温阳活血方中人参、太子参、黄芪、三七粉、黄精为君,清补不燥,使气足以助心帅血。如图6中当加用活血药或增加益气药物的使用时,其EF得以提升(图6:2017年5—9月及2018年5—8月)。
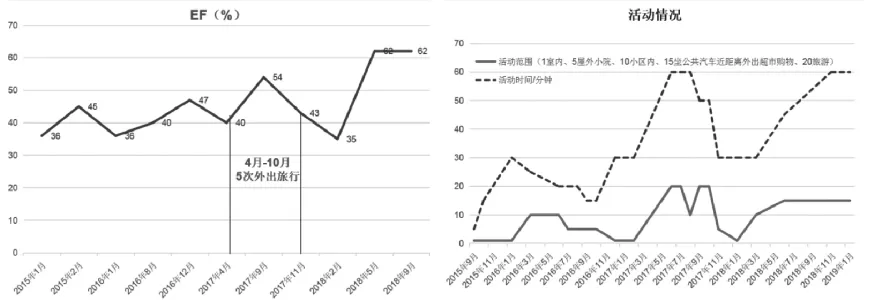
图4 患者心脏超声及活动情况Fig.4 Patient'sechocardiography and activity

图6 处方主要药物与EF关系Fig.6 Relationship between prescriptionmajor drugsand ejection fraction
2.3.2 臣以温阳活血 血得寒则凝,得温则行,温阳可助血行,在强调活血化瘀祛邪同时,注意固护心阳以温通血脉,方中干姜、高良姜等温阳药与丹参、延胡索、赤芍等活血药共为臣药,可温振心阳以行血,对患者用药与EF进行分析时发现:当减少温阳药的使用时,其EF有所下降(如图6:2017年4月及2018年2月),可见在重用益气活血药的同时,温阳药在改善患者心功能方面亦起着至关重要的作用。
2.3.3 佐以滋阴利水助益气活血 案例中患者反复心肌梗死,合并心力衰竭,心功能较差(首诊前EF最低36%),中医学将心力衰竭归于“水肿”“喘证”等范畴,在益气温阳、活血化瘀时佐以滋阴药(麦门冬、五味子)与利水药(如车前草、葶苈子、茯苓等)可有利水消肿、改善患者心功能之效,如案例中患者经治EF稳定在62%。分析利水药与其心功能的关系(图6),发现随着利水药的使用,患者EF值呈现增加的趋势,可见利水药的使用在改善患者心功能方面起着不可忽视的作用。
2.3.4 阴阳寒热共制衡 机体为阴阳动态平衡的生命体,阴阳衡则病去,阴阳乱则病生,故在治疗时要温阳滋阴,使脏腑阴阳气血平衡以维持正常的功能状态。处方中养阴药(玉竹、黄精、麦门冬、五味子)与温阳药(高良姜、干姜、桂枝、肉桂)相须为用,乃因作为处方化瘀行血之关键组分的温阳药物,其性温燥易耗伤阴液,施以养阴药以制之,使阳虚得复而不过于温燥,阴得阳升而源泉不竭,从而达到阴平阳秘之动态平衡。
2.3.5 随证因时以制宜 通过分析处方的主要药物,可得知翁教授在诊治该病时的整体思路为益气温阳、活血利水,而通过分析佐使药物,可以发现在面对患者主诉之外的兼夹证时翁教授的用药特色,如食欲不佳,纳谷不化而见腹泻便溏时,可酌加鸡内金 10~12 g,焦山楂 10~15 g,砂仁 6~12 g 健脾消食,和胃止泻;睡不安稳时,可用合欢皮12~15 g,炒酸枣仁 12~15 g,五味子 10~12 g,煅瓦楞子 12~15 g和胃安神,清热除烦;大便不通,可量加生地15~20 g,柏子仁15~20 g以润肠通便。此外,四季用药亦有所偏重,如夏季暑湿重,常加藿香12~15 g,佩兰 12~15 g,薄荷 3~5 g,荷叶 15~20 g,淡竹叶 10~15 g,菊花10~15 g以祛湿化浊;冬季寒冷易伤阳气,常加用荜茇 6~10 g,高良姜 6~12 g,桂枝 6~12 g,肉桂 10~12 g,干姜 6~12 g以温通心阳。
3 讨论
高血压、高血脂、高血糖及高龄等均是再发性心肌梗死的主要危险因素,而反复心肌梗死极易引起心源性休克(CS)[5-6],有研究[7]表明药物治疗AMI合并CS的病死率高达70%~80%。该例患者心肌梗死反复发作5次,是因为同时具备多种危险因素,尤其是对造影剂过敏,无法行PCI治疗,极大增加了死亡风险,单用西医内科药物治疗又难以控制病情发展。中医治疗使得患者主观症状与客观指标均得以明显改善,为中医治疗本病提供了启示。
当单纯西医治疗无法改善患者病情时,及时给予中药干预进行多途径、多环节、多机制的中西医结合防治可在一定程度上改善患者病情,延缓疾病进展。通过评估患者用药情况、依从性及病情变化得知:中医药在治疗本病方面虽疗效客观,但是中医治疗短期难见效,需要长期坚持方可起到水滴石穿之效,且患者需谨遵医嘱不妄劳作,合理饮食,喜怒有节,故对患者进行疾病宣教,建立战胜疾病信心极为重要。
长时医案:这种医案因时间长、诊断明确、有相应的诊疗措施等故称为长时医案。特点:图文结合,精细分析,使复杂病情清晰,可视客观,有利于更好地传承名老中医经验。但长时医案实施难度较大,治疗时间长,复诊次数多,诊断复查要求高,为了提高依从性,对医患合作要求高,因此长时医案尚是一种名老中医经验传承方法的探索。
