超声引导下星状神经节阻滞联合低剂量激素治疗急性期贝尔面瘫的临床观察*
2019-08-23曹新添张学学曹译文朱梦叶张达颖
鄢 毅 曹新添 张学学 曹译文 朱梦叶△ 张达颖△
(1南昌大学第一附属医院疼痛科,南昌 330006;2南昌大学医学部研究生院,南昌 330006)
贝尔面瘫 (Bell Palsy) 也叫特发性面神经麻痹,是指临床上不能确定病因的不伴有其他特征的单纯性周围性面神经麻痹。主要病因可能是病毒感染、炎症反应或局部循环痉挛等,仅在美国,每年就有6万多人受到这种疾病的影响[1],常表现为一侧颜面部瘫痪,眼睑闭合不全,口角歪斜,鼓腮漏气,可严重影响病人正常生活,甚至导致精神、心理异常[2]。急性期贝尔面瘫多选择糖皮质激素、针灸、高压氧及物理治疗等,但目前治疗方案及疗效报道不一,星状神经节阻滞(stellate ganglion block, SGB)也用于治疗贝尔面瘫,但既往多采用盲法操作,存在一定并发症[3]。我科室利用超声引导下SGB联合低剂量糖皮质激素治疗急性期贝尔面瘫,观察其治疗效果及安全性,现报道如下。
方 法
1.一般资料
本研究经医院伦理委员会批准,编号(2016)医研伦第(80)号。选择2016年11月至2018年1月南昌大学第一附属医院疼痛科确诊并收住入院的急性期贝尔面瘫病人60例,按照随机数字表法随机分为常规剂量糖皮质激素组(S组)和SGB联合低剂量糖皮质激素组(T组),每组30例。
纳入标准:①符合《神经病学》中贝尔面瘫诊断标准[4];②病史小于或等于14天;③年龄小于60岁;④病人知情同意,并签署相关文件。
排除标准:①中枢性面瘫或其他继发性周围性面瘫;②既往存在面神经功能异常,影响评价者;③严重心肺肝肾功能不全,凝血功能异常,穿刺部位感染;④有糖皮质激素使用禁忌者。
2.治疗方式
S组:所有病人给予口服醋酸泼尼松片(20 mg,每日2次),持续1周,1周后每2天减量5 mg至停止服用[4];静注甲钴胺注射液(0.5 mg,每日1次),治疗2周。
T组:所有病人糖皮质激素用量减半,给予口服醋酸泼尼松片(10 mg,每日2次),持续1周,1周后每2天减量5 mg至停止服用;静注甲钴胺注射液(0.5 mg,每日1次),治疗2周。同期行超声引导下患侧SGB,每天阻滞2次,治疗2周,共28次。具体操作如下:病人取仰卧位,头偏向对侧,肩下垫枕充分暴露颈部,嘱病人稍张口,以放松颈部肌肉。采用飞利浦彩超iU Elite 超声诊断系统高频探头(5~12 MHz)。探头套以无菌贴膜,颈部皮肤消毒,探头首先横向放置,寻找仅有后结节的颈7横突,稍加压力用探头将颈动脉推向对侧,向头部横向平移探头,即可显示颈6椎横突和它特有的驼峰状横突前后结节、颈6神经根及颈动脉、颈长肌、甲状腺,星状神经节位于甲状腺、颈动脉外侧,颈长肌表面,椎前筋膜深层与浅层之间(见图1),采用平面内技术,经前斜角肌路径穿刺,针尖达颈长肌表面,回抽无血后注入0.6%利多卡因5 ml[5],注药后见颈长肌表面液性暗区(见图2)。阻滞完成后病人静息30 min后通过医用红外热成像仪(IRIS-XP,MEDICORE公司)观察颜面部皮温较阻滞前是否升高,以取代霍纳综合征观察,更加客观验证SGB阻滞效果[5]。
3.疗效评价
(1)House-Brackmann (H-B)面神经功能分级:两组病人分别在治疗前及治疗第1、2、3、4周采用H-B分级评估治疗效果[6]:I级:正常(所有区域面肌功能正常);II级:轻度功能障碍(大体:闭眼时有轻度减弱,可有轻度联带运动;安静:张力对称正常;运动:前额:中到良好;眼:轻轻用力可完全闭合;嘴:轻度不对称);III级:中度功能障碍(大体:两侧面部明显不对称,明显但不严重的联带运动,挛缩或半面痉挛;安静:张力对称正常;运动:前额:轻到中;眼:用力可完全闭合;嘴:尽全力也觉减弱);IV级:中重度功能障碍(大体:两侧明显不对称,减弱;安静:张力对称正常;运动:前额:无;眼:不完全闭合;嘴:尽全力也觉不对称);V级:重度功能障碍(大体:肉眼无法觉察的运动;安静:不对称;运动:前额:无;眼:不完全闭合;嘴:仅存轻度运动);VI级:完全瘫痪:无运动。
(2)所有病人3个月后门诊随访分别计算优秀率:(痊愈数/总例数×100%);总良好率:(痊愈数+显效数/总例数×100%)。痊愈:H-B分级I级;显效:H-B分级II级;有效:H-B分级III级。无效H-B分级Ⅳ级或以上。
(3)应用医用红外热成像仪比较T组SGB前后颜面部皮温变化。
(4)治疗过程中两组出现的不良反应。
4.统计学方法
采用SPSS 20.0统计软件进行分析。计数资料组间比较采用卡方检验或Fisher精确检验,计量资料用均数±标准差()表示,符合正态分布两组间比较采用独立样本t检验,非正态分布两组间比较采用Mann-Whitney U检验。所有检验均为双侧检验,P˂ 0.05为差异有统计学意义。

图1 超声下星状神经节Fig.1 Ultrasound-induced stellate ganglion
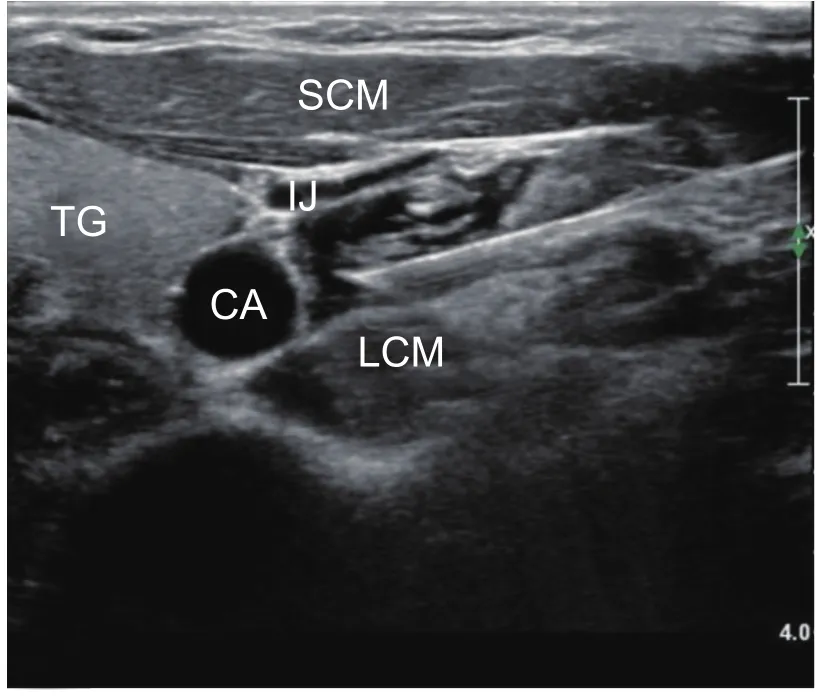
图2 注药后可见颈长肌表面液性暗区Fig.2 Visible dark area above the surface of longus collis muscle after injection
结 果
两组病人在性别、年龄、病程上比较,差异无统计学意义(P>0.05,见表1)。
两组病人在治疗前H-B分级差异无统计学意义,T组在治疗第1、2周H-B分级明显优于S组,在结束SGB治疗后的第3、4周T组H-B分级明显也优于S组,差异有统计学意义(P˂0.05,见表2)。
治疗3月后随访,T组优秀率、总良好率为(22/30) 73.33%、(28/30) 93.33%,明显优于S组优秀率、总良好率(14/30) 46.67%、(22/30) 73.33%,差异有统计学意义(P˂0.05,见表3)。
T组所有阻滞病人红外热成像示阻滞侧颜面皮温较对侧明显升高(见图3、4),出现2例喉返神经阻滞,病人表现为声音嘶哑,未行特殊处理,1 h后症状消失。未见明显气胸、出血等严重并发症。
讨 论
贝尔面瘫最早是由 Nicolaus Friedrich发现,Charles Bell在1821年报道,并以Bell命名该病[2]。目前认为其发病机制主要是面神经的病毒感染、炎症反应或供血小动脉痉挛,继而使面神经缺血、水肿,面神经水肿又使血管受压导致缺血进一步加重,形成恶性循环,最终导致面神经麻痹[1,5~7]。根据贝尔面瘫的病程,可将其分为3个阶段:急性期、缓解期及后遗症期。目前糖皮质激素广泛用于急性期贝尔面瘫的治疗[3],但仍有部分病人效果不佳,且糖皮质激素使用有一定的禁忌,如严重感染、消化性溃疡、糖尿病等,长期使用可引起医源性感染、肾上腺皮质功能减退等副作用[8],因此需要寻求更安全有效的治疗方法。
星状神经节由颈下神经节和第1胸神经节融合而成,又名颈胸交感神经节。其节后神经纤维经交通支连于8对颈神经,支配头面部及上肢血管[9]。SGB有中枢及外周作用机制,其中枢作用可调控下丘脑,维持机体的内分泌和免疫功能稳定;外周机制可抑制交感神经兴奋性、扩张血管、增加血流量[10]。有研究认为SGB治疗贝尔面瘫,可显著增加颜面部微循环血流量,促进面神经供血、供氧,促使水肿、炎症消退,降低面神经管内压力,加快面神经功能恢复[11]。Yamazaki等[12]研究发现SGB侧耳垂和上肢血管末梢脉搏灌注指数分别较前增加61.4%、60.5%,且持续时间长达数小时。

图3 阻滞前病人面部红外热成像:双侧皮温大致对称Fig.3 Infrared thermography of a patient' s face before SGB:roughly symmetrical skin temperature on both sides

图4 阻滞后病人颜面部红外热成像:阻滞侧皮温较对侧明显升高Fig.4 Infrared thermography of a patient' s face after SGB:the skin temperature on the block side is significantly higher than the temperature on the contralateral side
表1 两组病人一般资料比较 (n=30,D)Table 1 Comparison of general data between two groups (n=30,D)

表1 两组病人一般资料比较 (n=30,D)Table 1 Comparison of general data between two groups (n=30,D)
组别Group年龄(岁)Age (Y)性别(男/女)Gender (M/F)病程(天)Duration (d)T 41.4±8.8 15/15 8.6±2.3 S 40.2±9.1 13/17 9.0±1.8

表2 两组病人治疗前后的H-B面神经分级比较 (n=30)Table 2 Comparison of H-B facial scale before and after treatment between two groups (n=30)
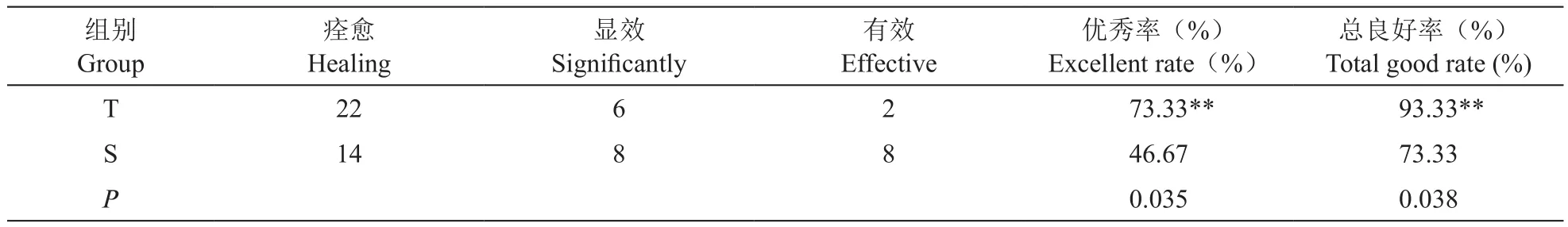
表3 两组病人治疗3个月后随访疗效比较 (n=30)Table 3 Comparison of follow-up efficacy 3 months after treatment between two groups (n=30)
糖皮质激素能缓解炎症反应的早期渗出、水肿,急性期贝尔面瘫使用大剂量的糖皮质激素冲击治疗可短时间抑制面神经炎症反应[3],但因其潜在的副作用,限制了大剂量糖皮质激素的使用[8]。为此T组我们采用SGB联合低剂量糖皮质激素治疗,以期减少糖皮质激素用量。本研究结果示T组病人糖皮质激素用量减半的情况下在各观察时间点面神经恢复均优于S组,且T组在3个月后随访优秀率、总良好率分别为73.33%、93.33%优于S组优秀率、总良好率46.67%、73.33%,我们分析认为T组采用SGB,与单纯糖皮质激素消除炎症反应相比,一方面可维持机体内环境稳定,增强机体免疫力;另一方面通过扩张血管,增加面神经微循环供血、供氧,加速炎性物质的代谢和清除,消除面神经水肿,促进面神经减压,做到增加供氧与消除炎症反应并重。同时联合甲钴胺营养神经,促进神经修复。Luo等[11]研究显示SGB治疗糖尿病病人的急性和慢性周围性面瘫的疗效优于传统糖皮质激素治疗。
星状神经节毗邻的重要结构有气管、肺尖、甲状腺、喉返神经和臂丛神经等,以往临床医生常常采用盲法操作,穿刺到C6横突结节触及骨质后,将针后退1~2 mm,回抽无血、脑脊液后,注入药液,这种方法无法精确定位星状神经节,不仅不能保证阻滞效果,且在操作中可能出现气胸、局部麻醉药中毒、出血等并发症[13]。我们选择在超声引导下操作,可清晰显示血管、神经、肌肉及甲状腺等,有助于在减少组织损伤的同时,还可实时引导可观察药液弥散范围,根据药液弥散调整针尖,确保药液弥散在最佳范围,减少迷走神经、喉返神经阻滞等并发症发生。本研究阻滞组仅出现2例喉返神经阻滞,余无明显并发症,也说明超声应用的安全性。既往Imani等[14]比较X线与超声引导下SGB,X线组出现6例喉返神经阻滞及低血压等并发症,而超声组无明显并发症。尸体解剖显示星状神经节是位于颈长肌表面,包绕于椎前筋膜深层与浅层之间[9]。本研究T组阻滞成功率为100%,是因超声对肌肉等软组织具有较高的分辨率,可以直视下将药液注射到颈长肌表面,定位更加精确,阻滞效果更加完善,效果优于既往盲法阻滞[15]。以往SGB效果大都通过医师观察霍纳综合征判断,存在一定主观性,同时贝尔面瘫病人自身存在眼睑闭合不全,口角歪斜等症状,影响霍纳综合征判断。本研究采用红外热成像技术观察阻滞前后颜面部皮温变化以判断阻滞效果,避免医师的主观误差及贝尔面瘫症状的干扰,更加客观准确。
综上所述,本研究认为超声引导下星状神经节阻滞联合低剂量糖皮质激素是一种治疗急性期贝尔面瘫安全有效的方法,可减少糖皮质激素用量,值得临床推广。
