无牙颌患者种植覆盖义齿与固定义齿的临床疗效对比研究
2019-08-15张丽丽王远勤
苗 辉 张丽丽 王远勤
随着社会人口老龄化的发展趋势,无牙颌患者越来越多,许多发达国家已经把无牙颌列为全身慢性疾病之一[1]。无牙颌患者丧失了牙齿所赋予的咀嚼、发音、美观等功能,这将严重影响患者的生活质量。随着种植技术的日益成熟和普及,以种植为前提的全牙列修复日益多见。目前临床上针对无牙颌患者除传统的全口义齿之外,主要采取种植覆盖义齿和种植固定义齿来修复牙列。为探讨两种治疗方式的优缺点,为临床提供借鉴,本研究拟对种植覆盖义齿和种植固定义齿对无牙颌患者的治疗效果进行对比。
1.材料与方法
1.1 病例选择 选择惠州市口腔医院种植中心2015年12月~2017年2月收治的无牙颌患者40例,纳入标准:身体健康状况良好,同意选择无牙颌种植修复,无糖尿病、心脏病或高血压等种植手术禁忌证,依从性好。按照患者最终选择的种植修复方案来进行分组,采取种植覆盖义齿修复的患者纳入A组,采取种植固定义齿修复的患者纳入B组。整个研究方案获得医院伦理委员会批准,且患者及家属知情同意。研究过程中有3例患者因失访退出研究,最终37例患者完成所有研究。其中,20例患者采取种植覆盖义齿修复(A组),17例患者采取种植固定义齿修复(B组)。
1.2 种植及修复方法 所有患者常规翻瓣手术分别选用Straumnn、Zimmer、Osstem种植系统,种植体植入3~6个月后进行种植二期治疗及修复治疗。A组单颌均种植4颗种植体,行钴铬合金套筒冠覆盖义齿修复;B组单颌种植6~8颗种植体,分段式或一体式钴铬合金烤瓷固定桥修复,粘接固位。A组20例患者,全口种植体支持式覆盖义齿修复3例,上颌种植体支持式覆盖义齿6例,下颌种植体支持式覆盖义齿11例,共植入种植体92颗,修复缺牙322颗。B组17例患者,全口种植固定义齿修复4例,上颌种植固定义齿修复5例,下颌种植固定义齿修复8例,共植入种植体141颗,完成修复缺牙254颗。种植手术均由同一位种植医生完成,术中均未行GBR治疗,后期修复治疗均由同一位医生完成。
1.3 效果评价 患者于最终修复完成后1、6、12个月复诊,进行常规修复体检查、修复体维护指导,于12个月随访时进行相应的效果评价,均由同一位医生完成。
1.3.1 种植体失败 种植体失败分早期失败和负载后失败。种植体松动、脱落或者骨吸收严重而拔除,严重的种植体周围炎或者种植体折断。种植体存留率根据Cochran等[3]描述的方法进行计算:种植体无动度患者无疼痛;种植体周围无感染;种植体周围无连续透射影。
1.3.2 修复后并发症 固定修复后修复体的松动、崩瓷、修复体折断、脱落;覆盖义齿修复后修复体固位力差、修复体破损、折断。
1.3.3 生物并发 种植体周围黏膜炎、种植体周围炎及软组损伤等。检查种植体周围的菌斑指数、探诊出血情况及探诊深度,种植体周围炎检查指标为探针深度大于等于6mm,合并有探出血或溢脓。种植体龈缘周围无菌斑为0级;种植体龈缘周围虽然存在菌斑,但用肉眼难以察觉,采取探针侧面能刮出菌斑为1级;种植体龈缘周围通过肉眼能发现少量软垢、菌斑为2级;种植体周围存在大量软垢、菌斑为3级[2]。种植体周围探诊深度测量使用标有刻度的牙周塑料探针,力度约20~25g左右,轻轻提插法测量每颗种植体近中、远中、颊侧、舌侧4个位点并取其平均值。种植体周围探诊出血检查时将牙周探针尖端深入龈沟0.5~1.0mm,沿龈沟轻轻滑动,片刻观察,出血为阳性,记为1,否则为0。
1.3.4 种植体周围骨吸收 在患者种植术后3~4个月、修复后12个月随访时拍摄X线片及全景片检查骨结合情况。采用CBCT观测种植体周围骨组织变化情况,作为骨吸收的测量工具。CBCT的检查种植体周围存在伪影,不能用来判断种植体周围骨结合情况,但因其伪影较小,可从三维的角度测量种植体周围的垂直向骨吸收,可直接测量种植体周围骨高度,得出数据,无需矫正数据,调整精确,也可避免X线片因投照的角度原因带来的误差。采用Ez3D plus 3D分析软件,测量数据精确到0.1mm。参考种植方向调整影像测量角度,颊舌向进行切片,选定切片位置位于种植体中心轴,采用线性密度Profile测量检测角度是否与种植体平行,分析误差。参考线性密度值:空气为-1000,水为0,一类骨大于1250,二类骨在850~1250,三类骨在350~850,四类骨在150~350。调整测量角度和选定种植中线长轴切片层,在种植体中线长轴处采用线性密度测量种植体长度与植入种植体长度一致时,说明种植体影像在此切片层无形变,无需矫正数据,调整精确,可直接测量种植体周围骨高度,得出数据。采用局部放大3倍,测量种植体近远中牙槽嵴最低点到种植体平台的距离,分别测量3次取平均值,计算精确到0.01mm。
1.3.5 患者满意度调查 患者在种植修复结束1个月后以问卷调查的形式了解患者对本次种植修复治疗的满意情况,调查内容包括患者对义齿的咀嚼、固位、舒适、美观、发音、维护方便性、总体满意度以及是否推荐此种种植修复方式,等级分为非常不满意、不满意、一般、满意及非常满意5个评价标准,分别给予1、2、3、4、5分,所有问卷调查工作均由同一名受过培训的人员完成。
1.4 统计学处理 采用SPSS19.0统计分析软件。采用两个独立样本比较的非参数秩和检验,检验水准α=0.05,P<0.05差异有统计学意义。
2.结果
2.1 基本情况 如表1所示A组、B组患者的年龄、性别分布无显著差异(P>0.05),两组患者的基本情况有可比性。
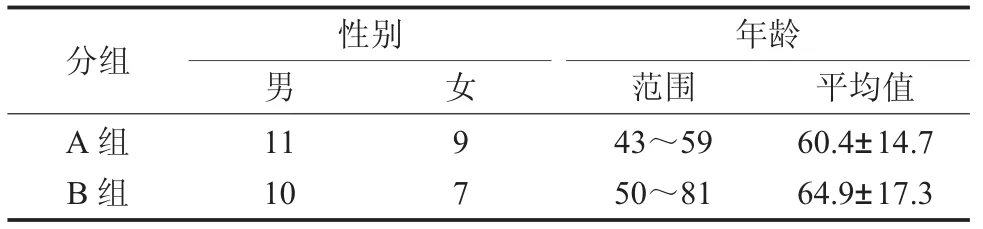
表1 两组患者年龄、性别分布情况
2.2 菌斑指数、探诊深度、探诊出血检查结果如表2、表3、图1所示,种植修复完成后12个月复查时两组患者的种植体周围菌斑指数评分、探诊深度未见明显差异(P>0.05),两组患者的植体周围探诊出血发生率差异无统计学意义。
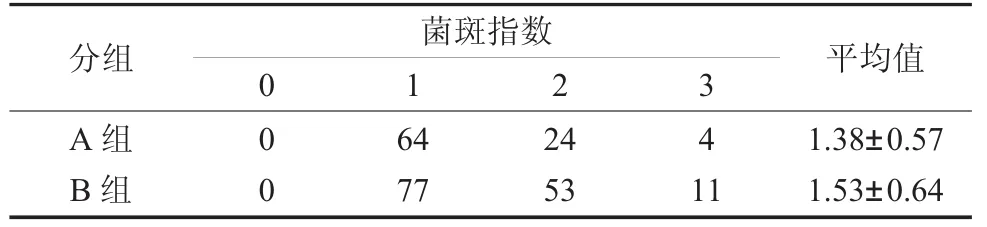
表2 两组患者种植体周围菌斑指数评分

图1 两组患者种植体周围牙周探诊深度分布

表3 两组患者种植体周围探诊出血情况
2.3 X线片及CBCT检查结果 全口曲面断层片随访检查A、B组种植体周围骨结合好,未见明显透射区,基台和修复体就位准确边缘密合。A、B组种植术后3~4个月及修复完成后12个月种植体周围骨吸收量情况见图2,表4。

图2 A,B组种植术后3~4个月及修复完成后12个月种植体周围骨吸收量分布图

表4 A,B组种植术后3~6个月及修复治疗后12个月骨吸收差异性比较
A组与B组种植术后3~4月测得骨吸收差异无统计学意义,种植修复治疗完成后12个月测得骨吸收差异有统计学意义。A组有一例患者上颌远端一颗种植体骨吸收明显达1.95mm。
2.4种植体与修复体临床观察结果 在种植修复完成后观察12个月中,A组20例患者植入92颗种植体,完成义齿修复322颗,未出现种植体的失败,有4例患者发生修复体树脂牙的损坏或脱落共计10颗。B组17例患者植入141颗种植体,完成义齿修复254颗,在观察期内未出现种植体的失败,有2例患者出现3颗烤瓷冠的崩瓷,1例患者出现一个3单位桥体的松脱。观察期内A组修复体的成功率达96.9%,B组修复体的成功率达97.6%(见表 5)。

表5 两组修复体成功率比较
2.5 患者主观满意度调查结果 如表6所示,完成种植修复治疗后的无牙颌患者对治疗效果总体满意度高,其中A组总体满意度100%,B组总体满意度94.1%。两组患者对种植义齿的咀嚼、固位、舒适度、发音等情况均表示满意,评分无统计学差异(P>0.05)。A组患者的自我美观评价和总体满意度得分显著高于B组(P≤0.01),但其维护方便性得分显著低于B组(P<0.01)。
A组患者中有65%的患者会极力向他人推荐种植修复,35%的患者会推荐但不一定能说服对方,B组患者有17.6%的患者会极力向他人推荐种植修复,76.5%的患者会推荐但不一定能说服对方,5.9%的患者看情况是否推荐,整体而言A组患者向他人推荐种植修复的意愿强于B组患者(P=0.01)。
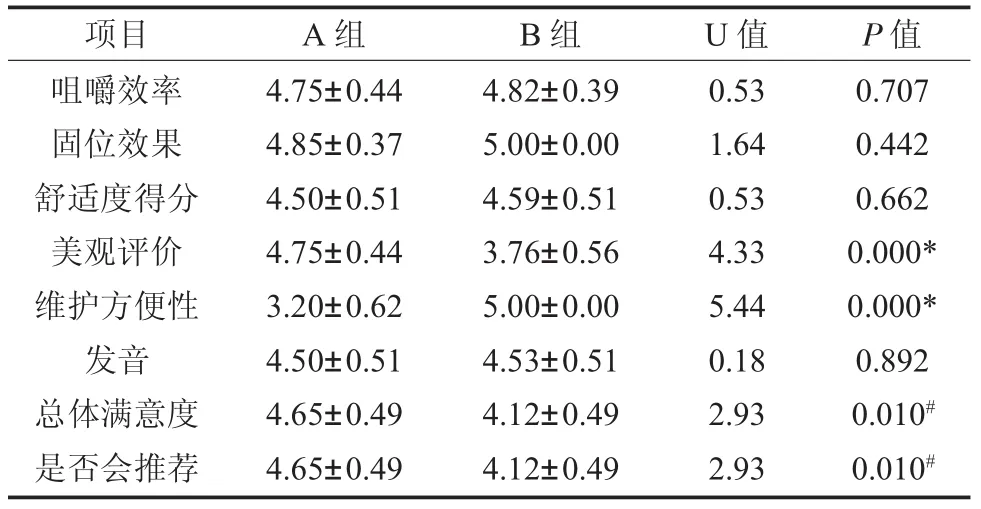
表6 两组患者种植修复治疗后的主观满意度评分情况
3.讨论
无牙颌患者的修复一直是口腔修复领域的重大难题,究其原因主要在于牙列缺失后的牙槽骨吸收、颌弓缩小、牙周支持组织减少,进而造成传统义齿固位不良、咀嚼效率低下等问题[4]。近年来,随着种植修复技术的发展和成熟,种植覆盖义齿修复和种植固定义齿修复可以显著改善无牙颌患者义齿的固位问题,随之咀嚼效率、舒适感乃至患者的生活质量也大大提高[5]。
国外有文献报道无牙颌种植固定义齿修复5年种植体的存留率达到87~100%,种植后修复体存留率达93~100%;种植覆盖义齿5~7年的种植体存留率72~97%,修复体存活率78~100%[6]。Mangano C等报道种植覆盖义齿种植体的5年总存留率达98%(上颌为97.4%,下颌为98.6%)[7],Mertens C种植固定义齿修复上颌的8年成功率达99%[8]。本临床研究在12个月左右的观察期内两组的种植体均没有失败种植体。在观察期内两组患者的修复体成功率分别为96.9%和97.6%,两组间无显著差异。种植覆盖义齿组修复体的并发症主要为义齿破损和树脂牙脱落,该组患者发生修复体损坏原因大多是患者使用前牙啃食较硬质食物,当然不排除义齿制作质量问题的可能,同时也说明覆盖义齿固位稳定,恢复患者咀嚼功能显著。种植固定义齿修复体的并发症主要为烤瓷冠的崩瓷和修复桥体的松脱。该组患者的修复体崩瓷主要集中在前磨牙区,这可能与无牙颌患者牙合力分布前移或存在局部咬合高点有关。松脱桥体为单端桥粘接固位设计,基台无松动,为粘接剂溶解松脱,可能与金属烤瓷桥的边缘密合度欠佳或粘接剂材料有关,今后在临床中在精准取模的基础上建议选用抗溶解性强的粘接剂。
就牙周健康状况而言,在观察期内两组患者均未发生种植体周围炎,尽管两组患者牙菌斑指数和龈沟探诊深度及探诊出血发生率未见显著差异,但种植固定义齿组患者的牙周探诊出血发生率略高于种植覆盖义齿组,这可能与两种修复方式的口腔卫生维护难度有一定关系。种植覆盖义齿尽管口腔卫生维护过程繁琐,但其维护效率较高。就种植体周围骨吸收程度而言,2015年Galindo-Moreno P等报道种植体负重6个月后96%的种植体周围骨吸收可达0.44mm以上[9]。本研究中修复12个月后种植覆盖义齿组(0.64±0.24mm)显著高于种植固定义齿组(0.43±0.17mm),种植覆盖义齿组有一例患者上颌远端一颗种植体骨吸收明显达1.95mm,这可能与种植覆盖义齿组种植体数目少、单个种植体局部应力过大[10]以及上颌骨骨质较下颌疏松等因素有关。
本研究所纳入的患者均为改善固位和咀嚼效果而选择种植修复,满意度调查结果显示两组在咀嚼效率、固位、舒适度、发音方面评分均较高,无统计学差异,这说明无论种植覆盖义齿修复还是种植固定义齿修复均能有效恢复无牙颌患者的咀嚼和发音功能,解决患者的主要问题。在美观的满意度方面种植覆盖义齿组评分(4.75±0.44)显著高于种植固定义齿组(3.76±0.56),这可能是因为种植覆盖义齿的基托可以很好地恢复患者软硬组织的丧失和起到支撑上唇和口角的作用,红色的基托和白色的成品树脂牙能很好地恢复口腔的红白美学,仿真性极佳,而种植固定义齿的修复体设计制作只能恢复患者的缺失牙和少许的牙龈,对于上颌骨吸收导致的口角塌陷和上唇丰满度的下降不能达到理想的治疗效果。此外在总体满意度以及是否会向他人推荐得分中植覆盖义齿组也显著高于种植固定义齿组,这可能与种植覆盖义齿修复后患者的美观满意度高、经济负担较轻以及种植手术创伤较小等有关。
随着社会的发展,患者的需求也越来越高,在满足基本咀嚼功能的同时,患者对义齿使用的便利性及美观效果的要求也越来越高。临床医生在接诊过程中应该根据患者的口腔软硬组织条件,结合种植体覆盖义齿和固定义齿的特点和患者经济承受能力,通过与患者的耐心沟通,制定最适合的种植治疗方案。本临床研究观察时间较短,临床纳入患者人数不足,临床研究结果仅供临床医生参考,笔者将会继续临床随访观察。
