后牙区拔牙位点保存术后牙槽骨三维变化的CBCT测量评价
2019-08-14范挽亭
范挽亭
(深圳市人民医院口腔科 广东 深圳 518000)
种植修复凭借损伤小、美观舒适、不损伤邻牙等优势逐渐成为牙列缺损的最佳治疗方案,受植区良好的骨条件是实现种植体与骨整合的重要因素[1]。但拔牙之后到种植体植入之前,牙槽骨因牙齿拔除后功能性刺激的丧失,会导致拔牙位点剩余牙槽骨不可逆的吸收,影响后期种植修复成功率及美学效果[2]。拔牙位点保存技术是在拔牙的同时或随后采取生物材料移植、支撑和充填牙槽窝的方式,达到延缓骨吸收,促进骨再生的目的[3]。本研究旨在通过CBCT测量拔牙位点保存术后牙槽骨的三维变化,初步探讨该技术在拔牙术后骨组织保存方面的临床效果,为后期口腔种植修复的效果评估提供一定的参考。
1 资料与方法
1.1 一般资料
根据纳入及排除标准选取2017年1月—12月期间在深圳市人民医院口腔科拔除一颗前磨牙的46位患者,按照拔牙后是否采取位点保存技术分组,研究组(采取拔牙位点保存技术)24例,男性15例,女性9例,中位年龄36岁(23~64岁);对照组(未采取拔牙位点保存技术)22例,男性12例,女性10例,中位年龄38岁(25~63岁)。两组患者一般临床资料差异无统计学意义(P>0.05),具有可比性。纳入标准:因根尖周病、牙外伤等需要拔除的后牙且有种植修复需求;拔牙位点不存在急性炎症、牙周组织健康,邻面牙槽骨吸收<2mm;非孤立单颗牙;无其他口腔疾病,口腔卫生良好,治疗配合度良好;临床资料完整。排除标准:合并重要器官功能障碍;凝血功能异常;近期存在细菌或病毒感染;治疗期间未严格禁烟;合并骨代谢性疾病;合并精神、神经系统疾病;妊娠或哺乳期妇女。
1.2 方法
通过CBCT扫描和临床检查筛选符合条件的患者及后牙位点,术前对所有患者进行口腔卫生教育,完善相关检查。对照组行常规微创拔牙术:消毒铺巾,于拔牙位点做局部浸润麻醉,麻醉满意后,分离牙龈,环切刀切断牙周膜,微创拔除牙根。术中注意最大程度保留患者软组织、颊侧及舌侧骨板。用挖匙去除牙槽窝中感染组织、根尖的囊肿及肉芽肿,生理盐水彻底清洗创面,最后将无菌棉球置于创面进行压迫止血,自行愈合。研究组采取拔牙位点保存技术:微创拔牙,去除感染组织及肉芽组织,生理盐水清洗创面。搔刮牙槽窝使其充满新鲜血液,采用不翻瓣技术在牙槽窝内填入100~200mg BiO-Oss Collagen,填充效果高于牙槽嵴顶0.5mm,与邻牙骨面持平或高于邻牙骨面0.5mm。在BiO-Oss Collagen表面覆盖Bio-Gide胶原膜,要求完全覆盖植骨材料,创口减张后严密缝合。所有患者术后常规给予抗生素预防感染,复方氯已定液漱口,研究组2周后拆线。所有患者拔牙术后6个月进行CBCT检查。
表1 两组拔牙前后牙槽骨宽度变化(±s,mm)
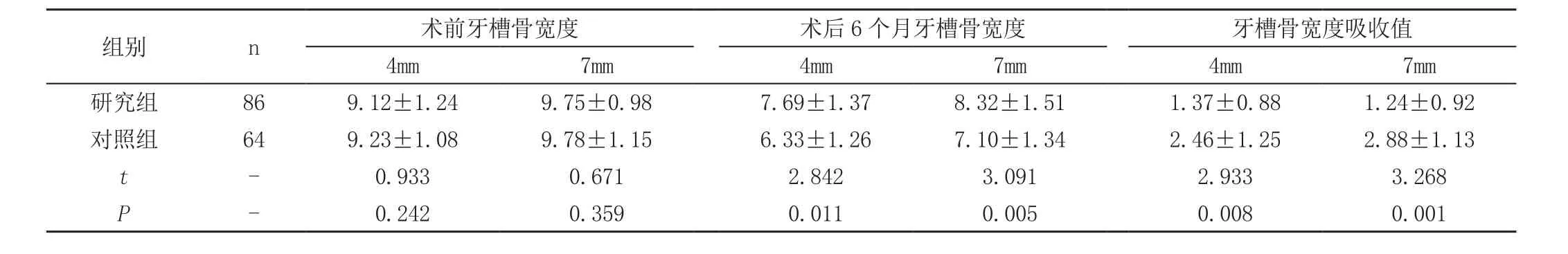
表1 两组拔牙前后牙槽骨宽度变化(±s,mm)
组别 n 术前牙槽骨宽度 术后6个月牙槽骨宽度 牙槽骨宽度吸收值4mm 7mm 4mm 7mm 4mm 7mm研究组 86 9.12±1.24 9.75±0.98 7.69±1.37 8.32±1.51 1.37±0.88 1.24±0.92对照组 64 9.23±1.08 9.78±1.15 6.33±1.26 7.10±1.34 2.46±1.25 2.88±1.13 t-0.933 0.671 2.842 3.091 2.933 3.268 P-0.242 0.359 0.011 0.005 0.008 0.001
表2 两组拔牙前后牙槽骨高度变化(±s,mm)
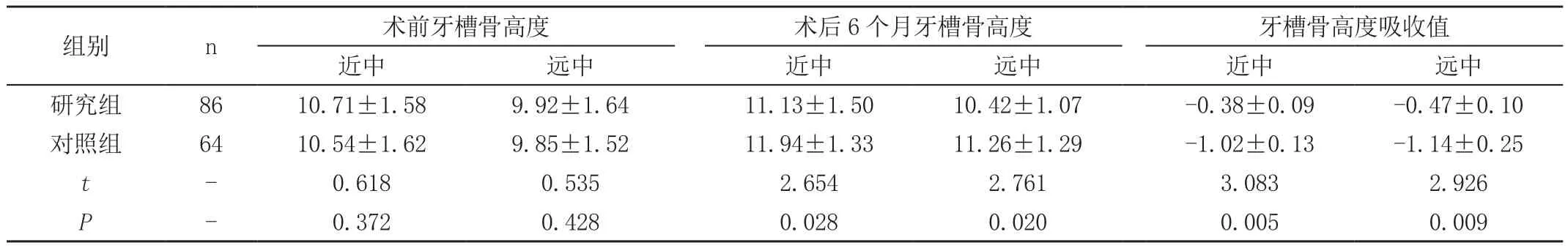
表2 两组拔牙前后牙槽骨高度变化(±s,mm)
组别 n 术前牙槽骨高度 术后6个月牙槽骨高度 牙槽骨高度吸收值近中 远中 近中 远中 近中 远中研究组 86 10.71±1.58 9.92±1.64 11.13±1.50 10.42±1.07 -0.38±0.09 -0.47±0.10对照组 64 10.54±1.62 9.85±1.52 11.94±1.33 11.26±1.29 -1.02±0.13 -1.14±0.25 t-0.618 0.535 2.654 2.761 3.083 2.926 P-0.372 0.428 0.028 0.020 0.005 0.009
1.3 观察指标
分别于拔牙术前和术后6个月采用锥形束计算机断层扫描技术(CBCT)测量4mm、7mm处颊舌侧牙槽骨宽度和近远中参考点距牙槽嵴顶高度。计算牙槽骨吸收值:术前高度/宽度值-术后6个月高度/宽度值,正值代表高度增加、宽度吸收,负值代表高度吸收、宽度增加[4]。每个指标测量3次,取平均值为结果。
1.4 统计学方法
数据采用SPSS21.0统计学软件对本研究数据进行处理,计量资料采用±s表示,组间比较采用t检验,计数资料用率表示,组间比较采用χ2检验,P<0.05为差异有统计学意义
2 结果
2.1 两组拔牙前后牙槽骨宽度变化
拔牙前,两组患者4mm、7mm处牙槽骨宽度值差异无统计学意义(P>0.05),术后6个月,研究组患者4mm、7mm处牙槽骨宽度值高于对照组,差异有统计学意义(P<0.05),研究组患者4mm、7mm处牙槽骨宽度吸收量低于对照组,差异有统计学意义(P<0.05),见表1。
2.2 两组拔牙前后牙槽骨高度变化
拔牙前,两组患者近远中牙槽骨高度差异无统计学意义(P>0.05),术后6个月,研究组患者近中、远中牙槽骨高度均低于对照组,差异有统计学意义(P<0.05),研究组患者近中、远中牙槽骨高度吸收量低于对照组,差异有统计学意义(P<0.05),见表2。
3 讨论
牙槽骨是人体高度可塑的骨组织,可随着牙的移动和拔牙窝愈合发生改建。Michael等人通过动物实验总结了拔牙后牙槽窝的生理性变化,牙齿拔除后20min,血凝块封闭创面,3~7d形成临时基质,此时破骨细胞活跃,第3周,根尖部开始出现编织骨,6周后新骨可填满创面并在X线片中显示,随后进入新骨改建和牙槽嵴顶吸收期[6]。Karla经过6个月的临床实验证实,拔牙后的生理性愈合期内牙槽骨发生了改建和骨质吸收,6个月内,牙槽骨水平宽度减少3.15mm,垂直高度减少1.8mm,且唇侧骨质吸收较舌侧更明显[7]。愈合期牙槽骨质改变系成骨细胞与破骨细胞共同作用的结果[8]。
拔牙位点保存技术是2004年首次被提出,既在拔牙后植入种植体,阻断自然愈合过程,预防和减少牙槽嵴的萎缩和吸收,确保牙槽骨的质和量能够充分满足后期种植的需求[9]。Bio-Oss是临床应用最广泛的异种骨移植材料,是从牛骨中提纯的无机骨基质,最接近人体的无机骨结构,并具备良好的生物相容性和可吸收性,不会引起宿主的过敏反应、炎症反应和免疫反应,且具有良好的骨引导和框架结构[10]。研究证实,向牙槽窝内植入Bio-Oss骨粉,可有效促进骨再生并缩短骨腔愈合时间,术后6个月,所有患者骨腔内的植入材料均成功被新生骨替代,成骨速度和骨保存率均优于未植骨组。此外,种植体接触率也由自然愈合的61%提高到73%[11]。Bio-Gide是起屏障隔离作用的可吸收生物膜,一方面防止植入材料溢出,使其在拔牙窝内充分填充,确保新生骨形成,另一方面可阻止成纤维细胞长入影响骨愈合[12]。
即刻种植要求牙周组织健康、无炎症,牙槽嵴无病理性吸收、骨折或骨缺损,为了满足种植体的初期稳定性,必须将种植体植入牙槽窝下至少3mm[13]。临床和动物实验显示,拔牙位点保存技术可维持拔牙窝内软硬组织原有密度和质量,提高种植修复的美学效果[14]。本研究也证实,拔牙后6个月,研究组(位点保存组)患者4mm、7mm处牙槽骨宽度值高于对照组(自然愈合组),相应的骨吸收量为1.37mm和1.245mm,显著低于对照组的2.46mm和2.88mm;研究组近中、远中牙槽骨高度值均低于对照组,相应的骨吸收量为0.38mm和0.47mm,低于对照组的1.02mm和1.14mm,新生骨质密度值高于对照组,差异均有统计学意义(P<0.05),说明位点保存技术不仅可有效减少拔牙窝自然愈合过程中的骨量吸收,最大程度的维持牙槽骨的三维形态,还可促进新生骨形成,提高新生骨质量,充分体现了Bio-Oss引导骨再生的作用。
综上所述,拔牙位点保存技术用于口腔种植修复可有效减少牙槽骨高度和宽度吸收,为新骨形成创造条件,对改善术后美学效果、提高种植成功率具有重要价值。
