膝色素沉着绒毛结节性滑膜炎手术治疗探讨
2019-08-13段连鸿胡立新赵辉戴繁林李刚
段连鸿, 胡立新, 赵辉, 戴繁林, 李刚
湖北医药学院附属东风医院骨科(湖北十堰 442008)
色素沉着绒毛结节性滑膜炎(pigmented villonodular synovitis,PVNS)是一种罕见的自限性关节滑膜增殖性疾病,其病因不明且症状不典型,膝关节最常受累,肩、肘关节相对少见,具有局部浸润倾向。起病隐匿、缓慢,病程可多达数年,发病率约为1.8/100万,是介于炎症和良性肿瘤之间的病变[1]。本研究回顾性分析笔者所在医院接受治疗的12例膝关节PVNS患者的临床资料,探讨其发病机制、临床诊断及治疗策略,为PVNS的临床治疗提供参考,现报告如下。
1 资料与方法
1.1 一般资料 选取2013年5月至2017年6月在笔者所在医院接收手术治疗的12例膝关节PVNS患者作为研究对象,其中男8例,女4例,年龄(36.5±12.5)岁。患者主要临床症状为膝关节疼痛、肿胀,其中合并关节绞锁7例,关节弹响3例。术前均行X线片、CT及MRI检查,3例增生滑膜不同程度突破关节囊,形成多囊性或囊实性结节状或肿块异常信号,3例伴有腘窝囊肿,肌腱、韧带侵犯2例,骨质破坏3例。依据临床表现和影像学检查分别行传统开放性手术7例,关节镜手术5例,且同时行滑膜切除,全部病例均经手术及病理检查确诊为PVNS。
1.2 病理特点 PVNS的主要病理特点是滑膜内含铁血黄素大量沉积及滑膜内层结缔组织细胞瘤样化生。病理上可分3期:Ⅰ期可见光镜下滑膜软骨化生,但肉眼观察正常;Ⅱ期可见带蒂的软骨或骨软骨小体悬垂于滑膜组织上,但未脱落;Ⅲ期可见关节内外有软骨或骨软骨组织构成的游离体。
1.3 手术方法
1.3.1 开放性手术 对7例患者施行病变滑膜切除加游离体摘除术。其影像学检查可见病变范围广,游离体呈不规则团状散在分布。在腰硬联合麻醉辅助下,取仰卧位行气囊止血带充气加压后膝前纵形切口,适当向上下延长切口或经皮下潜行分离显露瘤体,行瘤体摘除后完整切除病变滑膜送病理检查,术腔电凝彻底止血,留置负压引流管1~2根,逐层缝合切口,无菌敷料覆盖弹力绷带加压包扎。
1.3.2 关节镜下手术 5例患者选择膝关节镜手术,影像学检查表现为瘤体相对局限,大小规则单一,未见关节囊及周围组织受累。膝关节镜手术在腰硬联合麻醉辅助下,患者取仰卧位,患肢根部气囊止血带充气加压,膝前内、外侧入路,检查髌股关节、髌上囊、内侧间隙、内侧沟、外侧间隙、髁间窝、外侧沟。遵循先小后大的顺序摘除全部瘤体,髓核钳逐一将游离体完整或者破坏后取出,使用刨削器尽可能切除所有病变滑膜送病检,以大量无菌生理盐水反复冲洗关节腔,等离子刀电凝止血,术腔留置负压引流管1~2根,然后全层缝合切口,无菌敷料覆盖弹力绷带加压包扎。
1.4 评价标准 所有患者术后1、3、6及12个月各随访1次,常规拍膝关节正侧位片。末次随访复查MRI,观察PVNS是否复发,同时使用疼痛视觉模拟评分(VAS)及膝关节按Lysholm评分进行疗效评价。VAS评分:用一条标有10个刻度、长约10 cm的游动标尺进行疼痛评估,2分以下为优,3~5分为良,6~8分为可,8分以上为差;膝关节Lysholm评分:疼痛(25分)、不安定度(25分)、闭锁感(15分)、肿胀度(10分)、跛行(5分)、楼梯攀爬(10分)、蹲姿(5分)及使用支撑物(5分),95分以上为优,94~85分为良,84~65分为可,65分以下为差。

2 结果
2.1 两种术式患者疗效比较 所有病例术后随访12个月,切口均Ⅰ期愈合。在末次随访时进行VAS评分:优6例,良4例,差1例。膝关节Lysholm评分:开放性手术7例,优3例,良3例,差1例,见图1。1例膝关节病例术后出现久行及上、下楼梯时疼痛,顽固性关节积液。膝关节镜手术7例,优4例,良1例,术后关节疼痛、交锁等症状消失,关节功能恢复满意。见图2。
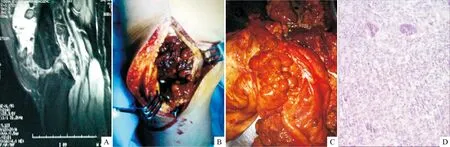
A:膝关节MRI示:股骨远端近关节面、髌上囊可见椭圆形长T1长T2为主混杂信号影,腔内、滑膜内及髁间窝内多个小圆形长T1长T2信号影;B:术中膝关节腔内可见大量大小不等、光滑质硬瘤体,串珠样依附于关节囊滑膜表面关节滑膜异常增生,呈黄褐色;C:完整切除膝关节内病变滑膜及附着瘤体送病理检验;D:组织病理诊断PVNS,滑膜组织内含铁血黄素沉积,大量淋巴细胞浸润,软骨小体形成伴钙化(HE,×30)
图1PVNS开放性手术资料
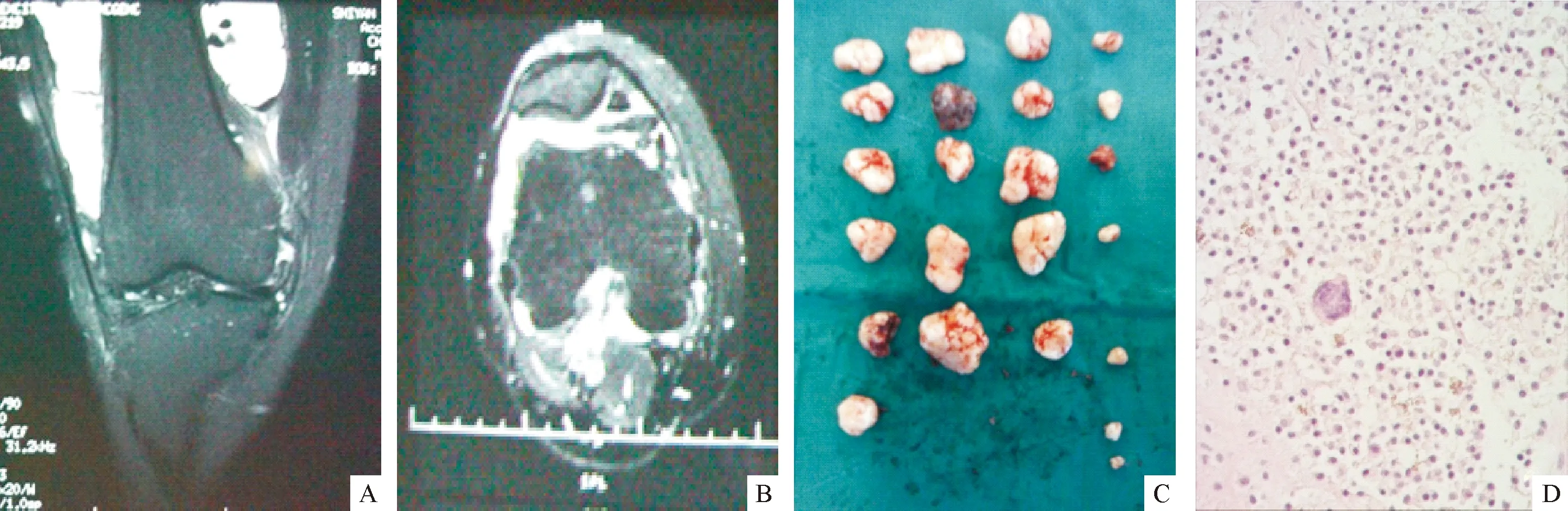
A:膝关节MRI冠状位可见右膝关节囊内大小不一欠均质性骨化影,T1WI呈低信号影,T2WI压脂呈低信号影;B:膝关节MRI横断位可见右膝关节囊内多个形状不规则骨化影,T1WI及T2WI均呈低信号影;C:膝关节镜术中可见黄色黏稠关节液流出,关节腔内摘除大量白色质韧瘤体,切除病变滑膜送病理检查;D:组织病理诊断PVNS,滑膜表层细胞及胶原纤维结缔组织增生,大量淋巴细胞浸润(HE,×50)
图2PVNS关节镜手术资料
2.2 两种术式患者评分比较 手术前及末次随访VAS评分分别为(4.9±1.4)分和(1.5±0.9)分,差异有统计学意义(t=6.35,P=0.00);膝关节Lysholm评分为(64.2±8.1)分及(90.6±6.7)分(t=2.98,P=0.02);末次随访时开放性及关节镜手术的Lysholm评分分别为(85.1±7.3)分及(92.3±6.5)分(t=3.36,P=0.01),差异有统计学意义(P<0.05)。
3 讨论
3.1 PVNS的发病机制 1941年Jeffa等首先正式提出PVNS的概念,认为是一种罕见的以关节腔滑膜软骨化生长为基本特征,发生在关节、腱鞘、滑囊的慢性滑膜增生性疾病,又称滑膜黄色瘤、黄色肉芽肿、巨细胞纤维血管瘤等。目前PVNS病因研究尚不明确,部分学者认为创伤可能是病因之一。早先多数学者支持化生学说,即滑膜本身具有潜在骨化倾向,当受到某种刺激后,可化生为软骨或骨组织。随后有学者认为其病变性质属于炎症或者肿瘤,在2002年世卫组织公布的软组织与骨肿瘤病理学及遗传学分类中,PVNS被归入起源于纤维组织细胞的良性肿瘤,近年来的研究更支持其为肿瘤性病变[2]。
3.2 PVNS的影像检查 目前,临床上采用X射线作为最基本、最常用的检查手段,可见关节腔内及周围许多形状各异、大小不一的均质性骨化影,大量聚集呈桑葚状或菜花样改变;多数游离体位于关节囊内,少数位于关节间隙内;病程较长的病例可见关节边缘骨质增生,骨质疏松,关节间隙变窄。但X线片仅能发现关节内钙化或者完全骨化的游离体或者滑膜结节,反之则显影欠佳,且不能有效显示增厚滑膜及关节腔积液,存在一定局限性。CT检查与X线片表现大体一致,但分辨率更高,能更清楚显示游离体大小、位置及毗邻关系,对于病变区域软组织肿胀情况及滑膜组织增生情况均能有效成像,对微小结节及其同心圆特征显示较为清晰。MRI检查可见滑膜增生明显,在T1WI呈中等或稍低信号,T2WI呈等或稍高信号为主;部分滑膜因有大量含铁血黄素沉积而表现为多发结节或肿块样T1WI、T2WI低信号;游离体骨化前主要表现为软骨信号,而充分骨化后为黄骨髓信号,这是PVNS的特征。MRI的优势在于能直接清楚显示关节结构紊乱、骨髓信号强度变化、滑膜病变及游离体情况,是诊断PVNS、指导临床治疗和随访的最佳手段[3]。虽然影像学检查在PVNS的临床诊断中占有举足轻重的地位,但其漏诊率亦应引起重视[4]。许福生等[5]认为应依据患者临床症状、影像学检查及组织病理学检查等进行综合分析,为术中彻底清除病灶起到指导作用。
3.3 PVNS关节镜手术 近些年来,随着微创手术理念的深入人心、设备技术的发展进步,关节镜技术在临床上逐步发挥着重要作用[6]。Ferro等[7]将关节镜技术运用于PVNS治疗,认为其具有创伤小、术后恢复快及患者满意度高等优点。关节镜手术前应利用相关影像学检查明确诊断,准确了解病灶数量及范围;熟练掌握膝关节系统解剖结构,术前标记重要体表标志及操作通道入口;术中轻柔操作,检查关节腔内情况及视觉死角,避免损伤关节内软骨,避开关节囊后方重要血管、神经;彻底清除活动期滑膜,注意取出瘤体时避免夹破瘤体及在入路处残留瘤体碎屑;术腔内充分止血,降低术中出血量,避免发生关节粘连;术后指导患者进行股四头肌及膝关节功能锻炼,积极预防下肢深静脉血栓。但也有文献报道[8]指出关节镜手术可导致关节神经及血管损伤、筋膜间室综合征及骨化性肌炎等并发症。本研究结果表明,关节镜手术患者不仅术后关节疼痛、交锁等症状全部消失,关节功能明显改善,而且末次随访时关节镜手术的Lysholm评分显著优于开放性手术 (P<0.05)。
3.4 PVNS的术式选择 通过手术摘除关节腔内的游离体,切除病变滑膜,恢复关节功能,避免术后复发是PVNS的治疗原则。关节镜手术在PVNS治疗中确有其独特优势,但对术者操作技术要求相对较高,手术难度亦比传统开放性手术高[9]。传统开放性手术虽然具有创伤大、出血多及术后恢复慢等缺点,但亦有其自身优势,不可一概而论。目前,多数学者[2,8,10]认为开放性或关节镜手术的选择取决于病灶是否局限以及病变的严重程度。对于病灶范围较大,伴有团块状瘤体,位于股骨髁间及后关节囊,且关节明显肿胀者,因解剖位置较深,关节镜及微创器械操作空间狭小,常需扩大手术切口,此类情况通常选择开放性手术,将瘤体和病变滑膜彻底清除;对于病灶局限、较小团状瘤体、关节肿胀不明显者,选择进行关节镜微创手术治疗。周亚燕等[11]认为若滑膜病变活跃,则应在清除游离体的同时施行滑膜切除术;若病变处于静止期且未见滑膜组织异常,仅需摘除软骨游离体即可。高绪仁等[12]认为应尽早手术摘除游离体,以免发生关节退变,同时彻底清除病变滑膜组织防止复发。本研究结果表明,仅1例开放性手术患者术后因过早负重行走出现活动性疼痛及顽固性关节积液症状,但所有患者末次随访时的VAS评分及膝关节Lysholm评分均显著优于手术治疗前(P<0.05),术后疗效确切。
当然,本研究尚有不足之处:首先,因PVNS发病罕见,研究周期较长,收集病案例数有限,需进一步增加临床数据。其次,所有病例仅术后随访1年,需延长随访时间到术后3~5年,观察远期临床疗效及复发率。
综上所述,我们对PVNS诊疗的临床总结如下:术前详细采集病史,系统体格检查,参考临床表现及影像学检查,根据病灶范围、游离体数量分布及滑膜病变程度,制定最佳手术治疗方案。无论开放性或关节镜手术均需彻底摘除瘤体、清除增生滑膜及术腔充分止血,以降低复发概率,减少术后并发症发生。
