慢性肾脏病5期患者碳酸氢盐水平与矿物质和骨代谢异常的相关性分析
2019-08-07邱杰山张文华周子英魏金芬俞兆珍沈水娟
邱杰山 张文华 周子英 魏金芬 俞兆珍 沈水娟
1. 甘肃省武威肿瘤医院(武威医学科学院)肾脏内科,甘肃 武威 733000 2. 绍兴市人民医院(浙江大学绍兴医院)肾脏内科,浙江 绍兴 312000
肾脏是调节机体酸碱平衡重要的器官之一,随着慢性肾脏病(chronic kidney disease,CKD)的进展,代谢性酸中毒的发生逐渐增多且逐步加重,几乎所有慢性肾脏病5期(chronic kidney disease 5 period,CKD5)患者均发生酸中毒[1]。研究发现代谢性酸中毒可导致骨质成分改变,增强破骨细胞活性,破坏钙、磷及甲状旁腺激素(parathyroid hormone,PTH)的稳态平衡,而纠正代谢性酸中毒可逆转骨病的进展[2]。在终末期肾脏病(end stage renal disease,ESRD)患者中,由于内分泌激素、电解质及酸碱平衡失调,易诱发慢性肾脏病的矿物质和骨代谢异常(mineral and bone metabolic abnormalities in chronic kidney disease,CKD-MBD),且越来越受到临床关注[3]。有研究显示,ESRD患者代谢性酸中毒与CKD-MBD相关,目前已有关于维持性透析替代治疗患者代谢性酸中毒与骨代谢指标的相关性研究[4],但尚未有CKD5期未行肾脏替代治疗患者代谢性酸中毒与骨代谢指标的临床关系研究。本研究通过分析未行透析治疗的CKD5期患者血清碳酸氢盐与血钙(blood calcium,Ca)、血磷(blood phosphorus,P)、PTH、血β2微球蛋白(blood β2-microglobulin,β2-MG)、Ⅰ型胶原羧基端肽β特殊序列(type I collagen carboxyl end peptide beta special sequence,β-CTX)及总Ⅰ型胶原氨基端前肽(total type I gluto proactive amino terminal propeptide,TPINP)的关系,旨在探索代谢性酸中毒与CKD-MBD发生的关系及可能机制。
1 材料和方法
1.1 研究对象
收集2014年8月至2016年10月在甘肃省武威肿瘤医院就诊未行透析治疗的CKD5期患者252例。该研究通过甘肃省武威肿瘤医院医学伦理委员会同意,所有患者签署知情同意。
纳入标准:根据KDQI指南[5]推荐的估算的肾小球滤过率(estimate glomerular filtration rate,eGFR),eGFR≤15 mL/min的患者。eGFR的计算公式为eGFR(mL/min/1.73 m2)=186×Cr-1.154×年龄—0.203(×0.742 男性)。
排除标准:(1)确诊的原发性骨质疏松症患者;(2)使用糖皮质激素类药物治疗的患者;(3)类风湿性关节炎患者;(4)恶性肿瘤及恶性肿瘤伴有骨转移患者;(5)血液系统肿瘤患者;(6)其他引起钙磷代谢紊乱的疾病如原发及继发性甲状旁腺功能减退、假性甲状旁腺功能减退、甲状腺功能减退、肢端肥大症及家族性间歇性高磷血症等患者;(7)严重心肺部疾病易导致酸碱失衡的患者,如慢性阻塞性肺疾病、肺心病、肺间质纤维化、支气管扩张症及急性心力衰竭等患者。
1.2 研究方法
1.2.1标本收集及检测:向患者做相关宣教,夜间至少禁食8 h后留取清晨静脉血标本,检测血肌酐(serum creatinine,Scr)、尿素氮(blood urea nitrogen,BUN)、血白蛋白(blood albumin,Alb)、Ca、P、PTH、β2-MG、β-CTX及TPINP等指标。留取动脉血标本行血气分析,收集血pH值、实际碳酸氢盐(acute bicarbonate,AB)及标准碳酸氢盐(standard bicarbonate,SB)等指标。计算钙磷乘积(Ca×P)。采用日立7600全自动生化仪检测Scr、BUN、Alb、Ca及P。PTH采用Elecsys2010电化学发光全自动免疫分析仪(瑞士罗氏公司)测定。血β2-MG采用放射免疫测定试剂盒测定(北方免疫试剂研究所),具体操作按说明书进行。β-CTX及TPINP采用全自动电化学发光免疫分析仪(瑞士罗氏公司)检测。血气分析采用罗氏cobas b 221血气分析仪检测。Ca×P计算公式:(Ca×P)=Ca (mmol/L)×P (mmol/ L)×12.4。
1.2.2分组:血清碳酸氢盐的测定有AB及SB,SB的测定排除了呼吸因素的影响,因此,SB更能准确地反映代谢性酸碱平衡状态,故本研究中选取SB作为反映碳酸氢盐的指标。根据血清SB水平对患者进行分组,SB<22 mmol/L定义为伴有酸中毒组(217例),SB≥22 mmol/L定义为不伴有酸中毒组(35例)。
1.3 统计学处理
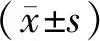
2 结果
2.1 患者一般资料比较
对两组患者临床指标对比发现,伴有酸中毒组BUN、PTH、P、Ca×P、β2-MG、β-CTX及TPINP等指标均较不伴酸中毒组高,伴有酸中毒组血Ca较不伴酸中毒组低,而两组间Scr及Alb差异无统计学意义(P>0.05)。见表1。

表1 两组患者临床指标比较 Table 1 Comparison of the general situation of patients in the two groups at baseline
2.2 SB与钙磷及骨代谢指标的相关性分析
相关性分析显示,SB与血Ca(r=0.255,P=0.029)呈正相关;与PTH(r=-0.869,P=0.000)、Ca×P(r=-0.656,P=0.000)、β2-MG(r=-0.775,P=0.001)、β-CTX(r=-0.615,P=0.003)及TPINP(r=-0.720,P=0.000)呈负相关;与血P无明显相关(图1、表2)。
3 讨论
ESRD患者由于肾小管重吸收碳酸氢盐的能力降低、分泌氢离子功能受损、健存肾单位减少及肾小球滤过率(glomerular filtration rate,GFR)降低,致使酸性代谢产物排出减少,易于发生代谢性酸中毒[6]。ESRD患者普遍存在钙磷代谢异常、继发性甲状旁腺功能亢进、骨骼成分与结构的改变以及血管及软组织钙化,即CKD-MBD[7]。研究显示[8],CKD-MBD患者心脑血管终点事件发生风险增加。代谢性酸中毒是肾功能恶化的独立危险因素,维持性血液透析患者通过口服碳酸氢钠或改变透析液碳酸氢盐浓度来纠正代谢性酸中毒可延缓CKD-MBD的进展[9]。
有学者[10]分别检测102例CKD患者和52名健康成人血清Scr、BUN、TPINP、β2-MG、β-CTX、PTH、碱性磷酸酶、Ca、P及Ca×P,结果发现CKD患者Scr、BUN、TPINP、β2-MG、β-CTX、PTH、ALP、P及Ca×P均高于对照组,而Ca低于对照组。一项回顾性分析显示,血PTH、β-CTX及P在CKD1-3期患者间差异无统计学意义,但在CKD4期及5期患者中却明显升高[11]。提示随肾功能恶化,血P、Ca×P、PTH、β-CTX及TPINP均有上升趋势。这主要是由于代谢性酸中毒可抑制1α-羟化酶,引起维生素D转化障碍,使1,25-二羟基维生素 D3生成抑制,甲状旁腺激素对钙的敏感性降低,从而增加尿钙排泄,抑制成骨,活化破骨,而骨骼对酸的缓冲和肾脏钙的排泄增加引起了负钙平衡,造成骨骼发育不良[12]。此外,代谢性酸中毒可改变骨离子的组成,使骨磷含量锐减,引起血钙、磷等离子水平发生变化[13]。血清碳酸氢盐的测定有AB及SB,SB的测定排除了呼吸因素的影响,因此,SB更能准确地反映代谢性酸碱平衡状态,故本研究中选取SB作为反映碳酸氢盐的指标。以SB<22 mmol/L定义为伴有酸中毒,SB≥22 mmol/L定义为不伴有酸中毒。本研究显示,伴有酸中毒组BUN、PTH、P、Ca×P、β2-MG、β-CTX及TPINP等指标均较不伴酸中毒组高,伴有酸中毒组血Ca较不伴酸中毒组低,而两组间Scr及Alb差异无统计学意义,与上述研究结果相似。提示ESRD患者代谢性酸中毒可引起血Ca、P及骨转换标志物的异常。
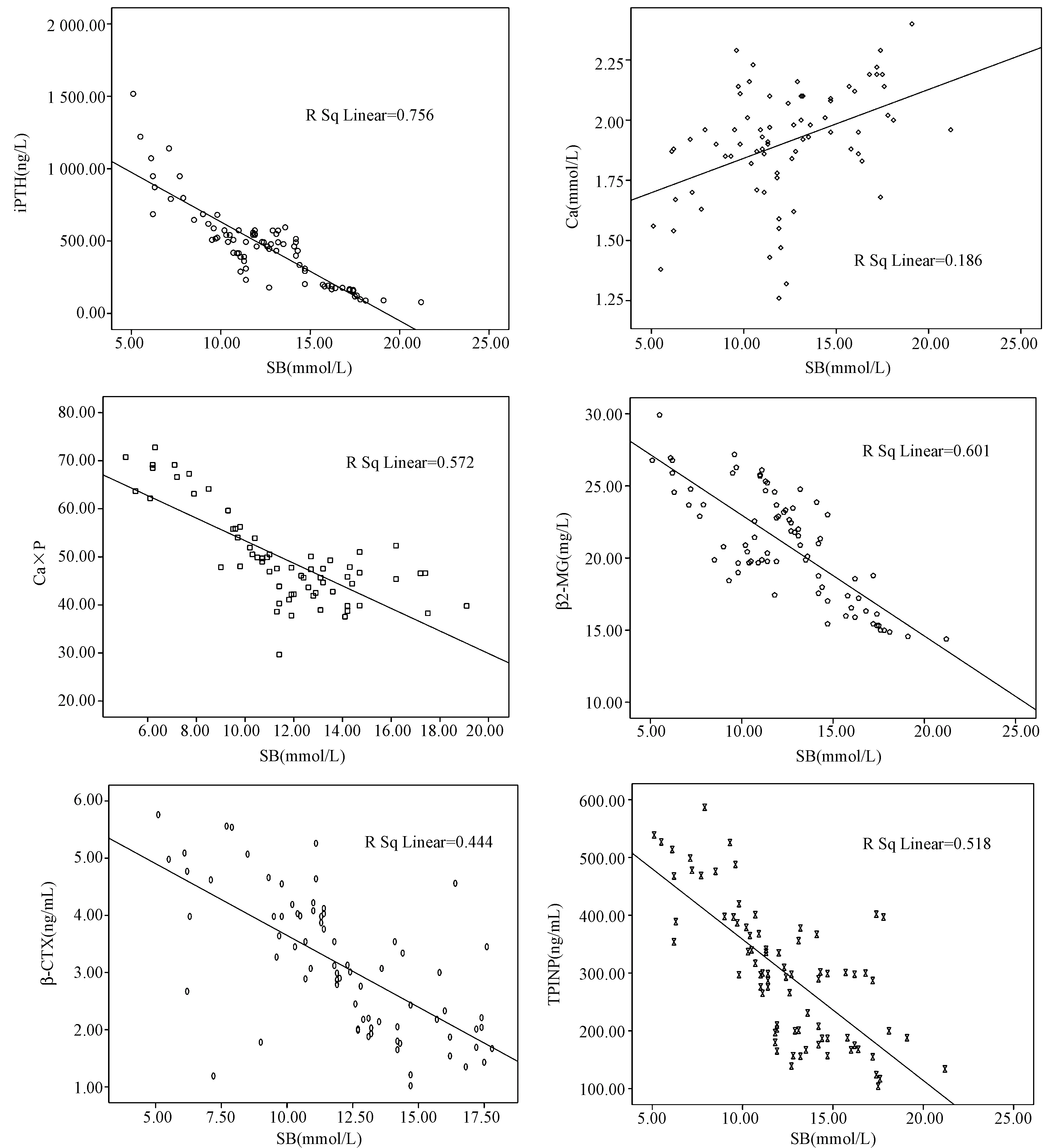
图1 伴有代谢性酸中毒患者SB与钙磷代谢及骨转换指标的相关性分析Fig.1 Correlation analysis between SB and calcium and phosphorus metabolism and bone turnover markers in patients with metabolic acidosis
Table2Correlation analysis between SB and calcium and phosphorus metabolism and bone turnover markers in patients with metabolic acidosis

相关系数PTH/(pg/mL)Ca/(mmol/L)P/(mmol/L)Ca×Pβ2-MG/(mg/L)β-CTX/(ng/mL)TPINP/(ng/mL)r值-0.8690.255-0.109-0.656-0.775-0.615-0.720P值0.0000.0290.3540.0000.0010.0030.000
骨是新陈代谢非常活跃的组织,这种代谢活动的主要标志就是在全身组织的不同部位时刻进行骨吸收和骨形成的代谢偶联,即为骨转换,在骨转换过程中会产生一些代谢标志物。目前,国内外的研究均在围绕探索非侵入性指标对早期诊断CKD-MBD的诊断[14]。血β2-MG是一种内源性低分子量血清蛋白质,由淋巴细胞和其他大多数的有核细胞分泌。血清β2-MG极易通过肾小球滤过膜,滤过的β2-MG中99.9%被近曲小管重吸收和降解,不再返流入血,从而使其在血液中的含量保持稳定水平[15]。研究发现,β2-MG可通过增加白细胞介素-6的释放与表达以及增强成骨细胞的增殖等途径诱导骨矿物质溶解,从而导致骨代谢障碍[16]。其还与骨钙素及类骨质表面活性物呈显著性正相关,推测β2-MG在肾性骨病过程中可能起一定的作用[17]。在骨基质有机成分中,I型胶原含量超过90%,I型胶原蛋白在成骨细胞中合成,其N端、C端延长部分在转化过程中被特殊的蛋白酶除去,形成骨基质。β-CTX是I型胶原在骨代谢过程中的降解产物,I型胶原分解片段的C端肽时,在骨吸收过程中C端肽的a-天冬氨酸转变成β-型,此C端肽的同分异构体是I型胶原降解特异的,故β-CTX是评估骨吸收具有较高的特异度和敏感度,对骨代谢疾病和转移性疾病诊断和疗效评价具有重要参考意义。而I型胶原蛋白的N端部分即为TPINP,当成骨细胞活性增强时,前胶原合成增多,TPINP在血液中浓度增高。TPINP在血清中的含量反映成骨细胞合成骨胶原的能力[18-19],所以β-CTX和TPINP是分别反映骨吸收和骨合成的指标。研究表明,伴有骨质疏松的绝经后女性血清β-CTX较不伴骨质疏松者高[20],而CKD伴骨质疏松症患者经利塞膦酸钠治疗后随骨密度的改善,TPINP及β-CTX水平显著下降[21]。有学者[11]回顾性分析了非透析慢性肾脏病患者558 例,检测PTH、β-CTX、Ca、P、ALP、Scr、Alb等指标,单因素相关分析显示,GFR与PTH、β-CTX、P及Ca水平相关。另有学者[10]发现,CKD患者血清TPINP、β-CTX、PTH 3项指标与血P、Ca×P、Scr、BUN及β2-MG均呈正相关,而与Ca呈负相关,提示检测TPINP、β-CTX、PTH及β2-MG有助于早期发现CKD患者钙磷代谢紊乱及肾性骨营养不良。为了进一步探索代谢性酸中毒引起CKD-MBD的可能机制,本研究将SB分别与Ca、P、Ca×P、PTH、β2-MG、β-CTX及TPINP作相关性分析,结果发现,SB与血Ca(r=0.255,P=0.029)呈正相关;与PTH(r=-0.869,P=0.000)、Ca×P(r=-0.656,P=0.000)、β2-MG(r=-0.775,P=0.001)、β-CTX(r=-0.615,P=0.003)及TPINP(r=-0.720,P=0.000)均呈负相关。提示代谢性酸中毒通过诱导血PTH、β2-MG、β-CTX及TPINP等骨转换指标的异常而诱发了ESRD患者CKD-MBD的发生。
本研究通过比较伴有代谢性酸中毒及不伴代谢性酸中毒的CKD5期未行肾脏替代治疗患者Ca、P、Ca×P、PTH、β2-MG、β-CTX及TPINP等指标,并将SB分别与上述指标作相关性分析,结果发现SB与血Ca呈正相关,与PTH、Ca×P、β2-MG、β-CTX及TPINP呈负相关。提示代谢性酸中毒参与了未行透析治疗CKD5期患者CKD-MBD的发生,而其可能机制是代谢性酸中毒诱导了成骨细胞与破骨细胞功能失衡。本研究由于研究病例数有限,希望有更大规模循证医学的研究。
