骨硬化蛋白和dkk1与2型糖尿病患者骨密度相关性研究
2019-08-07王健民高启红邱守芳张立英
王健民 高启红 邱守芳 张立英
1.滨州市中医医院骨科,山东 滨州 256600 2.滨州市中医医院内分泌科,山东 滨州 256600 3.滨州市中医医院健康管理中心, 山东 滨州 256600 4.滨州市中医院感染科,山东 滨州 256000
骨质疏松症(OP)是一种全身性骨骼疾病,其特征是骨强度受损,易出现骨折[1]。OP在患有2型糖尿病(T2DM)的老年患者中普遍存在。患有骨折的患者,特别是老年人,生活费用较高、生活质量较低。在病理学上,糖尿病患者OP的患病率和死亡率的增加可能部分是由于葡萄糖毒性、激素分泌紊乱、胰岛素抵抗或缺乏、糖尿病引起的并发症以及抗糖尿病药物的影响所致的有害骨骼效应[2]。这可以通过骨密度(BMD)的变化来反映。BMD约占骨强度的70%,其个体差异的约70%归因于遗传影响[3]。新出现的证据表明,患有T1DM的儿童,青少年和成人的BMD水平较低[4]。患有T2DM的个体显示BMD没有变化或适度增加[5],但他们表现出与BMD无关的骨骼脆性。因此,潜在的致病机制需进一步研究,并且仅部分地通过BMD变异反映出来。Wnt配体(Wnts)在骨代谢调节中的重要性已得到很好的证实。Wnt受几个分泌拮抗剂家族的调节,如硬化蛋白和dkk1。这些拮抗剂似乎主要由骨细胞合成。在成人中,硬化蛋白通常在骨细胞和晚期成骨细胞中表达。然而,dkk1在其他几种组织中表达,如内皮细胞、神经细胞和血小板[6-7]。在某些时候,循环硬化蛋白和dkk1水平的变化反映了骨髓血浆中相似程度的变化,这可能被认为是诊断T2DM患者OP的新标志物。这一发现和测量血液中硬化蛋白和dkk1水平确保了在T2DM患者在OP的生理和病理状态中的作用的进一步研究。在本研究中我们的目的是分析男性和女性T2DM患者的血清硬化蛋白和dkk1水平,以研究这些拮抗剂与BMD和骨转换标志物之间的关系,并确定它们在T2DM患者骨转换中的确切作用。
1 材料和方法
1.1 一般临床资料
本研究纳入2017年6月至2018年6月在我院就诊的190例2型糖尿病患者。所有患者均根据1999年WHO的糖尿病标准(空腹血糖≥7.0 mmol/L或餐后2 h血糖≥11.1 mmol/L)进行诊断。18名T1DM患者未纳入研究。此外,患有以下病症的患者被排除在研究之外:①严重的心脏、肝脏和肾功能不全(血清肌酐水平高于1.4 mg/dL定义为肾功能不全的患者);②影响骨代谢的其他已知疾病(传呼病、类风湿性关节炎、甲状旁腺功能亢进症、甲状腺功能亢进症或自身免疫性疾病);③长期使用任何激素;④固定和长期吸烟(吸烟超过15年,每天超过15支)。
收集了有关参与者年龄、性别、身高和体重以及T2DM持续时间的数据。同时计算体质量指数(BMI)。使用标准实验室技术,直接测量血清肌酐、糖化血红蛋白(HbA1c)和空腹血糖(FPG)的水平。将早晨从经过禁食过夜的受试者获得的血清样品储存在-80 ℃直至进行骨重建标志物的检查。采用酶联免疫吸附试验(ELISA)试剂盒(Cusabio,武汉 中国)测定血清硬化蛋白和dkk1水平。硬化蛋白和dkk1的测定内和测定间变异系数值(CV)分别小于8%且小于10%。使用放射免疫测定法(DIA sourceImmunoAssays S.A.,Louvain-la-Neuve,Belgium)测量25-羟基-维生素D 3(25OHD3)。测定内和测定间CV分别小于8.7%和7.3%。然后,对于骨转换标志物,使用酶联免疫吸附测定试剂盒(Orion Diagnostica,Espoo)测量了1型前胶原氨基末端前肽(N-propeptide of type 1 collagen,P1NP)、1型胶原交联羧基末端肽(C-terminal crosslinking telopeptides of type 1 collagen, 1CTP)的血清水平。P1NP的测定内和测定间CV分别为5.5%~9.5%和3.2%~9.6%。1CTP的测定内和测定间CV分别为5.6%~9.0%和3.5%~9.4%。使用双能X射线吸收法测定腰椎(LS、L1-L4),股骨近端(股骨颈(FN)和全髋(TH))的BMD。测量由同一操作员进行,以提供稳定和可靠的结果,检测的CV为1.73%。根据不同的BMD水平对患者进行分组:正常BMD组,骨量减少组和OP组。
本研究方案经医院伦理委员会批准,所有参与者均签署书面知情同意书。
1.2 统计学处理
本研究使用SPSS 19.0来分析所有数据。连续变量的数据表示为均数±标准差,分类变量以数字表示。采用Kolmogorov-Smirnov检验来验证每个组作为整个队列的变量的正态分布以及组内的男性或女性人群。然后,使用ANOVA或Kruskal-Wallis检验,在按性别划分数据后,酌情比较各组间的定量变量。根据绝经状态(绝经后妇女和绝经前妇女)对女性受试者进行了分类,并比较了她们之间的所有变量。调整了年龄、性别和25OHD3,进行了序数逻辑回归分析,以评估考虑骨量减少和OP存在的独立危险因素。使用Pearson或Spearman的检验来验证双变量相关性分析。最后,使用多元线性回归分析的逐步模型来分别识别血清P1NP或1CTP的独立预测因子。所有模型都根据年龄、性别和BMI进行了调整。P<0.05被认为差异有统计学意义。
2 结果
表1显示了研究人群的一般特征以及临床和生化数据。除年龄外,三组在高度、体重、BMI、T2DM持续时间、血清肌酐、HbA1C和FPG方面具有可比性,即使在分别考虑不同性别。在我们的研究中共纳入104名男性和86名女性。
观察到整个队列中三组中血清硬化蛋白、dkk1、25OHD3,P1NP和1CTP水平的差异存在统计学意义(P<0.05),并且在调整性别后这些差异持续存在(见表1)。OP组的硬化蛋白、dkk1和1CTP水平显著高于正常BMD组;正常BMD组25OHD3和P1NP的水平显著高于骨量减少和OP组。除左侧FN的BMD外,其他部位的绝经前女性BMD明显高于绝经后女性(P<0.05)。绝经前和绝经后妇女均未显示骨硬化蛋白、dkk1、25OHD3、P1NP或1CTP水平的差异(P>0.05)。

表1 研究人群的基线特征 Table 1 Baseline characteristics of the study population
调整了年龄、性别和25OHD3,使用BMD作为因变量和骨硬化蛋白和dkk1作为自变量,对三组的情况进行序数逻辑回归分析,发现血清骨硬化蛋白水平与骨量减少和OP存在独立相关,见表2中。
表2对骨量减少和骨质疏松症独立相关因子的序数逻辑回归分析
Table2Ordinal logistic regression analysis (model) of factors independently associated with osteopenia and osteoporosis

项目Odds比95%置信区间P值骨硬化蛋白dkk1 25OHD 3 年龄1.0191.0360.8291.0431.005~1.0350.929~1.1580.551~0.7330.992~1.0910.0010.6850.0040.223
表3显示了骨硬化蛋白、dkk1、25OHD3、BMD和骨代谢标志物之间的相关性。骨密度与骨硬化蛋白和dkk1血清水平呈负相关,而各部位的BMD与25OHD3呈正相关。在所有队列中,年龄与硬化蛋白和dkk1水平呈正相关,与25OHD 3呈负相关。骨硬化蛋白和胰酶、BMI或FBG之间没有相关性;dkk1和肌酐或FBG之间也没有相关性。
表3血清硬化蛋白、dkk1、25OHD3水平与其他因子之间的双变量相关性分析
Table3Bivariate correlation analyses between serum sclerostin/dkk1/25OHD3 levels and other factors

项目骨硬化蛋白dkk1 25OHD 3r值P值r值P值r值P值BMD LS-0.2890.003-0.2610.010 0.375<0.001BMD左股骨颈-0.522<0.001-0.660<0.001 0.427<0.001BMD右股骨颈-0.456<0.001-0.587<0.001 0.401<0.001BMD左髋-0.451<0.001-0.525<0.001 0.465<0.001BMD右髋-0.483<0.001-0.546<0.001 0.463<0.001年龄0.364<0.001 0.485<0.001-0.382<0.001T2DM持续时间0.3130.0010.411<0.001 -0.0900.223HbA1c 0.2450.0140.2230.0240.1350.118FBG0.1650.0520.1310.2010.1180.785BMI -0.1540.152-0.2040.0450.1430.956肌酐-0.050.125-0.0430.654-0.1020.856
在分析骨转换标志物与其他生物因子之间的双变量相关性后,观察到P1NP与年龄、硬化蛋白和dkk1呈负相关,而与25OHD3、HbA1c和FPG呈正相关。同时观察到1CTP与年龄、dkk1和骨硬化蛋白呈正相关,与25OHD3呈负相关,见表4。
表4P1NP/1CTP与其他生化数据之间的双变量相关性分析
Table4Bivariate correlation analyses between P1NP/1CTP and the other biochemical data
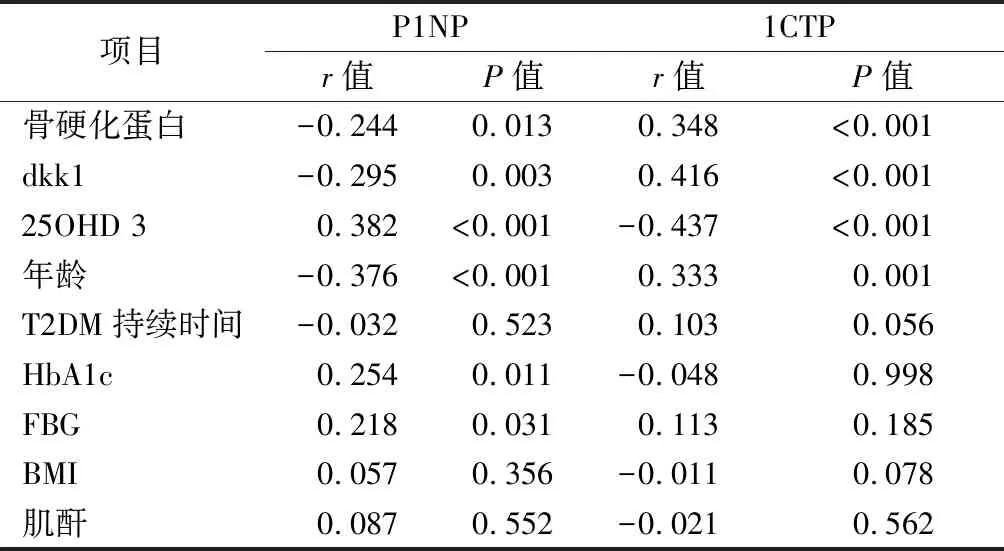
项目P1NP1CTPr值P值r值P值骨硬化蛋白-0.2440.0130.348<0.001dkk1 -0.2950.0030.416<0.00125OHD 3 0.382<0.001-0.437<0.001年龄-0.376<0.001 0.3330.001T2DM持续时间-0.0320.5230.1030.056HbA1c 0.2540.011-0.0480.998FBG 0.2180.0310.1130.185BMI 0.0570.356-0.0110.078肌酐0.0870.552-0.0210.562
3 讨论
我们的研究结果证实了血清骨硬化蛋白和dkk1在骨代谢中的作用,并提示血清硬化蛋白和dkk1抑制的Wnt信号通路参与了T2DM的骨重建。与之前的报道[4]一致,血清骨硬化蛋白和dkk1水平显着增加,同时在2型糖尿病OP的情况下BMD降低,即使男性和女性被单独考虑。在调整年龄、性别和25OHD3后,回归分析发现骨硬化蛋白是2型糖尿病OP中骨量丢失的危险因素;多元逐步回归分析证明了硬化蛋白在骨形成和dkk1参与骨吸收中的重要作用,这改善了与T2DM相关的骨量丢失的病理生理学知识,并为T2DM患者提供了更好的治疗方法。
许多研究表明,糖尿病通过不同的机制影响骨代谢。越来越多的证据表明患有T1DM或T2DM的患者易患骨质疏松性骨折[8]。T2DM患者的BMD水平通常正常或更高,因此,T2DM增加骨骼脆性的机制仍不清楚。我们的研究发现糖尿病OP患者的骨硬化蛋白和dkk1水平升高,这支持了Wnt受损导致T2DM患者骨脆性的假设。具有T2DM和低骨量的大鼠具有相当较高水平的血清骨硬化蛋白水平[9],这再次证实了在T2DM患者中存在骨量丢失时血清硬化蛋白水平的增加。一项临床试验显示,T2DM患者的血清硬化蛋白和dkk1水平高于健康人[4]。回归分析证实血清骨硬化蛋白水平与骨量减少或OP存在之间存在统计学上独立的关联。以前的研究报道,骨硬化蛋白和dkk1的水平在男性和女性中有所不同[10],但我们的结果未发现差异。我们研究中的大多数人都超出了中年。在调整性别后,我们分别比较了男性和女性三组中硬化蛋白和dkk1以及其他因子的水平,结果相似。虽然对骨硬化蛋白和dkk1与BMD之间相关性的观点存在争议,但我们的研究结果显示,血清骨硬化蛋白和dkk1水平与BMD的呈负相关。理论上,骨细胞是Wnt拮抗剂的主要来源之一,当它们处于不同的细胞状态(即细胞凋亡和自噬)时,可能会发出不同的信号[11]。当T2DM患者发生骨量丢失时,由于代偿机制,骨细胞数量首先增加,导致骨细胞分泌较高的硬化蛋白和dkk1。随着疾病的进展,骨损伤减少了骨细胞的数量,导致较低的硬化蛋白和dkk1表达水平。另一种可能的解释是研究人群中无法检测到的混杂因素,这可能会影响硬化蛋白和dkk1的循环水平。此外,由于用于测量的不同ELISA试剂盒,血清中锡水平也可能发生变化[12]。
由成纤维细胞和成骨细胞合成的1型胶原蛋白是体内最丰富的胶原蛋白类型,是矿化骨中发现的唯一的胶原蛋白类型,其占有机基质的90%以上。骨是主要的胶原器官,在整个生命过程中代谢高度活跃;因此,大多数合成的1型胶原蛋白来源于成骨细胞[13]。在骨形成期间,骨基质在矿化发生之前产生;因此,P1NP作为I型胶原的典型类型,是骨形成的早期标志之一,并且已被选择作为反映T2DM骨转换的标志物[14]。1CTP是1型胶原的MMP依赖性降解产物,血清1CTP水平已被用作破坏性骨病变的标志物。在我们的研究中,P1NP与硬化蛋白和dkk1的水平呈负相关。在多元回归分析中,硬化蛋白与P1NP的负相关仍然显著。同时研究还发现1CTP与dkk1和硬化蛋白的正相关,多元回归分析显示dkk1在骨吸收中发挥作用,我们证实dkk1影响了T2DM患者的骨吸收。
在我们的研究中,绝经后女性的BMD低于绝经前女性,支持性雌激素在维持骨骼完整性方面的重要性。然而,绝经前和绝经后妇女的骨硬化蛋白、dkk1、25OHD3、P1NP或1CTP水平没有差异。可能是小样本减弱了雌激素对骨转换标志物的影响。年龄也与硬化蛋白和dkk1呈正相关,此前已有报道[15]。此外,我们发现硬化蛋白水平与dkk1和T2DM持续时间呈正相关。一些假设推测长期高血糖对骨细胞和成骨细胞有不利影响,成骨细胞直接葡萄糖毒性,以及维生素D减少DM患者发生的变化。我们还发现25OHD 3和骨硬化蛋白和dkk1之间存在负相关,发现血清25OHD 3水平与任何区域BMD和P1NP水平呈正相关,但与1CTP呈负相关,提示25OHD 3水平影响糖尿病骨代谢。
本研究也有其不足之处,首先在我们的研究中,观察了不同年龄和性别的T2DM患者血清硬化蛋白水平的变化,然而,抗糖尿病药物对血清硬化蛋白水平的影响需要进一步探索。其次,骨折风险没有与BMD一起评估。第三,样本量很小,必须进行额外的大样本实验或临床研究,这对于更好地了解T2DM患者的OP原因以及检查其治疗意义的潜力尤为重要。这可以提供使用针对硬化蛋白或dkk1的单克隆抗体来预防T2DM患者的OP的基础。
总之,硬化蛋白和dkk1在T2DM患者的骨脆性中起重要作用。首先,随着骨量减少,血清中硬化蛋白和dkk1的水平显着增加,表明受损的Wnt可能是T2DM患者骨量丢失的原因。其次,sclerostin/dkk1与BMD在腰椎、FN和TH之间的负相关性表明,检测血清硬化蛋白/dkk1水平可预测T2DM患者的骨量减少。第三,硬化蛋白水平影响骨形成,dkk1水平参与骨吸收。
