绝经后妇女PKP术后再发骨折的危险因素分析
2019-08-06吴钒吴华珍李志钢侯莹洪泽亚吴恒
吴钒 吴华珍 李志钢 侯莹 洪泽亚 吴恒
文献资料显示北京地区及成都地区50岁以上绝经后妇女椎体骨折的患病率分别为15.00%和15.75%[1];绝经后妇女由于激素分泌水平失调常,容易导致骨质疏松性椎体骨折及腰背部疼痛,严重影响生活质量[2]。经皮椎体成形术(PVP)与经皮椎体后凸成形术(PKP)这两种手术方式治疗骨质疏松性椎体骨折已经得到广大临床医师和广大患者的高度认可[3-4]。由于PKP术后骨水泥的弹性模量和骨的弹性模量并不相等,以及其骨水泥置入后的局部反应等原因,PKP术后再骨折的发生率较高,严重影响患者的手术疗效及生活质量[5-6]。目前文献报道对于绝经后妇女椎体骨折PKP术后再发骨折的风险因素仍无明确的定论;本研究旨在探讨绝经后妇女椎体骨折PKP术后再发骨折的风险因素,为预防术后再发骨折提供理论支持。
1 对象与方法
1.1 研究对象
回顾性分析我院2014年1月—2017年1月绝经后妇女椎体骨折行PKP手术治疗的患者共179例,随访时间为12~36个月,平均随访时间为(15.7±3.4)个月;根据随访结果是否再次发生椎体骨折分为骨折组(A组)与对照组(B组)。共有24例患者再次发生骨折,155例未再次发生骨折,PKP术后再骨折的概率为13.41%。其中A组年龄61~86岁,平均为(71.3±10.7)岁;B组年龄56~82岁,平均为(65.8±10.2)岁。
1.2 纳入和排除标准
1.2.1 纳入标准 (1)绝经后妇女、达到骨质疏松性椎体骨折诊断标准[7];(2)具有手术适应证,术前无明显手术禁忌证;(3)MRI检查显示新鲜骨折,并且CT检查提示椎体后壁无明显破裂征象;(4)所有病例均为首次采用PKP术治疗;(5)所有患者均知情同意并自愿参与本次研究。
1.2.2 排除标准 (1)胸腰椎爆裂骨折、骨肿瘤、脊柱转移性肿瘤、椎体及椎旁存在感染;(2)因各种因素患者不配合及随访资料不全者。
1.3 手术方法
1.3.1 术前准备 患者取俯卧位,腹部垫一特制软垫,使胸腰段椎体处于背伸状态,在透视机透视下明确骨折椎体部位,并进行标记,常规碘伏液皮肤消毒、铺手术巾[8]。
1.3.2 麻醉方法 用1%利多卡因注射液局部逐层麻醉至椎弓骨膜。
1.3.3 手术操作方式 所有患者均常规行椎体后凸成形术(PKP术)。
1.3.4 术后注意事项 手术完毕后,平卧位休息24小时,术后给予钙剂、维生素D以及骨化三醇胶囊等常规抗骨质疏松治疗。
1.4 评价指标与安全性评定方法
1.4.1 记录所有随访患者的年龄、身体质量指数、骨密度(BMD);骨密度(BMD)值采用双能X线骨密度仪检查,测定L1、L2、L3、L4的骨密度值,单位:g/cm2,取其平均值,并根据世界卫生组织骨质疏松症的诊断标准——骨量减少:-1个标准差(standard deviation,SD)<T值<0SD;骨质疏松:-2.5SD<T值<-1SD;重度骨质疏松:T值≤-2.5SD。
1.4.2 记录所有患者的手术方式 单侧穿刺注射或双侧穿刺注射;手术部位:胸腰椎交界区(T11~L2定义为胸腰椎交界区[9])、非交界区。
1.4.3 手术相关指标 单节骨水泥注入量、术前的后凸角度、手术前后椎体的高度变化值和后凸角变化值。
1.4.4 安全性评定 脊柱正侧位片及CT片评估骨水泥是否发生渗漏。
1.5 统计学方法
采用SPSS 24.0软件进行数据统计,计量资料以(均数±标准差)表示,正态分布资料两组计量资料比较采用t检验。构成比采用χ2检测,非正态分布资料采用非参数检验,P<0.05认为差异具有统计学意义。采用多因素Logistic逐步单变量回归分析法筛的相关因素,P<0.05考虑差异具有统计学意义。
2 结果
2.1 患者一般资料的单因素分析
A组和B组患者中,A组患者的年龄高于B组,差异具有统计学意义(t=1.768,P=0.005<0.05);两组患者的身体质量指数比较,差异无统计学意义(t=1.412,P=0.159>0.05);A组患者的骨密度T值低于B组,差异具有统计学意义(t=6.572,P<0.001),见表1。

表1 骨折组、对照组患者的一般资料比较
2.2 再次骨折患者手术相关指标的单因素分析
两组患者采用双侧/单侧穿刺注射的手术方式比较,差异无统计学意义(P>0.05);两组患者术前的后凸角度比较差异无统计学意义(t=0.275,P>0.05);两组患者的骨水泥渗漏比较差异无统计学意义(P>0.05);A组患者手术位于胸腰椎交界区的比例明显高于B组,差异具有统计学意义(P<0.05);其中A组患者的单节骨水泥量显著高于B组,差异具有统计学意义(t=3.512,P<0.001),见表2;A组患者的手术前后的高度变化和后凸角变化大于B组,差异具有统计学意义(P<0.05)。
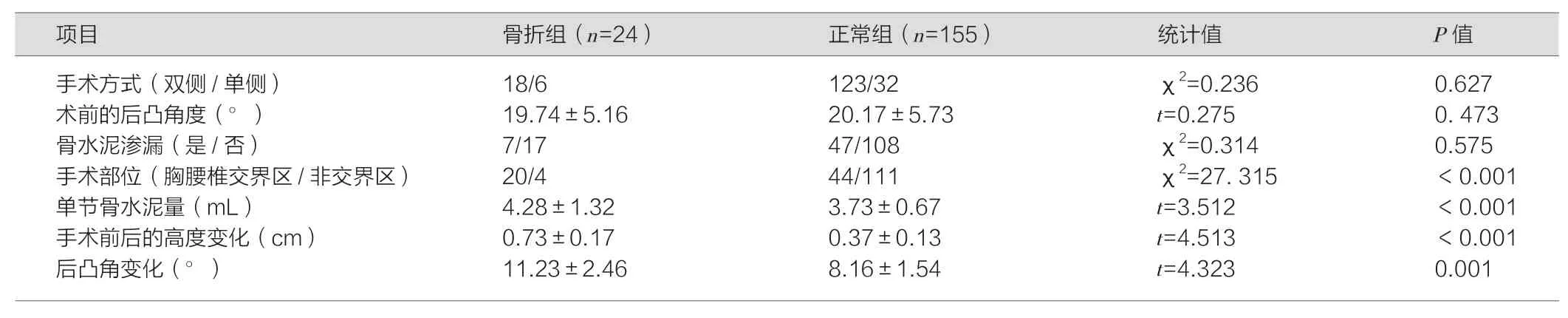
表2 骨折组和正常组患者的手术相关指标比较

表3 PKP术后再发骨折的多因素Logistic回归分析
2.3 再次骨折患者相关指标的多因素Logistic回归分析
PKP术后再发骨折的多因素Logistic回归分析,其中年龄(OR:2.615,95%CI:1.076~6.324)、骨密度(OR:2.378,95%CI:1.725~3.564)、单节骨水泥量(OR:1.617,95%CI:0.764~3.627)、手术前后的高度变化(OR:2.202,95%CI:1.634~3.087)、后凸角变化(OR:2.568,95%CI:1.806~3.235)和骨折位于胸腰椎交界区(OR:2.746,95%CI:1.834~3.326)均为PKP术后再发骨折的独立风险因素,见表3。
3 讨论
绝经后妇女由于激素分泌水平的失调,导致骨质疏松、骨质量严重的下降 ,进而发生骨质疏松性椎体压缩骨折。文献研究[10]指出,PKP术后不少患者容易再次出现邻近椎体的骨折;术后3年内的发生再骨折的比例高达15%。但目前文献报道对于绝经后妇女PKP术后再骨折的具体机制仍未完全明确,因此明确绝经后妇女PKP术后再发骨折的相关危险因素对预防绝经后妇女PKP术后再发骨折具有非常重要的意义。
本研究回顾性分析我院179例行PKP术的绝经后妇女患者,随访12~36个月的结果显示有24例再次发生椎体骨折,其PKP术后再发骨折的概率为13.41%,与文献报道研究结果[11-12]相类似。分析其一般资料如年龄、身体质量指数和骨密度对再发骨折的影响,其中年龄与骨密度在两组之间比较,差异具有统计学意义(P<0.05);进一步多因素分析结果显示年龄与骨密度均为PKP术后再发骨折的独立风险因素。其主要原因可能为随着年龄的增加患者的骨密度与骨的强度逐渐下降;同时骨折后愈合速度慢,导致患者更容易卧床休息及减少运动量,因此更容易加快骨量的丢失;由此带来一种恶性循环,进而再次发生骨折事件。
本研究发现,再次骨折患者的初次骨折椎体大部分位于胸腰椎交界区(T11~L2),高于对照组,这可能与胸腰椎交界区的解剖形态及生物力学特点有关:胸腰椎交界区应力集中于这一区域;且该区域活动度较大,较其他部位椎体更易发生骨折;已骨折的椎体因形态改变引起受力负荷向邻近椎体集中、以及椎体强度的改变,导致邻近椎体容易再次骨折。这提示我们,在治疗胸腰椎交界区的椎体骨折患者时,需要通过增加外固定支具佩戴时间、减少弯腰负重运动等方法去预防再次骨折的发生。
本研究显示单节骨水泥量同样是影响椎体再发骨折的风险因素,骨折组患者的骨水泥注入量高于对照组;这可能与大量注射骨水泥导致骨水泥在椎体内非均衡分布,从而导致椎体的力学失衡及椎体强度失衡,进而发生再次骨折。同时骨折组患者手术前后的高度变化、后凸角变化均大于对照组;这可能与椎体高度、角度变化过大影响椎体的应力负荷,增加了再发骨折的风险。所以,在追求骨折复位的同时,手术医师不应该过度强求椎体高度的完美恢复以及骨水泥的大量充填。
综合上述,年龄、骨密度、单节骨水泥量、手术前后的高度和后凸角变化、骨折位于胸腰椎交界区是绝经后妇女PKP术后再发骨折的危险因素;临床医师由其是手术医师应关注以上风险因素,积极预防从而减少绝经后妇女椎体骨折后的再发骨折概率,为老年人的术后生活质量提高做出努力。
