糖尿病合并下肢肺炎克雷伯菌气性坏疽1例
2019-08-03ZHOUJunTAOZhenLIHao
周 俊(ZHOU Jun),陶 珍(TAO Zhen),李 浩(LI Hao)
(中山大学附属第八医院重症医学科,广东 深圳 518000)
气性坏疽是指由产气细菌引起且进展迅速的软组织感染,在早期报道中其病原体通常被特指为产气荚膜梭菌。然而随着大量文献报道,非产气荚膜梭菌导致的产气感染逐渐得到重视。本例患者为糖尿病合并下肢肺炎克雷伯菌气性坏疽,在肺炎克雷伯菌感染病例中相对少见。本文结合文献分析,以期提高对糖尿病合并非梭状菌气性坏疽的认识。
1 病例
1.1 病史 患者,女性,63岁,因“右下肢疼痛1周,气促、神志模糊1 d”于2018年2月2日急诊收入中山大学附属第八医院重症医学科。患者1周前右膝关节扭伤后出现右下肢肿胀、疼痛,在外院诊断为“骨折”,具体诊治经过不详,1天前出现气促、意识差。既往有糖尿病病史7年,具体诊治经过不详,血糖未规律监测、控制,平时血糖水平不详。既往无手术外伤史,无输血史,无药物过敏史。入院体格检查:血压114/55 mmHg,心率103次/分,呼吸26次/分,末梢血氧饱和度96%,体温不升,身高体重指数42.5 kg/m2,神志模糊,双肺呼吸音粗,未闻及干湿性啰音,心律齐,无杂音,腹平软,无压痛、反跳痛,右小腿、右足肿胀,颜色青紫,无明显皮损、脓肿、水泡,皮温较对侧高。辅助检查:血常规白细胞14.7×109/L,中性粒细胞百分比92.7%,血红蛋白132 g/L,血小板160×109/L;C反应蛋白240 mg/L;血电解质钾3.2 mmol/L,钠125 mmol/L;葡萄糖45 mmol/L,血肌酐、尿素氮均正常;动脉血气pH 7.14, 二氧化碳分压28 mmHg,氧分压76 mmHg,碱剩余-19.5 mmol/L,碳酸氢根离子 9.5 mmol/L,乳酸 2.7 mmol/L,氧合指数 169 mmHg;尿酮体阴性;肝功能白蛋白 22 g/L,转氨酶及胆红素基本正常;心电图显示窦性心动过速;胸片示右下肺少量渗出,提示肺部感染可能。入院诊断:(1)脓毒症休克;(2)右下肢软组织感染;(3) 右下肺炎;(4) 2型糖尿病。
1.2 治疗经过 头孢哌酮/舒巴坦抗感染,液体复苏,静脉泵入胰岛素降血糖等。数小时后血糖降至16 mmol/L,复查血气分析:pH 7.34,二氧化碳分压 38 mmHg,氧分压56 mmHg,碱剩余-3.5 mmol/L,碳酸氢根离子 21.5 mmol/L,乳酸 6.7 mmol/L,氧合指数 93 mmHg。神志逐渐转为昏迷,血压下降,去甲肾上腺素1.8~2 μg/(kg·min)维持有创血压(90~105/50~60)mmHg,末梢血氧饱和度 80%~85%,尿量0~20 mL/h,右下肢肿胀加重,可触及皮下捻发感,右踝可见一大小约3 cm×2 cm张力性水泡。予气管插管接呼吸机辅助通气、床旁血液净化治疗。急查床边X线:右大腿至右踝软组织积气,右股骨、胫腓骨、右踝未见明显骨折(见图1)。骨科及感染科急会诊考虑气性坏疽,立即转负压病房隔离,调整抗菌药物为亚胺培南/西司他丁钠(0.5 g,q6h)+万古霉素(500 mg,q12h)+甲硝唑(0.5 g,q8h),并在入院10 h左右送手术室行右小腿切开减压术,术中见组织间隙大量气体及脓血,比目鱼肌部分坏死,清除坏死组织并留置VSD引流后返病房。术后血压较前平稳,去甲肾上腺素减量至0.2 μg/(kg·min),尿量逐渐增多。脓血进行细菌涂片见满视野革兰阴性杆菌,静脉血、脓血、坏死组织培养(需氧瓶及厌氧瓶)均提示肺炎克雷伯菌生长。2月5日复查X线:右下肢皮下气肿范围无扩大,当晚送手术室行右小腿截断术,二次手术后生命体征逐渐平稳,尿量逐渐增加,停用去甲肾上腺素。复查血常规:白细胞 8.3×109/L,中性粒细胞百分比 72.7%,血红蛋白 125 g/L,血小板 176×109/L;C反应蛋白 13 mg/L;血生化:葡萄糖9.2 mmol/L,肌酐、尿素氮正常;血气分析:pH 7.39,二氧化碳分压 38 mmHg,氧分压 84 mmHg,碱剩余-1.5 mmol/L,碳酸氢根离子24.5 mmol/L,乳酸 1.7 mmol/L,氧合指数 210 mmHg;肝功能:白蛋白 32 g/L,转氨酶及胆红素基本正常。2月12日拔除气管插管,2月15日停血液净化,2月21日转骨科继续治疗,因小腿截肢创面愈合不佳,1个月后行经右大腿中段截肢术,复查X线未见右下肢皮下气肿,术后约1个月康复出院。
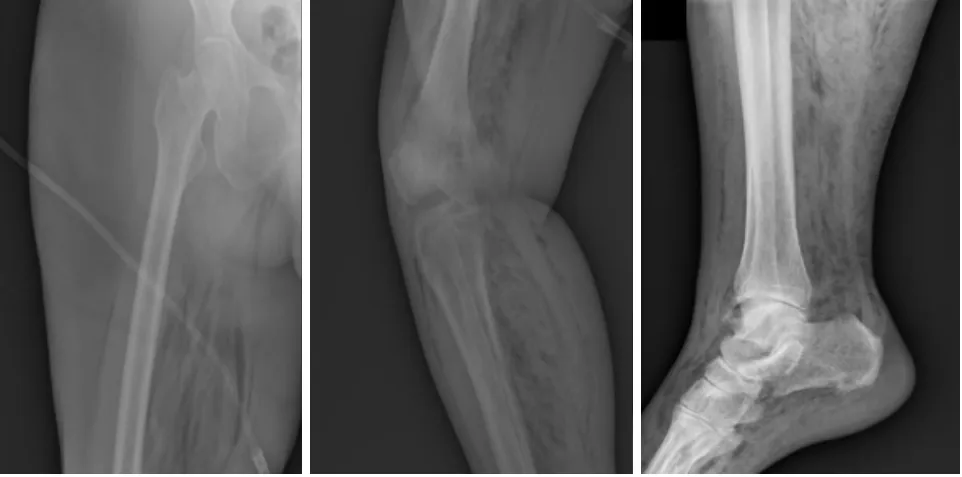
图1 右大腿至右踝X线检查结果
2 讨论
美国传染病学会实践指南将皮肤和软组织感染气性坏疽定义为快速进展的梭状芽孢杆菌引起的感染[1]。在早期报道中,梭状芽胞杆菌是气性坏疽的主要致病微生物,但自1893年起,如大肠埃希菌、变形杆菌属、克雷伯菌属、肠球菌属、链球菌属等非梭状菌引起的产气感染陆续被报道[2-5]。Altemeier等[6]对梭状芽胞杆菌引起的气性坏疽和非梭状芽胞杆菌引起的产气软组织感染进行了鉴别,但绝大部分医生仍用气性坏疽来诊断产气的软组织感染[7]。
国内非梭状菌气性坏疽的文献报道相对较少[8-11],可能是国内医生对非梭状芽孢杆菌气性坏疽的认识不足,很多根据临床表现和影像结果被诊断为气性坏疽的病例均未检测到梭状芽胞杆菌。2014年Brucato等[12]在大西洋健康系统回顾分析了诊断为下肢气性坏疽的25例患者资料,发现25例患者的伤口培养出31种不同的细菌,无一为梭状芽胞杆菌。
已报道的气性坏疽病例中,大部分患者合并糖尿病、恶性肿瘤、肝硬化等免疫力低下的基础疾病,其中糖尿病患者是重要的易感人群,感染风险明显升高,但此部分患者对非梭状菌产气感染的易感性易被忽视。糖尿病合并血管神经病变可以明显降低患者的抵抗力,毒性较弱的病原体可通过微小的局部病变迅速入侵肢体[13]。尽管梭菌、拟杆菌和厌氧或需氧链球菌等均可产生气体,但产气感染最常见的致病菌是需氧大肠菌群[14],组织中葡萄糖的升高可增加大肠埃希菌等微生物的产气量,细菌的快速繁殖会产成大量的气体,并引起明显的临床症状[13]。Takazawa等[15]对24例非梭状菌气性坏疽患者资料进行分析,发现其中20例合并糖尿病,22例为混合感染。Bessman等[16]对278例糖尿病患者的入院情况进行分析,发现49例患者合并气性坏疽,共培养细菌83种,其中链球菌属7株,变形杆菌属21株,大肠埃希菌11株,肠球菌属17株,葡萄球菌属8株,克雷伯菌属10株,仅有1株梭状芽胞杆菌,可能糖尿病患者气性坏疽的病原体中非梭状菌较梭状菌更常见,此部分患者合并气性坏疽时,在获得病原学结果前,抗感染治疗应考虑覆盖包括肠杆菌、链球菌等在内的非梭状菌,以免延误抢救时机。
克雷伯菌属是一类广泛存在于自然界中的条件致病菌,属肠杆菌科,兼性厌氧,革兰染色阴性,能发酵葡萄糖、乳糖、麦芽糖,产酸产气。1例肺炎克雷伯菌导致非外伤性暴发性气性坏疽伴左侧髂外、髂总静脉、下腔静脉小气泡的46岁男性患者在入院当天死亡[17]; 1例自发右下肢克雷伯菌气性坏疽的45岁男性患者在入院第8天死亡[18]。
与梭状菌气性坏疽相比,非梭状菌气性坏疽进展缓慢,糖尿病神经病变和可能出现的毒血症能减轻急性肢体感染时的疼痛以及对其他症状的感受,患者自觉症状可能不严重,容易导致就诊延迟。早期诊断是治疗成功的基础,以下特点可能有助于诊断:(1)疼痛;(2)局部皮肤呈暗褐色、古铜色或彩色,患肢进行性肿胀,有或无皮下捻发感,进一步发展可能出现充满暗红色或紫色液体的囊泡,肢端皮温低;(3)革兰染色价值较大;(4)X线或CT见到肌肉组织大量气体。
早期和彻底手术是最有效的治疗手段,诊断明确后应尽快手术,如筋膜切开减压引流,切除感染坏死的肌肉组织等,必要时应考虑截肢,充分的抗菌药物治疗是手术最重要的辅助手段,氧疗、镇痛、营养、输血、维持内环境稳定等支持疗法对抢救成功也至关重要[7]。
