疼痛管理对膝关节单髁置换术后疼痛程度及早期功能恢复的影响*
2019-07-23安帅兰飞李征冯明利曹光磊沈惠良刘利民鲁世保黄江
安帅兰飞李征冯明利曹光磊**沈惠良刘利民鲁世保黄江
(首都医科大学宣武医院1.骨科,2.麻醉科,北京100053)
单髁关节置换术(unicompartmental knee arthroplasty,UKA)是治疗前内侧膝骨关节炎(anterior medial osteoarthritis,AMOA)的重要治疗方法[1]。与全膝关节置换术(total knee arthroplasty,TKA)相比,UKA具有创伤小、死亡率低、并发症少等优点[2]。同时,由于UKA术中未干预前后交叉韧带、外侧间室和髌股关节,术后的运动学指标也比TKA更加接近于正常侧膝关节,可以达到更接近正常关节的接触力和压强[3,4]。此外,UKA术后疼痛程度、恢复时间和关节活动度(range of motion,ROM)等方面往往也优于TKA[5-7]。Gondusky等[8]报道通过执行严格合理的围手术期临床路径,在保证医疗安全、充分护理和患者满意的前提下,UKA有可能成为日间手术(day of surgery,DOS)。但目前国内的UKA治疗的临床路径还无法达到DOS[9]。
近年来,随着加速康复外科(enhanced recovery after surgery,ERAS)理念的推广,骨科医师对于患者围手术期的管理越来越重视。通过减少手术应激,降低疼痛与并发症的发生率,加快功能康复,达到提高患者满意度和减少住院费用的目的[10]。其中,无痛是患者早期康复训练的基础。因此,为了完善UKA的围手术期管理,促进患者术后康复,本研究比较了采用不同镇痛方法(无神经阻滞、股神经阻滞和收肌管阻滞)对于术后疼痛和早期下肢功能恢复的影响。
1 资料与方法
1.1 一般资料
纳入标准:根据美国麻醉医师协会(American society of anesthesiologists,ASA)分级为1~2级;患者年龄≥50岁,体重<90 kg;临床症状仅为膝关节内侧疼痛,X线检查显示膝关节内侧间室骨关节炎为主,外侧间室和髌股关节无病变或轻微病变;术前应力位片及查体显示膝关节稳定性良好,无前后交叉韧带损伤;膝内翻<15°,屈曲挛缩<10°;采用单髁关节置换术治疗。排除标准:患者术中转为全膝关节置换术;伴有感染性关节炎或类风湿性关节炎等;伴有严重慢性疾病,影响术后常规康复训练;肝肾功能不全;消化性溃疡;凝血功能障碍等。
本研究经医院伦理委员会批准,临床病例为2016年1月至2017年12月期间诊断为内侧间室膝骨关节炎需行UKA治疗的患者,共60例。所有病例均获得患者及家属知情同意并签署知情同意书后入组。其中男11例,女49例,年龄53~82岁,平均(66.5±8.0)岁。身高145~175 cm,平均(160.0±6.2)cm;体重48~85 kg,平均(69.0±9.3)kg。根据患者术后有无神经阻滞分为3组:无神经阻滞组、股神经阻滞组和收肌管阻滞组,每组20例。
1.2 手术方法及术后处理
手术由同一组医师完成,均采用膝前内侧髌旁斜行小切口手术入路。常规腰硬联合麻醉下取仰卧位,患肢外展30°,屈曲45°置于腿架上,使用电动充气式止血带。术中探查前后交叉韧带、外侧间室和髌股关节面,如果存在严重病变,则中转TKA。探查内侧间室,精确测量后行胫骨和股骨端截骨和研磨,置入活动平台单髁假体系统(Oxford Partial Knee,ZIMMER BIOMET,USA),骨水泥固定(图1)。术后患膝留置引流管,24 h内拔除。术后第1天开始每日口服利伐沙班10 mg,连用14 d。患者腰硬联合麻醉过后即早期开始主动抬腿和主动屈膝活动,并记录活动时间。术后第1天下床部分负重活动,术后2周可完全自主负重行走。
1.3 围手术期镇痛处理
所有患者入院后每日口服塞来昔布200 mg进行超前镇痛。术中常规采用腰硬联合麻醉。手术中假体植入关节腔之前,于关节囊内局部浸润。本研究所用“鸡尾酒”镇痛混合剂包括:盐酸罗哌卡因注射液150 mg,1∶10000肾上腺素0.5 ml,帕瑞昔布40 mg,氨甲环酸0.4 g,羟考酮10 mg。进入麻醉恢复室后,三组患者分别不给予神经阻滞,或者给予股神经阻滞、收肌管阻滞其中一种,术后24~48 h拔除。术后2 d静脉给予帕瑞昔布40 mg。在术后镇痛不足时由病房医师酌情给予口服曲马多100 mg。
无神经阻滞组常规给予关节囊局部浸润麻醉和术后镇痛治疗。股神经阻滞组采用彩超联合神经刺激器双重引导下手术侧股神经常规穿刺置管。采用一次性连续神经丛阻滞套件,超声直视下穿刺,刺激电流为0.3 mA,频率为2 Hz刺激,诱发股四头肌收缩和髌骨跳动,证明达到满意位置。通过导管,留置管长度为10 cm,建立皮下隧道固定导管,连接电子镇痛泵。收肌管阻滞组,方法与股神经阻滞相同,将留置管置于收肌管内,固定后连接电子镇痛泵(图2)。
1.4 评价指标
围手术期由一组未参与手术且经过系统培训的医师负责评价和收集数据。观察指标:①VAS评分:对患者术前、术后12 h、24 h、48 h的活动后疼痛(屈膝60°,3次)进行评估;②术前健康教育,术后早期开始功能锻炼,记录患者首次直腿抬高时间、主动屈膝时间和下地活动时间;③术后关节活动度:记录患者术后第3天和第14天的关节活动度(ROM);④功能评分:记录患者术后14天的特种外科医院膝关节评分(Hospital for Special Surgery Knee Score,HSS)。
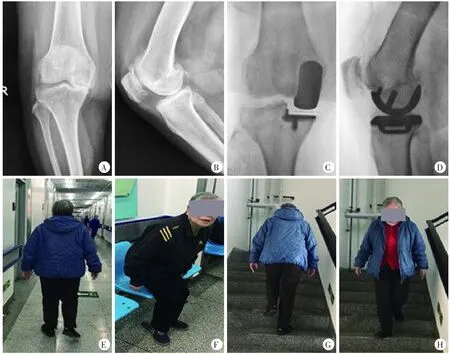
图1患者,女,75岁,右膝关节内侧疼痛10年入院,行右侧膝关节内侧活动平台单髁关节置换术

图2彩超联合神经刺激器双重引导下神经阻滞
1.5 统计学方法
数据采用MS Excel和SPSS 19.0软件进行收集和处理,计量资料采用均数±标准差表示,并进行ANOVA单因素方差分析;记数资料采用Chi-Square检验,P<0.05为差异具有统计学意义。
2 结果
三组患者性别、年龄、身高、体重和手术时间等一般情况比较,差异均无统计学意义(P>0.05,表1)。三组患者术前和术后12 h的VAS评分比较,差异也无统计学意义(P=0.544,P=0.646),而股神经阻滞组和收肌管阻滞组术后24 h、48 h的VAS评分显著低于无神经组滞组(P=0.014,P=0.001),见表2。术后首次直腿抬高时间,三组比较无统计学差异(P=0.100),但是股神经阻滞组晚于其他两组。术后主动屈膝时间和首次下地活动时间,三组比较差异具有统计学意义(P<0.001),其中收肌管阻滞组时间最短。术后第3天的膝关节活动度比较,三组之间差异具有统计学意义,收肌管阻滞组优于其他两组(P<0.05,表3)。术后2周的膝关节活动度和HSS评分,三组间比较均无统计学差异(P=0.164,P=0.232,表3)。术后48 h内,三组均未出现因术后疼痛追加使用曲马多。股神经阻滞组1例、收肌管阻滞组2例出现渗液,无局部穿刺点感染和意外跌倒等并发症。
表1 三组患者的一般情况比较(n=20,±s)

表1 三组患者的一般情况比较(n=20,±s)
?
表2 三组患者围手术期VAS评分情况比较(n=20,±s)
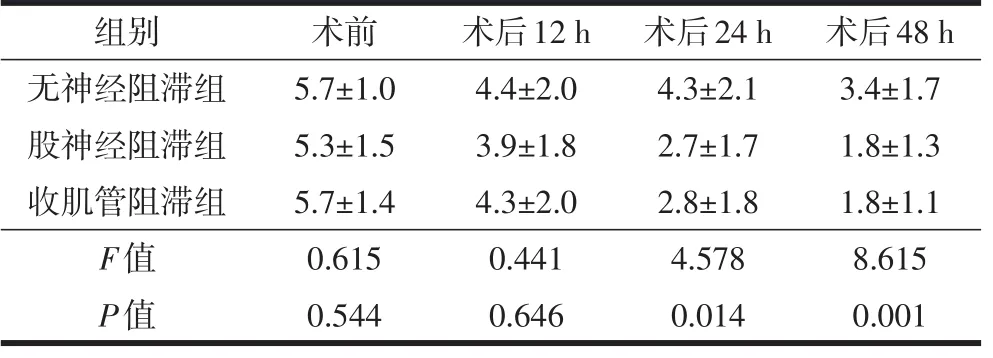
表2 三组患者围手术期VAS评分情况比较(n=20,±s)
?
表3三组患者术后活动时间、关节活动度和功能评分比较(n=20,±s)

表3三组患者术后活动时间、关节活动度和功能评分比较(n=20,±s)
?
3 讨论
单髁关节置换术起步于20世纪60年代末,是针对膝关节内侧间室的磨损进行的治疗[11]。尽管与TKA相比,UKA具有切口小、截骨量和失血量少、手术时间短、术后并发症少等特点[10,12],但术后疼痛仍然是困扰患者术后早期康复的重要问题[13]。Er等[14]研究认为,UKA术后的疼痛除了影响术后的功能锻炼效果,还会影响患者睡眠和精神状态,降低患者术后满意度。
目前多模式镇痛是膝关节术后急性疼痛治疗的理想方法[15],常用的镇痛方法包括:口服镇痛药、静脉滴注镇痛药、连续硬膜外腔持续泵注给药、连续静脉泵给药、连续股神经阻滞、收肌管阻滞和关节囊局部浸润等[16,17]。其中,连续股神经阻滞和收肌管阻滞,相对于硬膜外持续泵注给药来说,减少了术后早期抗凝相关的椎管内血肿风险,无明显恶心呕吐或镇痛不足的不良反应,更加安全有效。但不可忽视的是,股神经阻滞和收肌管阻滞,会增加围手术期治疗的费用,由于穿刺较深和长时间留置管的原因,局部可能出现渗血渗液、感染以及肌肉损伤等并发症[18]。针对这些潜在的问题,在下一步工作中考虑可以给予术后单次神经阻滞,在达到有效镇痛的同时,减少患者经济负担和可能出现的渗液、感染等并发症[19]。
本研究旨在比较不同镇痛方法对于术后疼痛和早期下肢功能恢复的影响。通过比较发现,股神经阻滞组和收肌管阻滞组相对于无神经阻滞来说,术后24 h、48 h活动时的疼痛评分更低,均为轻度疼痛,具有更加有效的镇痛效果,给患者更好的就医体验。但两组间比较差异无统计学意义,说明股神经阻滞和收肌管阻滞两种方法均可以达到术后满意的镇痛效果,有利于患者早期进行直腿抬高、床旁主动屈伸训练、持续被动活动等康复锻炼。该结果与既往研究结果一致,Kim等[18]对46例收肌管阻滞和47例股神经阻滞的TKA患者进行了RCT研究,结果显示在疼痛评分和药物使用剂量方面两组没有差别。
从术后早期下肢活动来看,股神经阻滞组的术后直腿抬高时间和主动屈膝时间稍晚于其余两组,考虑与股神经阻滞对于术后股四头肌肌力的影响有关。Pelt等[20]报道了707例TKA术后患者中有19例(2.7%)由于股神经阻滞引起围手术期摔倒,增加了住院跌倒的风险。本研究中,针对患者术后跌倒,对患者、家属及所有医护人员均进行了反复宣教,并未发生意外跌倒。无神经阻滞组术后首次下地时间晚于其余两组,可能与术后轻微活动后的疼痛影响患者进一步下地活动的意愿有关;而股神经阻滞组术后首次下地时间晚于收肌管阻滞组,考虑到术后下地时多采用助行器辅助下地活动,下地时间可能受患肢股四头肌肌力变化影响较小;而反复宣教可能是延迟患者下地时间的干扰因素之一。另外,收肌管阻滞组的术后第3天ROM在三组比较中范围最大,可能是有效的镇痛和良好的肌力综合作用的结果。收肌管阻滞主要阻滞的是股神经后支的皮神经—隐神经。Jaeger等[21]对16名志愿者进行了隐神经阻滞,发现股四头肌肌力下降8%,保留了较好的行走功能,不会造成阻滞后股四头肌肌力的明显下降。Kim等研究发现在术后6~8 h,收肌管阻滞组相对于股神经阻滞在麻药和镇痛药物近似的情况下,展现出更好的股四头肌肌力[18]。
在早期临床功能方面,术后2周的膝关节功能HHS评分,三组之间差异无统计学意义。UKA较TKA来说,具有微创和快速康复的特点,术后患者2周通过功能锻炼,可以在无助行器情况下开始少量自主活动,甚至上下楼等活动。通过围手术期的疼痛管理,是为了患者能够更好地渡过术后早期疼痛较重的阶段,能够早期下地,早日出院,缩短住院的周期和花费,获得更好的早期功能恢复。最终的目标是希望结合有效的快速康复措施(疼痛、睡眠、饮食、麻醉等众多方面),能够将单髁关节置换术开展为日间手术。
虽然本研究存在样本量偏小的问题,但本研究关注的问题相对比较简单,涉及的统计方法属于单一因素的对比,需要的样本量数量较小。但总体和各组病例数量较少,观察时间窗较短,尽管对患者围手术期的疼痛程度和早期功能锻炼的比较上有一定说服力,仍需要在进一步的研究中,扩大样本量,并延长观察时间,从而更准确的评估围手术期镇痛对于UKA患者术后临床功能的影响。
综上所述,股神经阻滞和收肌管阻滞在单髁置换术后早期可以有效缓解患者疼痛。通过多模式的膝关节单髁置换围手术期疼痛管理,能够切实减轻术后疼痛,有利于患者早期开展膝关节功能锻炼。
