无创通气下纤维支气管镜检查在危重患者中的应用探讨
2019-07-16张硕郭伟安向平超孙佳
张硕 郭伟安 向平超 孙佳
北京大学首钢医院呼吸与危重症医学科100144
纤维支气管镜检查是重症监护呼吸系统疾病患者诊断、评估、治疗的一项重要且常用的操作,被普遍认为是一种综合性诊断和治疗的工具。因为对于重症感染患者,及早明确病原学,及时给予针对性治疗,能够显著地改善预后。纤维支气管镜结合肺泡灌洗、保护性毛刷是确定肺炎病原学诊断的重要方法,其在呼吸危重症患者中应用广泛,甚至是重症呼吸系统疾病诊断和治疗的重要手段[1]。另外对于部分合并肺部占位性病变的重症患者,亦需经支气管镜下病变活检进一步明确诊断。
众所周知,患者在接受简单的气管镜检查过程中PaO2可下降10~20 mm Hg(1 mm Hg=0.133 k Pa),而低氧血症的患者有发展成为呼吸衰竭或严重心律失常的高风险[2]。
严重低氧血症,但没有气管插管有创通气的患者,是气管镜检查的禁忌证。ATS建议,对于自主呼吸,伴有高碳酸血症和低氧血症的患者,在给予充分氧供的情况下,氧分压不能达到75 mm Hg,或者氧饱和度不能达到90%,不建议行气管镜检查[3]。一般在这种情况下,可以选择经验性治疗,或者如果完全有必要行气管镜检查,可以选择气管插管有创通气下操作。对于没有进行有创通气的危重患者或者低氧血症患者进行气管镜检查,需要更加安全的呼吸支持技术。众所周知,无创通气是各种原因呼吸衰竭治疗的基石[4]。本研究对危重症患者无创通气下气管镜检查或治疗的可行性进行了评估,并将其与文丘里面罩吸氧下气管镜检查进行了比较,进一步评估其安全性及有效性。
1 对象与方法
1.1 研究对象 选取2016年1月至2017年12月收入北京大学首钢医院呼吸与危重症医学科监护室合并呼吸衰竭、肺部感染或肺部占位的患者。入选标准:(1)氧合指数<200 mm Hg;(2)具备支气管镜检查进行诊断和治疗的适应证;(3)年龄≥18周岁;(4)签署知情同意。排除标准:(1)具有应用无创通气的禁忌证; (2)鼻咽部梗阻或阻塞;(3)需要气管插管;(4)有创通气状态。共30例患者入组。采用随机对照方法分为2组:无创通气组 (15例)和常规氧疗组 (15例)。
2组患者基本资料见表1。本研究通过北京大学首钢医院伦理委员会批准。患者本人或授权委托人签署知情同意书。
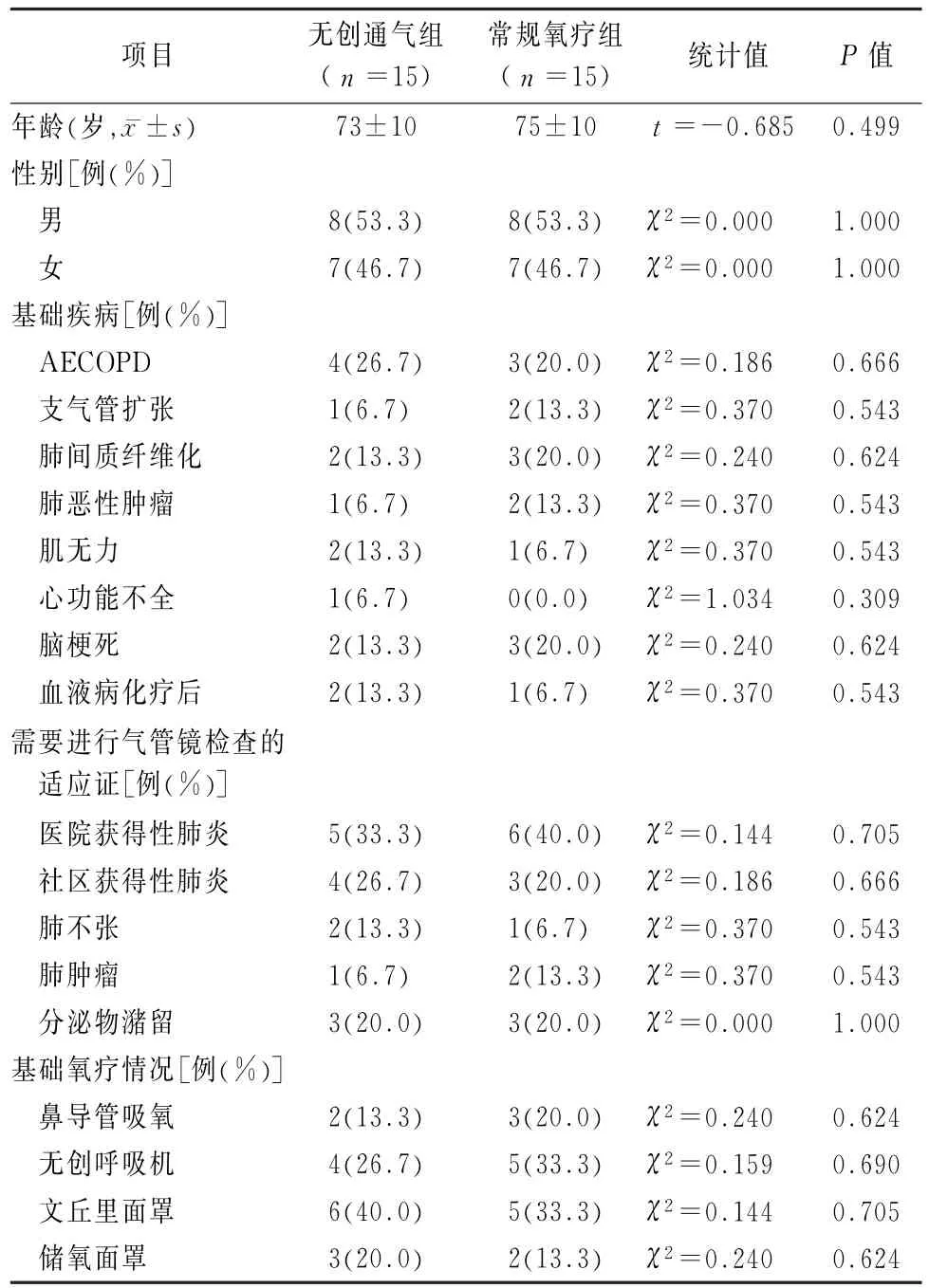
表1 2组患者基本资料
1.2 方法 入组患者疾病的严重程度应用简化的急性生理和慢性健康评分 (APACHEⅡ)进行评估。在进行气管镜检查之前,所有患者给予文丘里面罩吸氧,给予合适的氧浓度,开始氧浓度为50%并且使氧饱和度能够达到90%。在操作过程中,持续监测心电情况、呼吸、动脉血压以及氧饱和度。
无创通气组患者通过一透明的口鼻面罩与无创呼吸机连接,面罩通过弹力带固定于患者面部。应用Res Med无创呼吸机辅助通气,自主触发/时间模式,根据患者肺部病变情况设置参数,调整吸氧流量,使氧饱和度维持于90%以上。一个T型适配器连接于面罩,用以经鼻通过支气管镜。见图1。
常规氧疗组患者通过文丘里面罩吸氧,在气管镜操作过程中维持氧饱和度达90%及以上。
术前4 h禁食,2 h禁水,氧气雾化吸入5 min,应用2%利多卡因对喉部和声带进行麻醉,不超过200 mg。
根据患者不同需求,进行相应部位的支气管肺泡灌洗、保护性毛刷刷检、活检检查,记录气管镜检查的时间。
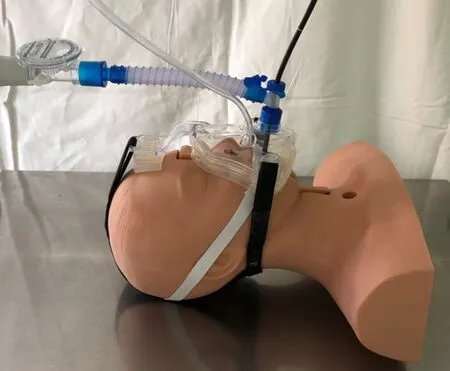
图1 无创通气下支气管镜检查
对肺部阴影患者进行局部灌洗,对占位性病变患者进行镜下活检、保护性毛刷刷检。支气管镜的尖端楔入胸部X线/CT提示有密度增高影的支气管亚段的入口,相继注入4管25 ml常温无菌生理盐水。
回收的液体立即送往微生物实验室进行显微镜分析和培养及病理细胞学检查;刷片送微生物学及细胞学检查;活检组织送病理。方法和实验室过程根据支气管镜操作统一的指南[5-6]。
在操作过程中监测氧饱和度,使之维持于90%及以上,操作过程中监测血气分析;气管镜检查完成后,如果氧饱和度能维持于90%以上,逐步将吸氧浓度调整至气管镜检查前水平。无创通气组及常规氧疗组继续维持通气至少气管镜完成30 min之后,如果患者没有呼吸困难且氧饱和度能维持在90%以上,给予停止无创通气及文丘里面罩吸氧,调整为原来供氧模式,如原来即为无创通气及文丘里面罩吸氧,则保持不变。
事件终点是在支气管镜操作过程中以及操作结束60 min内发生的氧合指数的变化,血流动力学稳定的维持,以及气管镜检查结束后1 h及24 h内气管内插管情况。
预先制定的气管内插管的标准包括吸氧浓度在0.5时氧分压不能维持于60 mm Hg,出现了需要气管内插管以保护气道的情况 (例如昏迷或者癫痫发作)或者需要清除大量的气道分泌物,血流动力学或心电不稳定,不能纠正的呼吸困难。
1.3 统计学分析 采用SPSS 23.0软件进行统计分析。计量资料以±s表示,组间比较采用t检验;计数资料以例数表示。P<0.05为差异有统计学意义。
2 结果
所有患者均能够耐受气管镜检查,无创通气组气管镜检查时间为 (9.33±2.53)min,常规氧疗组为 (8.73±2.12)min,2组比较差异无统计学意义 (t=0.705,P=0.60)。操作结束后1 h内,2组均无患者需气管插管。操作结束后24 h内,常规氧疗组有1例患者需要气管插管。气管插管是由研究之外的医师决定的。此例患者的插管原因不是由于操作导致的临时血氧下降,而是由基础疾病的恶化引起的。没有紧急插管的发生。
在气管镜检查过程中,无创通气组氧合指数增加了17.5%[从 (151.20±21.63)mm Hg上升至(177.67±18.46)mm Hg,t=-3.605,P=0.001],常规氧疗组氧合指数下降了15.7%[从(158.53±21.37)mm Hg下降至 (133.60±17.79)mm Hg,t=3.473,P=0.002]。在气管镜检查过程中,无创通气组的氧合指数明显高于常规氧疗组 (t=6.657,P<0.05)。气管镜检查结束后1 h,无创通气组氧合指数为 (165.40±14.78)mm Hg(比基线增加了9.4%,t=2.100,P=0.045),常规氧疗组氧合指数为 (145.47±16.90)mm Hg(比基线降低了8.2%,t=-1.858,P=0.074)。见表2。
在气管镜检查过程中,常规氧疗组心率有明显增高 [(109.67±13.57)次/min比 (96.20±15.38)次/min,t=2.543,P=0.017],气管镜检查完成后心率逐渐下降至检查前 (99.20±14.86比96.20±15.38,t=0.543,P=0.591)。无创通气组检查中及检查后心率与检查前比较差异无统计学意义。2组的血压、呼吸频率、动脉血p H值、PaCO2在检查过程中、检查后差异无统计学意义。见表2。
22例患者确定了肺炎的病因,其中21例患者肺泡灌洗液中发现的病原体明显增长,1例经刷片发现抗酸杆菌。3例肿瘤患者经镜下活检均明确诊断,2例为小细胞肺癌,1例为鳞癌。21例患者(无创通气组10例,常规氧疗组11例)肺泡灌洗液检查提示有致病菌生长。分离的最多的致病菌是铜绿假单胞菌和肺炎克雷伯杆菌。2组气管镜诊断结果见表3。
无创通气组有2例患者耐受性较差,躁动明显,给予小剂量镇静后患者配合较好,较顺利完成气管镜检查,且没有相关并发症发生。
表2 2组患者支气管镜操作前、中、后监测指标的比较 (±s)

表2 2组患者支气管镜操作前、中、后监测指标的比较 (±s)
注:1 mm Hg=0.133 kPa
组别 例数 心率 (次/min)血压(mmHg)呼吸频率 (次/min)基线 治疗中 检查后1 h 基线 治疗中 检查后1 h 基线 治疗中 检查后1 h无创通气组 15 93.40±12.44 97.87±17.17 96.67±15.59 94.73±15.38 93.33±17.02 96.07±16.81 30.20±4.02 27.40±3.36 28.07±2.74常规氧疗组 15 96.20±15.38 109.67±13.57 99.20±14.86 89.27±20.31 84.93±14.44 87.87±13.60 28.73±3.97 30.13±3.34 29.27±3.90 t值 -0.548 -2.088 -0.456 -0.768 1.458 1.469 1.005 -2.238 -0.975 P值 0.588 0.046 0.652 0.499 0.156 0.153 0.324 0.033 0.338组别 例数 p H值PaCO2(mm Hg) 氧合指数(mm Hg)基线 治疗中 检查后1 h 基线 治疗中 检查后1 h 基线 治疗中 检查后1 h无创通气组 15 7.39±0.93 7.39±0.06 7.38±0.05 45.40±14.80 46.33±14.60 46.67±14.17 151.20±21.63 177.67±18.46 165.40±14.78常规氧疗组 15 7.38±0.86 7.35±0.08 7.35±0.07 45.13±15.54 50.00±18.12 48.73±14.63 158.53±21.37 133.60±17.79 145.47±16.90 t值 0.245 1.020 1.615 0.048 -0.610 -0.393 -0.934 6.657 3.439 P值 0.808 0.317 0.117 0.962 0.547 0.697 0.358 <0.05 0.002

表3 2组患者诊断结果 (例)
在研究后5~10 d,无创通气组中2例患者和常规氧疗组中3例患者因基础疾病的并发症而死亡。
3 讨论
在此项随机对照研究中,重症呼吸衰竭患者(氧合指数<200 mm Hg)在诊断性支气管镜检查过程中在改善气体交换方面,通过口鼻面罩连接无创呼吸机辅助通气要明显优于常规的氧气供给。此项操作大部分患者耐受性好,尽管有少数患者无创通气情况下躁动明显,配合欠佳,给予适当镇静后能较好配合操作,且无相关并发症。在气管镜操作过程中,无创通气组患者具有较少的氧合指数的下降并且具有较小的心率变化。操作结束后1 h内,2组均无患者需气管插管。操作结束后24 h内,常规氧疗组有1例患者因基础疾病加重需气管插管。
研究发现,支气管镜检查会给患者的气体交换、血流动力学、呼吸力学带来临时的改变[7-8],可以导致一过性低氧血症、高碳酸血症。在没有气管插管的患者,纤维气管镜检查可以降低患者PaO210%~30%,并且气管镜检查结束后2 h气体交换才能逐步恢复正常[8]。在非插管患者,气管镜横截面积占气管总面积的10%,降低了潮气量,增加了呼吸做功。在气管镜检查的过程中引起低氧血症,可能与肺泡低通气、增加的血流比例失调、心输出量及氧耗增加有关。如果在气管镜过程中进行吸引,呼气末容积和呼气末正压降低,促进肺泡关闭和静脉混合,从而导致氧合下降[7,9-10]。而无创通气能够改善支气管镜检查导致的氧合下降,保证了重症患者气管镜操作过程中的安全。
Antonelli等[11]报道了8例免疫受损合并肺部感染的患者,氧合指数≤100 mm Hg,于无创通气下 (持续气道正压模式)进行气管镜检查及肺泡灌洗,无创通气明显提高了患者的氧合指数及氧饱和度,耐受性好,没有患者在操作过程中需要气管插管。Korkmaz Ekren等[12]对28例ARDS患者无创通气下气管镜检查进行研究,所有患者均能顺利完成操作,检查过程中氧合指数由 (132.2±49.8)mm Hg升至 (172.9±63.2)mm Hg,没有患者在检查结束2 h内发生气管插管。Da Conceiçao等[13]研究10例连续的收入ICU 的COPD合并肺炎患者,伴有二氧化碳增高和低氧血症。在支气管镜检查过程中,应用无创通气,血氧饱和度由91%上升至97%。在这3项研究中,在无创通气下进行气管镜检查,患者具有较好的耐受性,没有操作相关的并发症。本研究结果亦表明无创通气在改善气体交换方面更有优越性,并且心率波动较小,没有患者因为气管镜检查需要气管插管。有别于文献报道,本研究有3例肺肿瘤患者需要进行气管镜下活检明确诊断,活检检查相比支气管肺泡灌洗耗时较长,且有出血等风险,更能加重患者氧合下降,而笔者在无创通气下进行此项操作,使患者氧合指数明显改善,为部分需要气管镜下活检的危重症患者提供了较好的安全保证。
与以往文献报道不同的是,在此研究过程中发现,对于支气管镜检查,部分患者耐受性差,躁动明显,会导致氧合下降,心率加快,严重时可能会进一步导致呼吸衰竭加重及血流动力学不稳定。众所周知,患者于静脉辅助镇静下行气管镜检查配合度更高,舒适度好。但是对于危重患者,尤其是合并呼吸衰竭的患者,给予镇静治疗可能会导致呼吸衰竭加重,甚至危及生命。Dreher等[14]对稳定期呼吸衰竭的患者进行普通供氧并镇静下气管镜检查,分为咪达唑仑组、咪达唑仑联合芬太尼组,发现2组患者在操作过程中及监测至操作结束后2 h均有氧饱和度的下降和经皮二氧化碳分压的增高,考虑与操作过程中肺泡低通气以及通气/血流不足有关。在本研究中,无创通气组有2例患者在操作过程中配合度差,躁动明显,伴有心率增快,血压增高,为使患者能顺利完成操作,考虑到有无创通气支持,在密切监测生命体征及血气分析的情况下,给予咪达唑仑适当镇静,患者生命体征持续稳定,并顺利完成了操作,其中1例患者基础PaCO2为76 mm Hg,操作结束时监测PaCO2为73 mm Hg,氧合指数亦由基础150 mm Hg升高至160 mm Hg(操作结束时)。另一例患者血气分析无明显变化。通过此2例患者监测结果,考虑一方面在支气管镜操作过程中适当镇静,明显提高了患者的舒适度及配合性;另一方面,在应用无创呼吸机辅助通气下能够保障患者的通气支持,大大提高了操作的安全性。故推测,对于部分呼吸衰竭并需要行支气管镜检查的患者,如配合度欠佳,无创呼吸机辅助通气联合适当镇静不失为一种理想的选择。同理,文丘里面罩吸氧患者气管镜操作过程中心率增快明显,一方面与氧合偏低有关,另外与部分患者躁动、配合欠佳有关,而此部分患者合并呼吸衰竭,不宜镇静治疗,故明显增加了操作风险。对于无创通气联合镇静进行支气管镜检查,因为本研究仅有2例患者,亦无随机对照研究,尚不能给予肯定结论。尽管如此,此结果仍提供了新的探索方向,需进一步研究无创通气联合适当镇静进行气管镜检查的可行性及安全性,以期更安全有效地进行临床工作。
总之,这项随机对照研究表明,对于中重度低氧血症患者 (例如氧合指数<200 mm Hg),在无创通气辅助下行支气管镜检查,安全性好,必要时可给予适当镇静。
利益冲突所有作者均声明不存在利益冲突
