桃红四物汤加味治疗糖尿病周围神经病变的疗效观察
2019-07-12张嘉豪郑朝阳庞琳蓉
张嘉豪, 郑朝阳, 庞琳蓉
(1.广州中医药大学第二临床医学院,广东广州 510405;2.广州中医药大学第一附属医院,广东广州 510405)
糖尿病周围神经病变(diabetic peripheral neuropathy,DPN)是糖尿病最常见的并发症之一,主要表现为下肢麻木、疼痛、感觉异常等[1]。我国目前约有糖尿病患者1.1亿,患病率约为11.6%,位居世界第一位,其中60%~90%患者合并DPN[2]。随着生活方式的改变,DPN的发生率呈现上升的趋势。DPN不仅可以影响患者神经运动和感觉异常,而且可以引起下肢循环障碍,进展为糖尿病足,导致下肢溃烂、坏死,是糖尿病患者致死、致残的最主要原因之一[3]。DPN不仅严重影响患者躯体健康和生活质量,而且对社会和家庭造成沉重的负担。因此,早期积极防治DPN具有重要的意义。现代医学治疗DPN主要以控制血糖、改善循环和营养神经为主,虽然可以改善症状,缓解疼痛,但是未能根治DPN[4]。DPN属于中医学“消渴病痹症”,其主要病机为气阴两虚,瘀血阻络。根据本病的病机特点,本研究采用在桃红四物汤基础上加黄芪、党参等化裁治疗,以发挥益气养阴、活血化瘀、通络止痛之功效。本课题组通过观察患者治疗前后中医证候评分、多伦多临床评分系统(toronto clinical scoring system,TCSS)评分、神经病变主观症状评分(TSS)、正中神经和腓总神经的运动(MNCV)和感觉(SNCV)传导速度、血液流变学指标、丙二醛(MDA)、超氧化物歧化酶(SOD)、总抗氧化能力(total antioxidant capacity,TAOC)、γ-谷氨酰转肽酶(gamma-glutamyltranspetidase,GGT)、谷胱甘肽过氧化物(glutathione peroxidase,GSH-Px)的变化情况,探讨桃红四物汤加味治疗DPN的临床疗效,现将结果报道如下。
1 对象与方法
1.1 研究对象及分组 选取2016年1月至2018年8月广州中医药大学第一附属医院内分泌科门诊或住院部收治的126例DPN患者为研究对象。根据SPSS 21.0软件产生的随机列表将患者随机分为对照组和中医组,每组各63例。本研究通过广州中医药大学第一附属医院伦理委员会的审核批准,所有患者均自愿参加本研究并签署知情同意书。
1.2 诊断标准
1.2.1 DPN诊断标准 参照《中国2型糖尿病防治指南》[2]中的相关诊断标准制定。
1.2.2 中医辨证标准 参照《糖尿病周围神经病变中医临床诊疗指南》[5]的辨证标准,证型为气阴两虚、瘀血阻络证。主症:肢体麻木,时有刺痛、夜间痛甚,神疲倦怠,气短懒言;次症:五心烦热,口干多饮,小便频数,大便干结,腰膝酸软,舌暗红,苔少,边有瘀斑瘀点,脉细数无力。
1.3 纳入标准 ①年龄30~70岁;②符合上述DPN诊断标准和气阴两虚、瘀血阻络的中医辨证标准;③自愿参加本研究并签署知情同意书的患者。
1.4 排除标准 ①年龄<30岁或>70岁的患者;②干燥综合征、格林巴利综合征、脊柱病变等引起的周围神经病变患者;③合并有严重心脑血管疾病及心、肺、肝、肾功能不全和造血系统等疾病的患者;④属于1型糖尿病、妊娠糖尿病等其他类型的糖尿病患者;⑤妊娠期或哺乳期妇女;⑥皮肤破损严重,不适合熏洗,或有溃烂、坏疽者;⑦合并糖尿病酮症酸中毒等严重急性并发症患者;⑧对药物存在严重的过敏反应者。
1.5 治疗方法
1.5.1 基础治疗[2]所有患者在严格控制饮食、规律运动的基础上给予口服降糖药和(或)皮下注射胰岛素等基础治疗,严格控制空腹血糖在4.4~7.1 mmol/L,餐后2 h血糖在4.4~11.1 mmol/L之间。
1.5.2 对照组 在基础治疗的同时给予硫辛酸注射液治疗。用法:硫辛酸注射液(北京四环科宝制药有限公司生产,批准文号:国药准字H20053402;规格:300 mg/支)600 mg+250 mL生理盐水静脉滴注,每天1次,连续治疗3周。
1.5.3 中医组 在对照组治疗的基础上加用桃红四物汤加味内服联合熏洗治疗。中药处方:当归15 g、熟地黄15 g、川芎15 g、白芍15 g、桃仁15 g、红花15 g、党参20 g、黄芪20 g。(1)内服:每日1剂,煎煮2次,每次煎取150 mL,两次药液混合后分早晚两次温服。(2)熏洗:每日1剂,上述中药加水5 000 mL煎取3 000 mL,室内常温下待药液温度下降至70℃,双下肢置于药液上进行熏蒸15 min,当温度降至45℃时,双足置于药液中浸泡30 min,每天1次,连续治疗3周。
1.6 观察指标及疗效评价
1.6.1 疗效评价 参照《中药新药临床研究指导原则》[6]中的疗效评价标准。显效:症状及体征基本消失,跟腱反射恢复,神经传导速度增加>5 m/s;有效:症状及体征改善,跟腱反射改善,神经传导速度增加<5 m/s;无效:症状及体征无改善甚或加重,神经传导速度无变化。总有效率=(显效例数+有效例数)/总例数×100%。
1.6.2 中医证候评分 参照《中药新药临床研究指导原则》[6],对2组患者治疗前后的气阴两虚、瘀血阻络的中医证候进行评分,其中主症根据无、轻、中、重分别计为0、2、4、6分,次症分别计为0、1、2、3分。
1.6.3 运动(MNCV)和感觉(SNCV)传导速度 分别于治疗前后采用海神肌电图诱发电位仪检测2组患者正中神经、腓总神经的运动传导速度和感觉传导速度。
1.6.4 多伦多临床评分系统(TCSS)和神经病变主观症状问卷(TSS)评分[7]分别于治疗前后观察2组患者TCSS评分和TSS评分的变化情况。TCSS评分包含神经症状、神经反射与感觉功能3个维度,TSS评分包含麻木、刺痛、烧灼感及感觉异常4个维度,分数越高,均表示神经损伤越严重。
1.6.5 实验室指标 检测2组患者治疗前后全血低切黏度(LSV)、全血高切黏度(HSV)、血浆黏度(PV)、血细胞比容(HCT)、血小板聚集率等血液流变学指标和血清丙二醛(MDA)、超氧化物歧化酶(SOD)、总抗氧化能力(T-AOC)水平的变化情况。
1.7 统计方法 采用SPSS 21.0统计软件进行数据的统计分析。计量资料以均数±标准差(-x±s)表示,组间比较采用两独立样本t检验,组内治疗前后比较采用配对样本t检验;计数资料以百分率(%)表示,组间比较采用卡方检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组患者基线资料比较 对照组63例患者中,男39例,女24例;年龄42~70岁,平均(56.36±12.36)岁;糖尿病病程5~16年,平均(8.69±3.85)年;DPN病程2~6年,平均(3.42±1.16)年;空腹血糖8.43~16.52 mmol/L,平均(11.25±3.54)mmol/L,糖化血红蛋白 7.93%~14.61%,平均(10.38±2.62)%。中医组63例患者中,男40例,女23例;年龄40~68岁,平均(58.12±15.76)岁;糖尿病病程6~15年,平均(8.27±3.26)年;DPN病程1~8年,平均(4.12±1.56)年;空腹血糖8.69~17.21 mmol/L,平均(12.18±4.75)mmol/L,糖化血红蛋白8.63%~16.82%,平均(11.25±4.18)%。2组患者的性别、年龄、病程、空腹血糖、糖化血红蛋白等基线资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 2组患者临床疗效比较 表1结果显示:治疗3周后,中医组的总有效率为90.48%,对照组为77.78%,组间比较,中医组的疗效优于对照组,差异有统计学意义(P<0.05)。
2.3 2组患者治疗前后MNCV、SNCV比较 表2结果显示:治疗前,2组患者的腓总神经和正中神经的MNCV、SNCV比较,差异均无统计学意义(P>0.05);治疗后,2组患者的腓总神经和正中神经的MNCV、SNCV均较治疗前明显改善(P<0.05),且中医组的改善作用均明显优于对照组,差异均有统计学意义(P<0.05)。

表1 2组患者临床疗效比较Table 1 Comparison of clinical efficacy in the two groups n(p/%)
2.4 2组患者治疗前后中医证候评分、TCSS评分和TSS评分比较 表3结果显示:治疗前,2组患者的中医证候评分、TCSS评分和TSS评分比较,差异均无统计学意义(P>0.05);治疗后,2组患者的中医证候评分、TCSS评分和TSS评分均较治疗前明显降低(P<0.05),且中医组的降低作用均明显优于对照组,差异均有统计学意义(P<0.05)。
2.5 2组患者治疗前后血液流变学指标比较 表4结果显示:治疗前,2组患者的LSV、HSV、PV、HCT和血小板聚集率等血液流变学指标比较,差异均无统计学意义(P>0.05);治疗后,2组患者的LSV、HSV、PV、HCT、血小板聚集率等血液流变学指标均较治疗前明显降低(P<0.05),且中医组的降低作用均优于对照组,差异均有统计学意义(P<0.05)。
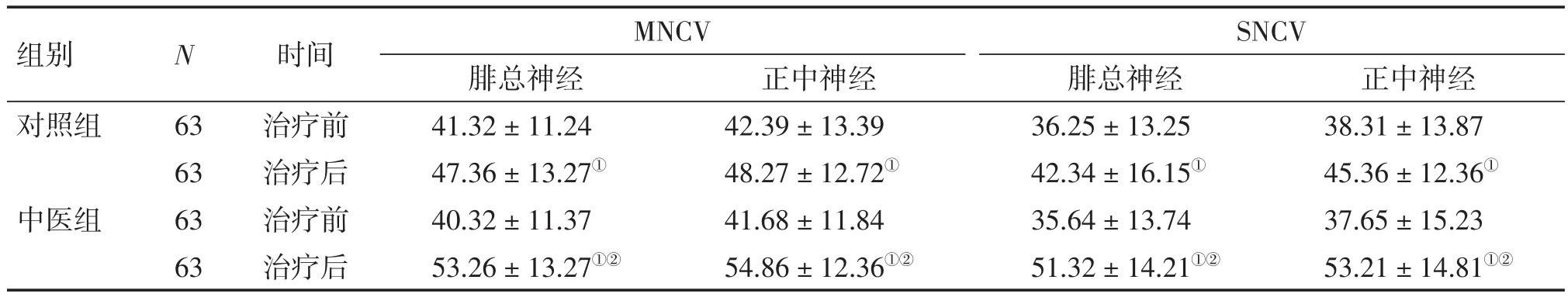
表2 2组患者治疗前后MNCV、SNCV比较Table 2Comparison of MNCV and SNCV in the two groups before and after treatment[-x±s,V/(m·s-1)]

表3 2组患者治疗前后中医证候评分、TCSS评分和TSS评分比较Table 3 Comparison of TCM symptom scores,TCSS scores and TSS in the two groups before and after treatment (-x±s,s/分)
2.6 2组患者治疗前后MDA、SOD、T-AOC、GGT、GSH-Px水平比较 表5结果显示:治疗前,2组患者的MDA、SOD、T-AOC、GGT、GSH-Px水平,差异均无统计学意义(P>0.05);治疗后,2组患者的MDA、GGT均较治疗前明显降低,SOD、T-AOC、GSH-Px均较治疗前明显升高(P<0.05),且中医组对MDA、GGT水平的降低作用和对SOD、T-AOC、GSH-Px水平的升高作用均优于对照组,差异均有统计学意义(P<0.05)。
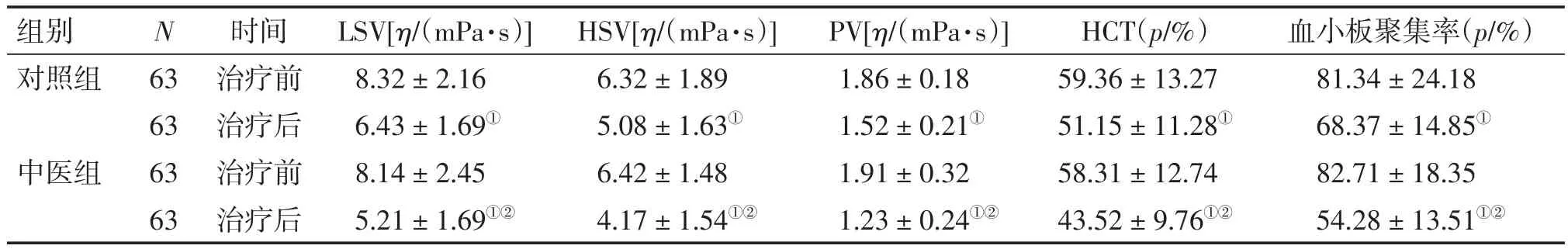
表4 2组患者治疗前后血液流变学指标比较Table 4 Comparison of hemorheological indexes in the two groups before and after treatment (-x±s)
3 讨论
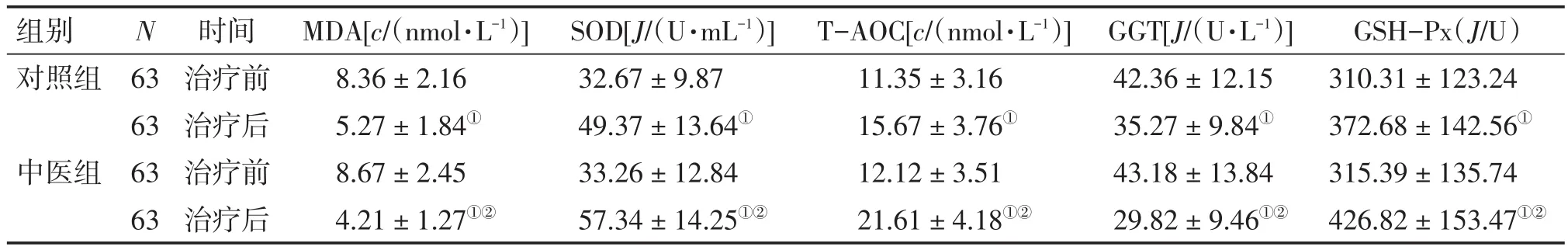
表5 2组患者治疗前后MDA、SOD、T-AOC、GGT、GSH-Px水平比较Table 5 Comparison of MDA,SOD,T-AOC,GGT and GSH-Px levels in the two groups before and after treatment (-x±s)
糖尿病周围神经病变(DPN)是2型糖尿病最主要的慢性并发症之一,可以引起足部溃疡、坏疽等,是糖尿病患者致死、致残的最主要原因之一,不仅严重影响患者的身心健康和生活质量,而且还造成沉重的医疗负担。研究[8]表明,氧化应激反应在DPN的发生、发展中起到重要的作用。氧化应激是指机体内氧化和抗氧化失衡,导致组织损伤的现象。糖尿病患者机体处于长期高血糖的状态,促进内源性和外源性的氧化物质增加,提高活性氧的水平,导致氧化和抗氧化失衡,形成氧化应激状态。氧化应激可以通过激活细胞凋亡通路、抑制细胞色素氧化酶的活性,从而阻止葡萄糖代谢、减少生长因子和神经递质的释放、引起神经血流量减少和神经细胞内皮功能障碍等途径,导致神经细胞凋亡,介导神经病变[9]。抗氧化物质可以通过清除氧化物质而延缓神经病变的进展。GGT和MDA参与氧化应激多个阶段,通过引起脂质、DNA、蛋白质氧化损伤、自由基产生和细胞凋亡等,介导神经病变[10,11]。GGT和MDA提示机体脂质过氧化水平,反映氧化损伤程度。SOD是机体内一种重要的抗氧化酶,可以通过抑制氧自由基的连锁反应、清除氧自由基等防止组织细胞发生氧化损伤[12]。GSH-Px是一种重要的过氧化物分解酶,可将过多的过氧化氢分解成水,阻断超氧化阴离子细胞类脂过氧化损害细胞及组织[13]。TAOC可以反映机体抗氧化水平。SOD、GSH-Px、T-AOC在DPN抗氧化应激中均起到重要作用。因此,降低GGT和MDA的水平,提高SOD、GSHPx、T-AOC的水平,改善机体氧化应激状态,是治疗DPN的关键。
DPN主要引起双下肢运动和感觉传导异常,肌电图的应用提高了临床上DPN的诊断率,而且随着DPN病程增加,神经受损越严重,正中神经和腓总神经的运动和感觉传导速度与DPN严重程度成负相关关系,提示了DPN神经受损的程度。
目前现代医学治疗DPN主要以营养神经、改善循环、控制血糖等治疗为主,但是疗效不甚理想。DPN应归属于中医学“消渴病痹症”的范畴,中医学认为消渴病迁延不愈,引起气阴耗伤,气为血之帅,气行则血行,气虚不能行血,则血行瘀滞,或阴虚内热,煎熬津液,引起血液瘀滞,瘀血阻滞肢体筋脉,不通则痛,引起肢体麻木、疼痛[14-16]。本病总属于本虚标实之病,气阴亏虚为本,瘀血为标。瘀血既是重要的病理产物,也是重要的致病因子,参与DPN的发生发展。因此,应以益气养阴、活血化瘀、通络止痛为该病的治疗大法。本研究所用方剂是在桃红四物汤的基础上加党参、黄芪化裁而成,方中黄芪甘温补气,益气坚阴,补而不滞;党参补脾肺之气,兼能补血,以助血运;当归养血补血、行气活血,补而不滞留;川芎活血行气,与当归合用以助活血之功;桃仁、红花活血化瘀、通络止痛;芍药养血和营、滋阴补肝;熟地黄滋阴生津、补益肝肾;甘草调和诸药。全方配伍,共奏益气养阴、活血化瘀、通络止痛之功效。本研究结果发现,中医组的临床疗效明显优于对照组,差异有统计学意义(P<0.05);治疗后,2组患者的中医证候评分、TCSS评分、TSS评分及HSV、LSV、PV、HCT、血小板聚集率等血液流变学指标和血清MDA、GGT水平均较治疗前降低(P<0.05),而MNCV、SNCV和血清SOD、T-AOC、GSH-Px水平均较治疗前升高(P<0.05),且中医组在改善上述指标方面均明显优于对照组,差异均有统计学意义(P<0.05)。提示桃红四物汤加味可能通过抑制MDA、GGT水平,提高SOD、T-AOC、GSH-Px水平,改善神经传导速度,从而改善临床症状,提高临床疗效。
综上所述,桃红四物汤加味治疗DPN可以提高疗效,改善症状,提高神经传导速度,抑制氧化应激反应,值得在临床上进一步推广应用。
