169例药品不良反应报告
2019-07-09蔡文卫
徐 琳,严 波,蔡文卫
(无锡市第八人民医院药剂科,江苏 无锡 214000)
药品不良反应(adverse drug reaction,ADR)是指合格药品在正常用法与用量下出现的与用药目的无关的有害反应[1]。随着医药卫生事业的发展,各种新药的涌现、药品种类增加和联合用药增多,ADR的发生率呈升高趋势。重视ADR,积极做好监测和报告,保证公众安全用药已成为社会共识[2]。无锡市第八人民医院(以下简称“我院”)根据国家要求已经建立了相应的ADR监测报告制度,对门急诊和临床用药进行了监测。现对我院收集到的ADR报告进行统计分析,以掌握我院ADR发生的特点,为降低ADR发生率、临床安全用药提供参考。
1 资料与方法
调取2017年我院临床各科收集上报的169例ADR报告(按上报国家ADR监测系统数据统计),采用Excel软件建立数据库,分别从发生ADR患者的性别、年龄,引发ADR的给药途径、药品种类,ADR累及器官和(或)系统及临床表现等方面进行统计分析、总结。
2 结果
2.1 ADR的概况
169例ADR共涉及71种药品,其中,一般的ADR有149例(占88.2%),涉及67种药品;严重的ADR有10例(占5.9%),涉及9种药品,分别为注射用哌拉西林钠他唑巴坦(2例)、注射用头孢地嗪(1例)、注射用头孢他啶(1例)、注射用头孢匹胺钠(1例)、热毒宁注射液(1例)、舒血宁注射液(1例)、注射用盐酸氨溴索(1例)、聚乙二醇4 000散(1例)和丙卡特罗口服液(1例);上报当时为新的ADR(即上报时药品说明书中没有或与药品说明书不一致的ADR)有10例(占5.9%),涉及8种药品,分别为舒血宁注射液(2例)、马应龙麝香痔疮膏(2例)、米索前列醇片(1例)、注射用头孢地嗪钠(1例)、左氧氟沙星滴眼液(1例)、氨甲苯酸注射液(1例)、注射用头孢匹胺钠(1例)和氢化泼尼松注射液(1例)。
2.2 发生ADR患者的性别、年龄分布
169例发生ADR的患者中,男性85例(占50.3%),女性84例(占49.7%);年龄4个月26 d至96.7岁,其中老年患者(≥60岁)所占比例最大(占46.7%),其次为少年、儿童患者(<20岁)(占31.4%);发生严重的ADR的患者中,男性6例,女性4例,见表1。

表1 不同年龄段发生ADR患者的性别分布Tab 1 Distribution of gender of ADR patients in different age groups
2.3 引起ADR的给药途径分布
169例ADR中,静脉滴注给药引发的ADR病例数最多,见表2。

表2 引发ADR的给药途径分布Tab 2 Distribution of ADR-inducing administration routes
2.4 引发ADR的药物类别分布
169例ADR中,抗菌药物引发的ADR病例数最多(75例,占44.4%),主要涉及阿奇霉素;其次为中药注射剂(18例,占10.7%)见表3。注射用乳糖酸阿奇霉素引发ADR病例数最多,其次为左氧氟沙星滴眼液,见表4。
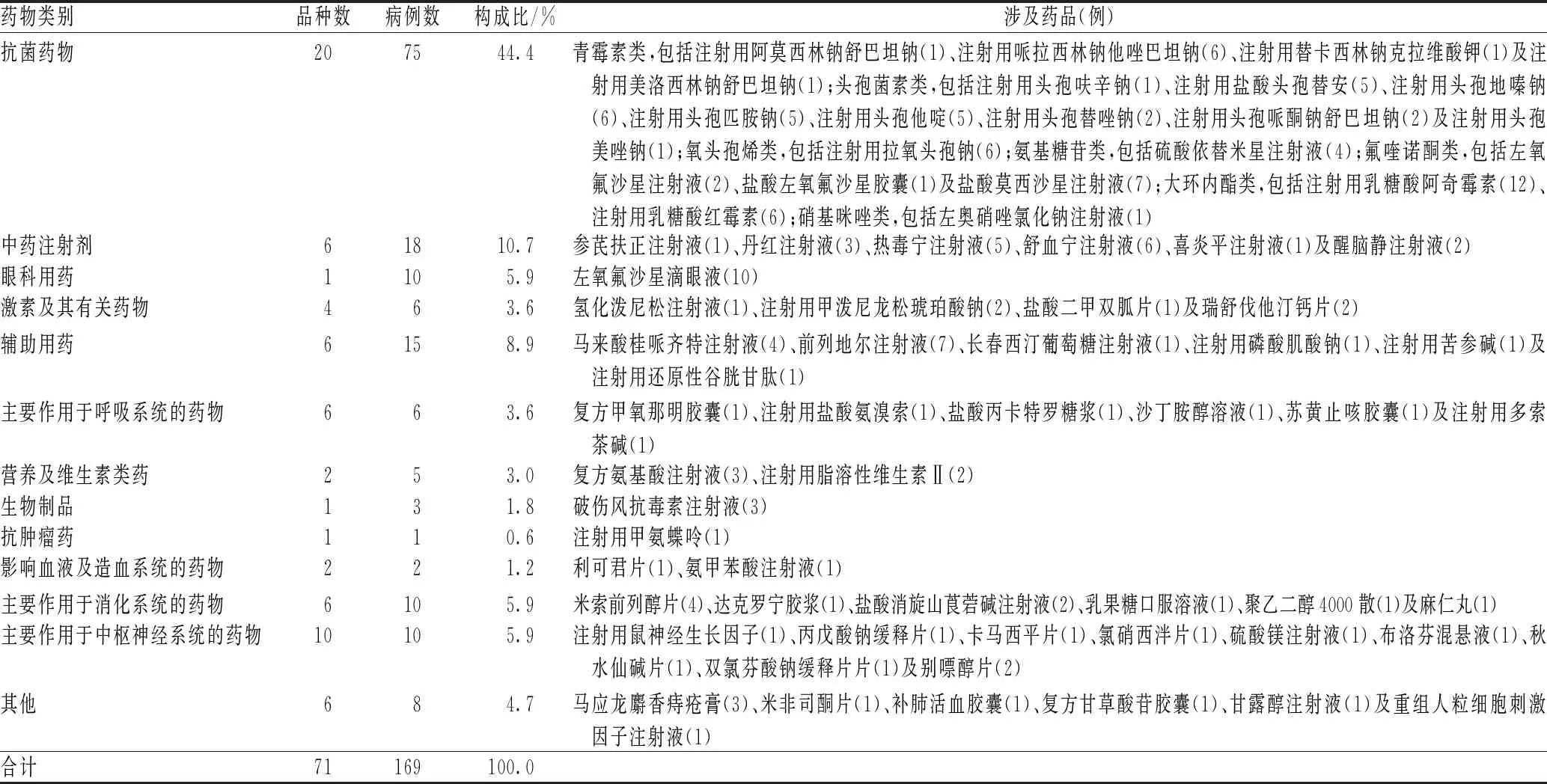
表3 引发ADR的药物类别分布Tab 3 Distribution of categories of ADR-inducing drugs
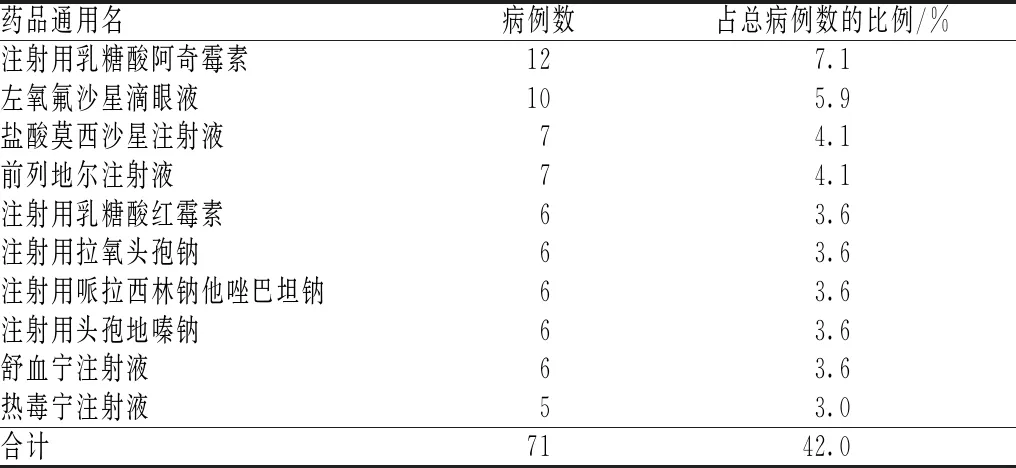
表4 引发ADR病例数排序居前10位的药品Tab 4 Top 10 drugs sorted by the number of ADR-inducing cases
2.5 ADR累及器官和(或)系统及主要临床表现
169例ADR主要累及皮肤及其附件,其次为全身和胃肠系统等,见表5。
3 讨论
3.1 ADR与患者性别、年龄的关系
由表1可见,发生ADR的患者中,男女比例为1.01∶1,男性稍多于女性;ADR高发年龄段集中在≥60岁,共79例(占46.7%),其次为少年、儿童(<20岁),共53例(占31.4%)。老年人由于体质和各脏器功能逐渐衰退,药物在体内的吸收、分布、代谢和排泄均可能与一般人有所差异,较易发生ADR。

表5 ADR累及器官和(或)系统及主要临床表现Tab 5 ADR involved organs and (or) systems and clinical manifestations
注:因存在1种药品出现多器官和(或)系统损害的情况,故合计例次数>169
Note: due to one case of ADR may induce multiple organs and (or) systems, so the total number of case-times were >169
因此,应及时调整老年患者的用药方案,必要时进行治疗药物监测,以免因代谢功能降低而导致正常剂量的药物在老年患者体内蓄积引起毒性反应。同时,大部分老年人患有多种疾病,联合应用多种药物,一旦发生ADR,相对较严重。临床上应考虑年龄因素对ADR 的影响,加强对老年患者用药的监护。少年、儿童因自身的生理特征,脏器功能发育不健全,对药物的敏感性高,肾脏排泄功能差,药物易通过血-脑脊液屏障,故ADR发生率高,且使用中枢抑制剂,影响水、盐代谢和酸碱平衡的药物时更易出现不良反应[3]。此外,临床上一般根据患儿体质量、体表面积及年龄等将成人剂量进行换算给药,这样易因用药过量而引起ADR。我院作为以儿科为主的综合性医院,更应把儿童尤其是婴幼儿列为ADR重要监测对象之一,严格把握儿童用药剂量及监测,把伤害降至最低。同时,必须加强儿童专用药(剂型),特别是适合不同年龄段儿童需要的药物新制剂、新剂型的开发,以满足儿童临床治疗的需要。
3.2 ADR与给药途径的关系
本调查结果显示,静脉滴注是引发ADR的主要给药途径(121例占71.6%),与其他医院报道一致[4-5]。静脉给药时,药物直接进入血液循环,不经过黏膜屏障,无肝脏首过效应,对机体的刺激较强;此外,静脉输液的渗透压、pH、微粒及药物浓度等均可能成为ADR的直接诱因。因此,建议临床医师应选择合理的给药方式,遵循世界卫生组织倡导的“能口服的不肌内注射,能肌内注射的不静脉给药”原则,对抗感染药积极采用序贯疗法,根据患者病情正确选择给药途径;确需静脉滴注给药时,应注意把握药品的配制浓度、药液放置时间和温度、滴注速度等,特别是心脑血管病患者和老年患者应适当调低滴注速度,以减少ADR。
3.3 ADR与药物类别的关系
169例ADR主要涉及抗菌药物(75例,占44.4%),临床表现包括皮肤瘙痒、皮疹等皮肤及其附件损害,皮肤潮红、寒战及疼痛等全身性损害,恶心、呕吐及腹泻等胃肠系统损害。细菌耐药性的增加导致临床大剂量使用抗菌药物,因此,其使用指征被放宽、相对被忽略的其他药理作用会增加ADR的发生概率。75例抗菌药物致ADR中,头孢菌素类抗菌药物所致ADR病例数最多(27例,占36.0%),其次为大环内酯类抗菌药物(18例,占24.0%)。头孢菌素类抗菌药物具有抗菌谱广、杀菌力强、生物利用度高及毒副作用相对较小等特点,在临床上应用极为广泛,故其ADR发生率较多。与青霉素类、头孢菌素类抗菌药物相比,大环内酯类抗菌药物不需做皮肤过敏试验,且适用于对青霉素类及头孢菌素类抗菌药物过敏者,其临床使用范围也相对较广,导致其ADR发生概率大大增加。此外,抗菌药物的使用中,往往存在无指征用药、盲目预防用药及联合用药不适宜等问题[6],造成抗菌药物滥用和ADR发生率升高。因此,临床必须严格按照《抗菌药物临床应用指导原则(2015年版)》[7]使用抗菌药物,严格掌握其适应证和禁忌证,用药前详细了解患者的过敏史和用药史,密切监测有过敏史和易过敏体质患者的用药过程,监测血药浓度、肾功能、肝功能及凝血时间,减少或避免无明显指征用药、预防用药及联合用药不当、用药剂量过大和疗程过长等情况[8]。
中药注射剂所致ADR病例数仅次于抗菌药物,主要涉及热毒宁注射液、丹红注射液、舒血宁注射液、喜炎平注射液及醒脑静注射液等。中药本身成分较复杂,活性成分稳定性不高,且质量标准可控性差、生产工艺良莠不齐,这些均可能为ADR的直接诱因[9];此外,个体差异、配伍不当和不对症用药等是导致ADR的间接因素[10]。
3.4 ADR累及器官和(或)系统及临床表现
169例ADR中,皮肤及其附件损害较常见,表现为皮疹、斑丘疹、湿疹及皮肤红肿、瘙痒;其次为胃肠系统损害,表现为恶心、呕吐、腹部胀气、腹泻、腹痛及稀便等。这可能是因为皮肤反应的临床表现易于观察和诊断,容易被患者、家属及医务人员发现,且不易与其他疾病相混淆;而其他器官或系统受损较为隐蔽,不易发现和辨别。建议医师在用药前认真询问患者的既往用药史、过敏史及家族史,密切关注患者用药前后的临床表现;对于门诊患者,需强调定期进行相关临床检查;对于住院患者,应严格监测肝肾功能等。同时,结合临床经验和文献报道,及时发现隐蔽的ADR。一旦发生ADR,立即停药和对症处理,避免发生严重后果。
3.5 严重的ADR分析
169例ADR中,严重的ADR为10例(占总数的5.9%),其中男性患者6例,女性患者4例;共涉及9种药品,其中注射用哌拉西林钠他唑巴坦致ADR 2例,注射用头孢地嗪、注射用头孢他啶、注射用头孢匹胺钠、热毒宁注射液、舒血宁注射液、注射用盐酸氨溴索、聚乙二醇4000散和丙卡特罗口服液致ADR各1例;主要表现为呼吸系统损害(胸闷气喘、呼吸困难)、全身性损害(寒战、颤抖)和皮肤及其附件损害(皮疹、瘙痒)。10例严重的ADR中,大部分(50.0%)由抗菌药物引发,与文献报道一致[11-13]。可能的原因为:相对其他药物,抗菌药物临床应用更为广泛;可能存在无感染指征用药、预防用药及联合用药不当等问题;与药物因素有关,如头孢菌素类抗菌药物引起的过敏反应与其化学结构密切相关,既包括内源性杂质如头孢菌素类降解产物、自身聚合物等,也包括生产中引入的外源性杂质。头孢菌素类抗菌药物结构中的β-内酰胺环、甲基硫四唑侧链等可与体内的γ-氨基丁酸、红细胞膜上特异性靶蛋白等发生特定作用,引发ADR[14-15]。
总之,在药物治疗过程中,ADR既不能预测也无法完全避免,但可以通过合理用药来减少其发生概率。因此,医院在加强临床用药管理的同时,需建立健全的临床用药监督制度和抗菌药物分级管理制度,加强“医-药-护”协作的ADR监测。临床医师应熟练掌握抗菌药物临床应用相关文件,不断提高合理用药水平,进行个体化给药,从根源上减少ADR;加强ADR发生后的快速抢救技能、抢救流程的培训,配备抢救设备及药品,争取抢救时间,避免严重后果。临床药师在做好ADR监测的同时,也应起到协助医师完善药物治疗方案和减少ADR发生的作用,关注引发ADR病例数较多的抗菌药物、中药制剂等的合理应用,尽量缩短患者的治疗时间,提高医疗质量,确保患者用药安全。
