全身麻醉与腰硬联合麻醉对老年患者下肢骨折手术后认知功能的影响
2019-07-05焦晓红杨丹锋宋国军
焦晓红, 杨丹锋, 宋国军
(1. 陕西省西安市阎良区中医医院 麻醉科, 陕西 西安, 710089;2. 陕西省西安市中医医院 手术麻醉科, 陕西 西安, 710021)
下肢骨折泛指机体腹部以下的骨折,是目前临床上最常见的骨折,具有复位要求高、手术难度大等特点。随着中国经济建设与交通行业的不断发展,外伤骨折发生率逐年上升,目前已成为社会普遍公共卫生问题,其中老年人群是下肢骨折高发群体,因该群体骨质疏松严重,手术耐受力较低,术后麻醉苏醒效果较差,因此对于术式与麻醉方式的要求较高[1-2]。全身麻醉与腰硬联合麻醉是针对下肢骨折手术的主要麻醉方式之一, 2种麻醉方式各有利弊,临床应用上存在一定的争议。本研究观察了全身麻醉与腰硬联合麻醉对老年患者下肢骨折手术后认知功能的影响,现报告如下。
1 资料与方法
1.1 一般资料
收集2016年12月—2018年12月入院的80例行下肢骨折手术患者,将其随机分为2组,每组各40例。本试验在进行前经本院医学伦理部门批准并认可,且在患者或其家属签署知情同意书后进行。研究对象纳入标准: ① 因骨折入院并满足手术指征患者; ② 术前认知功能良好患者; ③ ASA分级≤Ⅲ级患者。同时排除: ① 合并肺、肝、肾功能障碍、凝血功能异或药物过敏史患者; ② 既往患有精神病、身心疾病患者; ③ 合并严重慢性疾病患者。其中,全身麻醉组患者男25例,女15例; 年龄61~81岁,平均年龄为(68.50±4.90)岁; 手术时间80~153 min, 平均(95.70±23.50) min; 失血量260~450 mL, 平均(330.40±78.50) mL; 胫腓骨骨折10例,股骨颈骨折8例,踝关节骨折5例,髋关节骨折17例;交通伤26例,摔伤10例,其他外伤4例。联合麻醉组患者男24例,女16例; 年龄63~80岁,平均年龄为(68.00±6.80)岁; 手术时间85~166 min, 平均(96.90±20.70) min; 失血量270~480 mL, 平均(350.80±89.50) mL; 胫腓骨骨折11例,股骨颈骨折7例,踝关节骨折3例,髋关节骨折19例;交通伤27例,摔伤10例,其他外伤3例。2组患者性别、年龄、手术时间、失血量、骨折类型与外伤类型等一般情况比较差异无统计学意义(P>0.05), 具有可比性。
1.2 方法
所有患者禁食、禁饮6~8 h, 并开放静脉通道,其中全身麻醉组给予全身麻醉,即静脉注射0.05 mg/kg咪达唑仑(江苏恩华药业股份有限公司生产,国药准字H10980026)+0.4 μg/kg枸橼酸舒芬太尼(宜昌人福药业有限责任公司生产,国药准字H20054172)+1.5 mg/kg长链脂肪乳(广州百特侨光医疗用品有限公司生产,国药准字H20010210)+0.15 mg/kg苯磺顺阿曲库铵(江苏恒瑞医药股份有限公司生产,国药准字H20060869), 诱导完毕后气管插管,以4 μg/mL丙泊酚(四川国瑞药业有限责任公司生产,国药准字H20040079)+6 ng/mL枸橼酸舒芬太尼并间断推注顺苯硫酸阿曲库铵维持麻醉。联合麻醉组患者则采取腰硬联合麻醉,即采用患侧在下侧卧位于L3、L4椎间隙进行硬膜外穿刺, 25G脊麻针于蛛网膜下腔进入并观察脑脊液,并缓慢注入8~12 mg盐酸罗哌卡因(齐鲁制药有限公司生产,国药准字H20052690), 并于硬膜外置管同时调节平面。
1.3 检测方法
分别记录麻醉诱导前(T0)、麻醉诱导后即刻(T1)、手术即刻(T2)、术中30 min(T3)、手术结束即刻(T4)与术后30 min(T5)的收缩压(SBP)、平均动脉压(MAP)、心率(HR)与血氧饱和度(SpO2)水平。疼痛情况采用视觉模拟评分法(VAS)评估; 舒适度情况、认知水平分别采用舒适度状态量表(BCS)、简易智力状态检查量表(MMSE)进行评价,分数越高代表疼痛越明显或舒适度与认知水平越高。
1.4 统计学分析
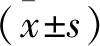
2 结 果
2.1 2组患者围术期生命体征监测结果比较
2组患者T0与T1SBP与MAP水平比较无显著差异(P>0.05), 但联合麻醉组患者T2、T3、T4与T5SBP与MAP水平均显著高于全身麻醉组,差异具有统计学意义(P<0.05); 2组T0~T5HR与SpO2水平比较无显著差异(P>0.05)。见表1。
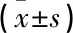
表1 2组患者围术期生命体征监测结果比较
SBP: 收缩压; MAP: 平均动脉压; HR: 心率; SpO2: 血氧饱和度。 与全身麻醉组比较, *P<0.05。
2.2 2组患者治疗前后疼痛、舒适度与认知水平比较
2组患者术前与术后7 d VAS评分、BCS评分与MMSE评分均无显著差异(P>0.05); 联合麻醉组患者术后即刻、1、3 d VAS评分均显著低于全身麻醉组, BCS、MMSE评分均显著高于全身麻醉组,差异具有统计学意义(P<0.05)。见表2。
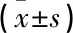
表2 2组患者治疗前后疼痛、舒适度与认知水平比较 分
VAS: 视觉模拟评分法; BCS: 舒适度状态量表; MMSE: 简易智力状态检查量表。与全身麻醉组比较, *P<0.05。
2.3 2组患者围术期相关麻醉指标比较
联合麻醉组患者进食时间、术后24 h镇痛泵按压次数、下床时间与术后24 h舒芬太尼补救率均显著低于全身麻醉组,差异具有统计学意义(P<0.05)。见表3。
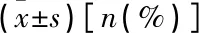
表3 2组患者围术期相关麻醉指标比较
与全身麻醉组比较, *P<0.05。
2.4 2组患者安全性比较
2组患者低血压、呼吸抑制、心动过缓与术后认知功能障碍(POCD)单项不良反应发生率无显著差异(P>0.05), 但联合麻醉组总不良反应发生率显著低于全身麻醉组,差异有统计学意义(P<0.05)。见表4。
3 讨 论
外伤骨折发生率逐年上升,目前已成为社会普遍公共卫生问题,其中外科下肢骨折是常见的类型之一。据最新流行病学资料[3- 4]显示,下肢骨折占全部骨折的25%以上,是目前临床上最常见的骨折类型,其中老年群体是下肢骨折高发人群,该群体较为特殊,具有骨质疏松严重、手术耐受力低、麻醉苏醒差等特点,加上下肢骨折手术本身创伤较大,术中突发情况较多,在手术与麻醉治疗过程中易发生不良结局,尤其部分患者存在苏醒后认知障碍等问题,因此在临床上需要格外注意。

表4 2组患者安全性比较
POCD: 术后认知功能障碍。
与全身麻醉组比较, *P<0.05。
全身麻醉是临床上治疗下肢手术应用最为广泛的方式之一,是将麻醉药经静脉、肌肉或呼吸道注入并达到全身痛觉、反射与神志消失的目的,同时采取气管插管与生命体征监测等措施,并通过代谢逐渐实现麻醉苏醒,是临床外科必不可少的医疗技术[5-6]。老年人群对于全身麻醉较为严格,对药物浓度与维持剂量要求极高,与其他人群相比较,更容易在麻醉后产生POCD, 造成患者神经错乱、焦虑与记忆力减退等[7-8]。其中机体神经系统自我调节能力存在问题是造成麻醉后预后不良的主要原因之一。POCD是神经系统自我调节紊乱的特殊表现,麻醉方式的选择则显得尤为重要[9-10]。腰硬联合麻醉是目前临床上较为新型的麻醉方式,属于椎管内麻醉技术,是通过于L3、L4椎间隙进行硬膜外穿刺,将25G脊麻针于蛛网膜下腔进入并进行注药的局麻方式,可有效阻滞传入神经,松弛肌肉组织,具有易受控制、不良反应小、应激波动小等优点,因此在临床上逐渐推广[11-15]。
本研究结果显示,联合麻醉组患者T2、T3、T4与T5SBP与MAP水平均显著高于全身麻醉组,表明联合麻醉在诱导成功后的麻醉效果更佳,对于患者生命体征的控制更为稳定,因此降低了血流动力学突变的可能性与危险性。联合麻醉组术后即刻、1、3 d VAS评分均显著低于全身麻醉组, BCS、MMSE评分均显著高于全身麻醉组,表明联合麻醉在术后仍具备一定的镇痛作用,并且患者术后舒适度与认知水平有所改善,为术后预后起到积极的作用。联合麻醉组进食时间、术后24 h镇痛泵按压次数、下床时间与术后24 h舒芬太尼补救率均显著低于全身麻醉组,表明联合麻醉的麻醉效果持续性较优,可提升患者恢复效率,降低麻醉补救率。总体不良反应率显著低于全身麻醉组[16-18], 充分表明联合麻醉可降低麻醉本身存在的危险,降低不良反应发生率,保证安全性,适用于较为特殊的老年人群。
综上所述,腰硬联合麻醉可有效稳定围术期患者生命体征,减少血流动力学波动,提升术后预后效果,减少认知损伤,从而提升临床效果与效率,减少不良反应[19-20]。
