血糖变异性与冠状动脉粥样硬化的相关性分析
2019-07-01蒲云飞王沛坚冉擘力
蒲云飞 王沛坚 冉擘力

【摘要】 目的 分析血糖變异性与冠状动脉粥样硬化在不同人群中的差异, 探讨两者间的影响及其可能机制。方法 118例行选择性冠状动脉造影患者, 根据是否合并冠心病和2型糖尿病分为A组(32例, 无冠心病、无2型糖尿病)、B组(8例, 无冠心病、有2型糖尿病)、C组(36例, 有冠心病、无2型糖尿病)和D组(42例, 有冠心病和2型糖尿病)。所有研究对象完成常规数据检测, 根据冠状动脉造影结果计算冠状动脉病变Gensini积分。B组和D组接受72 h动态血糖监测, 计算平均血糖波动幅度(MAGE)、血糖平均绝对差(MODD)、平均餐后血糖波动幅度(MPPGE)等指标, 比较四组各项指标的差异, 进一步分析Gensini积分与影响因素的相关性及其独立危险因子。结果 与A组比较, B组和D组的年龄、收缩压、糖化血红蛋白(HbA1c)、超敏C反应蛋白(hs-CRP)更高, 差异有统计学意义(P<0.05)。与B组比较, D组的MAGE、MPPGE、hs-CRP、Gensini积分更高, 体质量指数(BMI)更低, 差异有统计学意义(P<0.05), 但年龄、HbA1c、收缩压、舒张压、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)和甘油三酯(TG)水平、性别、吸烟史比较, 差异无统计学意义(P>0.05)。Gensini积分与HbA1c、MAGE、MPPGE、hs-CRP水平呈正相关(r=0.651、0.675、0.718、0.714, P<0.05), 与年龄、收缩压无关。MAGE、MPPGE是影响Gensini积分的独立危险因子。结论 血糖变异性大可能导致更严重的冠状动脉粥样硬化, 内皮功能损害可能参与了其中的过程。
【关键词】 血糖变异性;2型糖尿病;冠状动脉粥样硬化;内皮功能损害
DOI:10.14163/j.cnki.11-5547/r.2019.02.001
【Abstract】 Objective To analyze the differences between blood glucose variability and coronary atherosclerosis in different populations, and to explore the effects and possible mechanisms between them. Methods A total of 118 patients with selective coronary angiography were divided by whether complicated with coronary heart disease and type 2 diabetes mellitus in group A (32 cases, without coronary heart disease and type 2 diabetes mellitus), group B (8 cases, without coronary heart disease but type 2 diabetes mellitus), group C(36 cases, without type 2 diabetes mellitus but coronary heart disease), and group D (42 cases, with coronary heart disease and type 2 diabetes mellitus). All subjects completed routine data testing and calculated Gensini scores for coronary lesions based on coronary angiography results. Group B and group D were monitored for72 hours. The mean amplitude of glycemic excursions (MAGE), mean of daily differences (MODD), mean postprandial glucose excursion (MPPGE) and other indicators were calculated. The differences among the four groups were compared, and the correlation between Gensini integral and influencing factors and its independent risk factors were further analyzed. Results Compared with group A, group B and group D had higher age, systolic blood pressure, glycosylated hemoglobin (HbA1c) and hypersensitive C-reactive protein (hs-CRP), and the difference was statistically significant (P<0.05). Compared with group B, group D had higher MAGE, MPPGE, hs-CRP and Gensini integral, and lower body mass index (BMI). Their difference was statistically significant (P<0.05), but there was no statistically significant difference in age, HbA1c, systolic blood pressure, diastolic blood pressure, total cholesterol (TC), high density lipoprotein cholesterol (HDL-C), low density lipoprotein cholesterol (LDL-C) and triglyceride (TG) levels, sex, smoking history (P>0.05). Gensini score was positively correlated with HbA1c, MAGE, MPPGE and hs-CRP levels (r=0.651, 0.675, 0.718, 0.714, P<0.05), but not with age and systolic blood pressure. MAGE and MPPGE are independent risk factors affecting Gensini integral. Conclusion High blood glucose variability may lead to more severe coronary atherosclerosis, and endothelial dysfunction may be involved in the process.
【Key words】 Blood glucose variability; Type 2 diabetes mellitus; Coronary atherosclerosis; Endothelial dysfunction
近年来, 我国糖尿病发病率逐年升高, 糖尿病已被证实是冠心病的等危症, 糖尿病患者的冠心病发生率是非糖尿病患者的2~4倍[1, 2]。然而, 有学者观察到, 当通过强化降糖治疗HbA1c得到良好控制时, 心肌梗死的发生率下降并不明显[3]。1995年糖尿病控制与并发症研究报告指出:在同样HbA1c水平下, 强化治疗组5~9年视网膜病变的发病风险明显低于常规治疗组[4]。近年研究表明[5-10], 糖尿病的预后及慢性并发症的发生和发展不仅与整体血糖水平的升高密切相关, 而且与血糖变异性也有密切关系。血糖变异性越大, 慢性并发症的发生率越高、预后越差。关于血糖变异性对冠状动脉粥样硬化的影响及其机制, 既往研究较少, 且血糖监测方法不够精确。本研究采用动态血糖监测系统(continuous glucose monitoring system, CGMS)反映血糖变异性情况[11], 对冠状动脉粥样硬化狭窄程度采用美国心脏病协会制定的Gensini积分法[12], 能较准确地反映血糖变异性对冠状动脉病变程度的影响, 分析血糖变异性与冠状动脉粥样硬化在不同人群中的差异, 探讨两者间的影响及其可能机制, 为冠心病和糖尿病的防治提供一定的临床研究依据。现报告如下。
1 资料与方法
1. 1 一般资料 选取2016年8月~2018年1月行选择性冠状动脉造影患者118例, 均经冠状动脉造影和糖尿病筛查, 根据是否合并冠心病和2型糖尿病分为A组(32例, 无冠心病、无2型糖尿病)、B组(8例, 无冠心病、有2型糖尿病)、C组(36例, 有冠心病、无2型糖尿病)和D组(42例, 有冠心病和2型糖尿病)。冠心病诊断采用美国心脏病协会和美国心脏病学会造影指南关于冠心病的诊断标准。由心内科心导管专业医师采用全数字化平板心血管造影系统(德国西门子公司)对入选患者行冠状动脉造影检查, 以冠状动脉造影定量分析法测量左主干、左前降支、左回旋支、右冠状动脉及其大分支中任一支狭窄≥50%为冠心病确诊标准。2型糖尿病诊断采用2010年美国糖尿病协会糖尿病诊断标准:①HbA1c≥6.5%;②空腹血糖(FPG)≥7.0 mmol/L, 空腹定义为至少8 h内无热量摄入;③口服糖耐量试验时2 h血糖≥11.1 mmol/L;④伴有典型的高血糖或高血糖危象症状的患者, 随机血糖≥11.1 mmol/L。排除标准:①1型糖尿病、糖尿病急性并发症、各种急慢性感染;②近1个月内发生急性心肌梗死、心绞痛;③近3个月内改变降糖方案;④近6个月内有创伤、手术、服用抗氧化药物;⑤严重肝、肾疾病、肿瘤及免疫系统疾病。该研究通过重庆市人民医院伦理委员会审查。所有患者入院后完成病史询问, 采集一般情况资料, 测定身高、体质量、心率、血压等, 计算体质量指数(body mass index, BMI)等。
1. 2 方法 生化指标测定采用西门子advia 2400全自動生化分析仪, 包括血浆血糖、总胆固醇 (total cholesterol, TC)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol, LDL-C)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol, HDL-C)、甘油三酯(triglyceride, TG)、超敏C反应蛋白(high-sensitivity C-reactive protein, hs-CRP)等。HbA1c采用高压液相离子交换层析法测定(日本Tosoh-G8全自动HbA1c分析仪)。采用CGMS, (美国美敦力公司)行72 h动态血糖监测。通过皮下感应探头每天自动记录的288个血糖值来反映全天血糖变异性情况, 监测期间至少每天输入4次指血血糖对探头信息进行校正。收集监测数据统计如下指标:平均血糖波动幅度(mean amplitude of glycemic excursions, MAGE)、血糖平均绝对差(mean of daily differences, MODD)、平均餐后血糖波动幅度(mean postprandial glucose excursion, MPPGE)。所有患者在CGMS完成之前均维持原降糖治疗方案不变。
1. 3 冠状动脉血管图像记录分段判定标准 采用Gensini积分法对各支冠状动脉病变行定量分析:管腔狭窄<25%为1分;25%~49%为2分;50%~74%为4分;75%~89%为8分;90%~98%为16分;≥99%为32分。所得积分乘以相应血管节段不同权重系数(左主干病变:分值×5.0;左前降支病变:近端×2.5, 中段×1.5, 远端×1.0;对角支病变:第1对角支×1.0, 第2对角支×0.5;左回旋支病变:近端×2.5, 远端×1.0;后降支×1.0;后侧支×0.5;右冠状动脉病变:近、中、远和后降支均×1.0)。冠状动脉病变Gensini积分为各节段积分之和。
1. 4 统计学方法 采用SPSS19.0统计学软件对数据进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验;所有变量均行正态性检验和方差齐性检验;相关性分析采用Pearson相关和多元逐步回归分析。P<0.05表示差异具有统计学意义。
2 结果
2. 1 四组临床指标比较 与A组比较, B组和D组的年龄、收缩压、HbA1c、hs-CRP更高, 差异有统计学意义(P<0.05)。与B组比较, D组的MAGE、MPPGE、hs-CRP、Gensini积分更高, BMI更低, 差异有统计学意义(P<0.05), 但年龄、HbA1c、收缩压、舒张压、TC、LDL-C、HDL-C和TG水平、性别、吸烟史比较, 差异无统计学意义(P>0.05)。见表1。
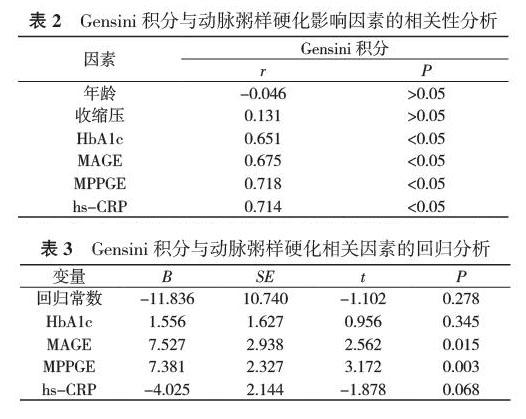
2. 2 Gensini积分与动脉粥样硬化影响因素的相关性分析
选择D组中较A组或B组差别较大的数据, 包括年龄、收缩压、HbA1c、MAGE、MPPGE、hs-CRP, 采用Pearson相关性分析分析其与Gensini积分的关系, Gensini积分与HbA1c、MAGE、MPPGE、hs-CRP水平呈正相关(r=0.651、0.675、0.718、0.714, P<0.05), 与年龄、收缩压无关。见表2。
2. 3 Gensini积分与动脉粥样硬化相关因素的回归分析 以Gensini积分作为因变量, 各相关因素作为自变量进行多因素逐步回归分析表明, MAGE、MPPGE是影响Gensini积分的独立危险因子, HbA1c不作为独立危险因子, hs-CRP可能参与了动脉粥样硬化的过程。见表3。
3 讨论
据文献报道, 糖尿病患者70%~80%死于心血管系统并发症, 而其中75%死于冠心病。冠心病合并糖尿病患者, 并存心血管危险因素多, 冠状动脉病变严重且弥漫[5, 6]。英国前瞻性糖尿病研究证实HbA1c水平可以预测心肌梗死的患病率[13]。然而, 有学者观察到, 当HbA1c通过强化治疗得到良好控制时, 心肌梗死的发生率下降并不明显。在同样HbA1c水平下, 强化治疗组5~9年视网膜病变的发病风险明显低于常规治疗组[4]。从本研究结果看出, 合并糖尿病的冠心病患者与不合并糖尿病的冠心病患者比较, 前者的Gensini积分更高, 冠状动脉粥样硬化病变程度更严重。
血糖变异性是指机体血糖在一定时间内变化的离散趋势, 是评估糖尿病患者血糖控制的指标之一, CGMS是评价血糖变异性的金标准。近年研究表明, 糖尿病的预后及慢性并发症的发生和发展不仅与整体血糖水平的升高密切相关, 而且与血糖变异性也有密切关系。血糖变异性越大, 慢性并发症的发生率越高、预后越差[14-16]。本研究结果提示, 合并冠心病的糖尿病患者比不合并冠心病的糖尿病患者的血糖變异性更大, 但HbA1c、血压、血脂水平无明显升高。且血糖变异性高是导致动脉粥样硬化的独立危险因子, 两者密切相关。
内皮细胞功能失调与损伤是糖尿病慢性血管并发症的始动环节[17, 18], 目前所知高血糖通过不同代谢路径产生活性氧, 诱导血管内皮细胞内的氧化应激反应, 产生C反应蛋白等多种氧化应激产物, 介导了血管内皮细胞的损伤和内皮功能的异常。本研究结果提示, 合并冠心病的糖尿病患者比不合并冠心病的糖尿病患者不仅血糖变异性更大, hs-CRP也更高, 提示其内皮炎症反应可能更重, 且hs-CRP是导致动脉粥样硬化的独立危险因子。本研究结果表明, 合并糖尿病的冠心病患者比无糖尿病的冠心病患者的Gensini积分更高, 冠状动脉粥样硬化病变程度更严重。
综上所述, 血糖变异性大可能导致更严重的冠状动脉粥样硬化, 内皮功能损害增高可能参与了其中的过程。
参考文献
[1] Fujihara K, Matsubayashi Y, Yamamoto M, et al. Impact of body mass index and metabolic phenotypes on coronary artery disease according to glucose tolerance status. Diabetes & Metabolism, 2017, 43(6):543-546.
[2] Olson JC, Edmundowicz D, Becker DJ, et al. Coronary calcium in adults with type 1 diabetes: a stronger correlate of clinical coronary artery disease in men than in women. Diabetes, 2000, 49(9):1571.
[3] 王先令, 陆菊明. 血糖波动对糖尿病预后及其慢性并发症发生发展的影响. 国外医学·内分泌学分册, 2005, 25(3):169-173.
[4] Group CCT. The relationship of glycemic exposure (HbA1c) to the risk of development and progression of retinopathy in the diabetes control and complications trial. Diabetes, 1995, 44(8):968-983.
[5] Piconi L, Quagliaro L, Assaloni R, et al. Constant and intermittent high glucose enhances endothelial cell apoptosis through mitochondrial superoxide overproduction. Diabetes/metabolism research and reviews, 2006, 22(3):198-203.
[6] Aldorzi HM, Tamim HM, Arabi YM. Glycaemic fluctuation predicts mortality in critically ill patients. Anaesthesia & Intensive Care, 2010, 38(4):695-702.
[7] Zoppini G, Verlato G, Targher G, et al. Variability of body weight, pulse pressure and glycaemia strongly predict total mortality in elderly type 2 diabetic patients. The Verona Diabetes Study. Diabetes Metab Res Rev, 2010, 24(8):624-628.
[8] Zoppini G, Verlato G, Targher G, et al. Is fasting glucose variability a risk factor for retinopathy in people with type 2 diabetes? Nutrition Metabolism & Cardiovascular Diseases, 2009, 19(5):334-339.
[9] Okada K, Hibi K, Gohbara M, et al. Association between blood glucose variability and coronary plaque instability in patients with acute coronary syndromes. Cardiovascular Diabetology, 2015, 14(1):111.
[10] Jung HS. Clinical implications of glucose variability: chronic complications of diabetes. Endocrinology & Metabolism, 2015, 30(2):167-174.
[11] Kakizaki Y, Fujita T, Takahashi T, et al. Evaluation of the CGMs in type-2 diabetic patients switched from Liraglutide and Insulin Degludec to Liraglutide and Insulin Degludec/Aspart. Diabetes Research and Clinical Practice, 2016, (120):S111.
[12] Sinning C, Lillpopp L, Sebastian Appelbaum. Angiographic score assessment improves cardiovascular risk prediction: the clinical value of SYNTAX and Gensini application. Clinical Research in Cardiology, 2013, 102(7):495-503.
[13] None. U. K. Prospective Diabetes Study 16: Overview of 6 Years\" Therapy of Type II Diabetes: A Progressive Disease. Diabetes, 1995, 44(11):1249-1258.
[14] 何霞, 唐煒立, 周智广, 等. 2型糖尿病患者血糖波动与亚临床动脉粥样硬化的关系. 中国动脉硬化杂志, 2007, 15(10):759-762.
[15] 龙颖琳, 刘仲奇, 刘灿. 波动性高血糖致血管重构作用. 中国动脉硬化杂志, 2013, 21(8):763-768.
[16] 张元春, 罗常有, 尹庆, 等. 冠心病血糖异常患者炎症因子与糖化血红蛋白的关系. 中国动脉硬化杂志, 2009, 17(11):925-928.
[17] Shi Y, Vanhoutte PM. Macro-and microvascular endothelial dysfunction in diabetes. Journal of Diabetes, 2017, 9(5):434-449.
[18] Vanhoutte PM, Shimokawa H, Feletou M, et al. Endothelial dysfunction and vascular disease - a 30th anniversary update. Acta Physiologica, 2016, 219(1):22-96.
[收稿日期:2018-07-26]
