早期康复训练结合Orem自理模式对交叉韧带损伤患者的影响研究
2019-06-22闫丹丹赵东旭
闫丹丹,赵东旭
(1.长春中医药大学护理学院,长春 130117;2.长春中医药大学儿科诊疗基地,长春 130021)
十字韧带损伤是一种较为常见的运动损伤[1],常因暴力直接撞击胫骨上端前侧所致,且常合并胫骨棘撕脱骨折[2]。关节镜下交叉韧带重建是治疗该病的常用手段,具有微创、视野清晰、住院时间短、术后恢复快等优势[3],然而,术后膝关节功能恢复往往要取决于早期康复训练。传统康复训练模式患者及家属多被动接受及依赖护理,缺乏一定的主动性,导致护理强度高,康复效果有限。Orem 的自我护理模式强调自我效能的作用,认为护理是一种辅助服务,主张充分调动患者的主动性,将被动转为主动,并注意患者的自我效能。目前Orem自理模式在膝关节置换术后早期功能锻炼中已取得肯定效果[4],但对交叉韧带损伤患者临床干预中的作用尚未明确。因此,为探讨早期康复训练结合Orem 自理模式对交叉韧带损伤患者的影响,现对医院收治的82 例患者展开了相关研究,报道如下:
1 资料和方法
1.1 一般资料 取2015年5月-2017年8月期间节镜下行交叉韧带重建术的韧带损伤患者82 例作为受试者。1)纳入标准:经西医诊断为交叉韧带损伤;年龄≥18 岁;择期行交叉韧带重建术,病程为3 周到17 个月;意识清楚,理解力正常,可配合问卷调查和量表评分;患者及家属均知情且自愿签署研究同意书;经医院伦理委员会审批通过。2)排除标准:伴有心肺等器质性功能疾病;有精神病史或药物依赖史者;合并严重脑血管疾病者;合并全身恶性肿瘤者;合并自身免疫性疾病者;合并血液系统疾病者;妊娠或哺乳期女性;无法配合研究者。使用随机数字表法将患者分为对照组和观察组,各41 例。对照组男性27 例,女14 例;年龄22 ~43 岁,平均(29.6±6.2)岁;病程3 周~15 个月,平均(10.2±3.4)个月;致伤原因:运动伤18 例,交通事故伤10 例,日常生活损伤5 例,工伤8 例;合并半月板或软骨损伤18 例。观察组有男性28 例和女性13 例;年龄21 ~42 岁,平均(29.4±6.4)岁;病程3 周~16 个月,平均(10.5±3.7)个月;致伤原因:运动损伤19 例,交通事故11 例,日常损伤4 例,工伤7 例;合并半月板或软骨损伤19 例。2组之间差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 术后使用早期康复训练。患肢术后使用加压包扎,支架固定,行伸直练习,使患侧肢体伸直,进行肌力和伸屈训练,术后1 d 做股四头肌收缩运动,膝关节活动(伸直或下压)15 ~20 次/组,10组/d;术后2 d 进行术侧膝关节活动度练习,坐位,术侧膝下垫枕抬高,伸直膝部10 s 后放松,5 ~10 min/次,3 次/d;术后3 d 进行关节功能操练机锻炼,屈膝角度从0°~30°开始,0.5 h/次,2 次/d,按5°~10°速度递增,1 周内增加至90°,同时行直腿抬高训练,20 min/次,3 次/d,随后转变为主动屈膝训练;遵医嘱扶拐下地行走,循序渐进地行部分负重训练;术后2 ~4 周进行负重及本体感觉训练、平衡力训练,加强患侧膝关节活动度,强化行走步态指导,延长训练时间;术后1 ~3 个月进行关节稳定训练,完全负重,恢复日常活动,鼓励患者参与低强度体育活动,增加全蹲训练及弹跳训练;术后4 ~6 个月进行抗阻力训练及本体感觉恢复锻炼,骑自行车、游泳等适当加速膝关节功能恢复。
1.2.2 观察组 在对照组基础上,增加了Orem 自理模式,指导康复训练。训练前使用问卷调查每名患者的一般情况,如教育程度、职业、对膝关节交叉韧带损伤的认知程度、自理能力等,为每位患者的特定针对个性化护理及自理程序,将Orem 自理模式应用到康复训练全过程,主要有完全补偿、部分补偿和补充教育支持,以确保满足患者的自理需要。1)完全补偿护理。术后6 h 内患者缺乏自主能力,予以全补偿护理,密切观察患者的生命指征,按时巡视,观察切口恢复及出血情况,更换敷料,严格无菌操作,确保引流通畅,协助患者调整体位,观察肢体感觉及血液循环状况,若有异常立即报告医师,记录患者出入量,确保体液平衡;患肢垫下肢垫,屈曲15°~30°,膝关节冰敷,用弹力绷带加压包扎,可促进下肢静脉回流,同时指导患者在床上进行简单的上肢活动,帮助扩胸、叩背,避免气道堵塞,给予患者足底静脉泵训练,避免血栓形成。2)部分补偿性护理。术后等患者生命体征平稳且痛感减轻后,转为部分补偿护理,指导其参与到护理过程,自行洗漱、进食,在家属的配合下开始康复训练,教会患者有效咳嗽、深呼吸、有效咳痰,进行患肢肌力训练、直腿抬高练习、踝泵练习等,由家属辅助,强化患者患肢肌力,术后1 周接受膝关节主动屈伸练习和平衡练习。3)辅助教育支持。在康复训练期间最大限度为患者提供疾病相关知识及康复训练信息,确定患者有能力完全自理后为其提供训练场所及必要支持。注重情感和信息支持,将心理护理贯穿到整个护理过程中,和患者交流沟通,评估其心理状况,安抚患者,并告知医疗技术水平及手术成功率及相同患者康复现状,减轻患者焦虑及担忧,提高其康复信心,并加强与家属沟通,要求家属鼓励患者,监督及协助患者康复训练,予以关心和鼓励,使其获得家庭支持,提高积极性。信息教育支持包括术前指导、并发症预防教育及锻炼指导、饮食指导。在手术前告知每个检查的重要性并获得患者配合;告知并发症先兆,督促患者密切监测伤口状况,避免感染,定时按摩受压部位,避免压疮,并积极进行运动锻炼,促进肌力恢复,并坚持康复训练;手术前解释康复训练的有效性和必要性,指导患者进行正确的康复锻炼;教患者学会饮食调节,术后进食高蛋白、高钙、高维生素饮食,远离辛辣、刺激,督促患者多食果蔬,少量多餐,养成良好的饮食习惯,提高免疫力、抵抗力,促进伤口恢复。
1.3 观察指标 1)膝关节功能评定。使用膝关节功能评分(HSS)[5],Lysholm 评分(LKSS)[6]在干预前和干预6 个月来评定患者膝关节功能的变化,HSS 主要有疼痛(30 分)、功能(22 分)、活动度(18 分)、肌力(10 分)、屈曲畸形(10 分)、稳定性(10 分)等维度,分数越高,表明功能越好;LKSS表有不稳定(25分)、疼痛(25 分)、交锁(15 分)、肿胀(10 分)、爬楼梯(10 分)、跛行(5 分)、支撑(5 分)、下蹲(5分)等方面,总分100 分,正常:100 分;优:>80 分;良:≥70 分;可:≥60 分;差:<60 分。2)自我效能评定。使用一般自我效能感量表(GSES)[7]在干预前和干预6 个月评定患者自我效能的变化,量表包括10 个条目,用于评定自我对待事情、解决难题的能力,每项1 ~4 分,分数越高,表示效能越高。3)日常生活能力评定。使用Barthel 指数表(BI)[8]在干预前和干预6 个月评定患者日常生活能力的改善状况,量表包括洗澡、如厕、进食、穿衣、修饰、穿衣转移、大小便控制等方面,总共100 分,分数越高,表示患者自理能力越强。4)并发症观察。统计2组术后并发症的发生率。
1.4 统计学方法 数据使用SPSS 19.0 软件分析,计数资料使用构成比(%)表示,选取χ2检验;计量资料采用均数±标准差(±s)表示,进行t检验;P<0.05为差异有统计学意义。
2 结果
2.1 2组干预前后HSS 评分比较 见表1。
2.2 2组干预前后LKSS 评分比较 见表2。
2.3 2组干预前后GSES表及BI指数评分比较 见表3。
2.4 2组术后并发症发生率比较 见表4。
表1 2组干预前后HSS 评分比较(± s,n = 41) 分
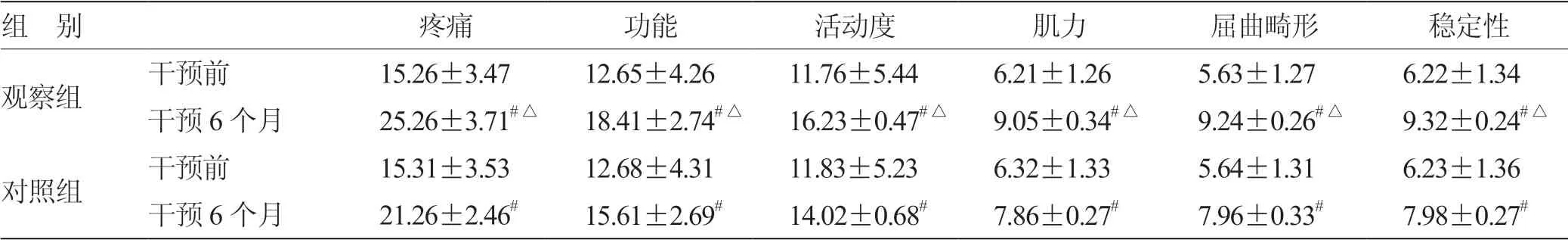
表1 2组干预前后HSS 评分比较(± s,n = 41) 分
注:与同组干预前比较,# P <0.05;与对照组干预6 个月比较,△P <0.05
组 别 疼痛 功能 活动度 肌力 屈曲畸形 稳定性观察组 干预前 15.26±3.47 12.65±4.26 11.76±5.44 6.21±1.26 5.63±1.27 6.22±1.34干预6 个月 25.26±3.71#△ 18.41±2.74#△ 16.23±0.47#△ 9.05±0.34#△ 9.24±0.26#△ 9.32±0.24#△对照组 干预前 15.31±3.53 12.68±4.31 11.83±5.23 6.32±1.33 5.64±1.31 6.23±1.36干预6 个月 21.26±2.46# 15.61±2.69# 14.02±0.68# 7.86±0.27# 7.96±0.33# 7.98±0.27#
表2 2组干预前后LKSS 评分比较(± s ,n = 41) 分
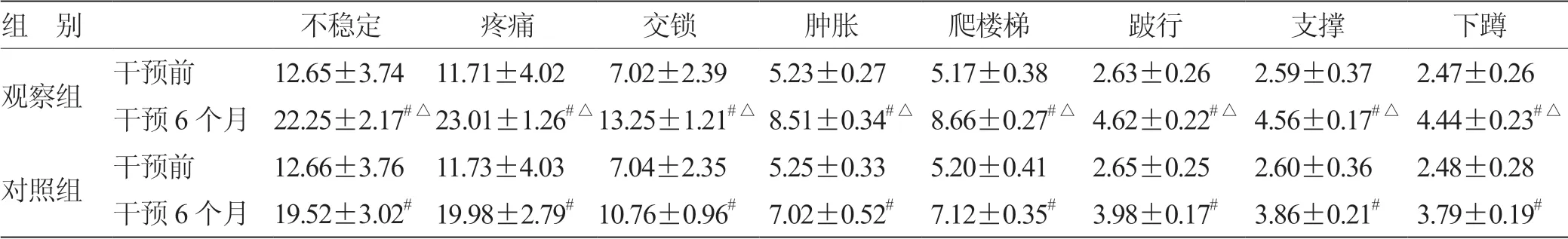
表2 2组干预前后LKSS 评分比较(± s ,n = 41) 分
注:与同组干预前比较,# P <0.05;与对照组干预6 个月比较,△P <0.05
组 别 不稳定 疼痛 交锁 肿胀 爬楼梯 跛行 支撑 下蹲观察组 干预前 12.65±3.74 11.71±4.02 7.02±2.39 5.23±0.27 5.17±0.38 2.63±0.26 2.59±0.37 2.47±0.26干预6 个月 22.25±2.17#△23.01±1.26#△13.25±1.21#△8.51±0.34#△8.66±0.27#△4.62±0.22#△4.56±0.17#△4.44±0.23#△对照组 干预前 12.66±3.76 11.73±4.03 7.04±2.35 5.25±0.33 5.20±0.41 2.65±0.25 2.60±0.36 2.48±0.28干预6 个月 19.52±3.02# 19.98±2.79# 10.76±0.96# 7.02±0.52# 7.12±0.35# 3.98±0.17# 3.86±0.21# 3.79±0.19#
表3 2组干预前后GSES 表及BI 指数评分比较(± s,n = 41) 分
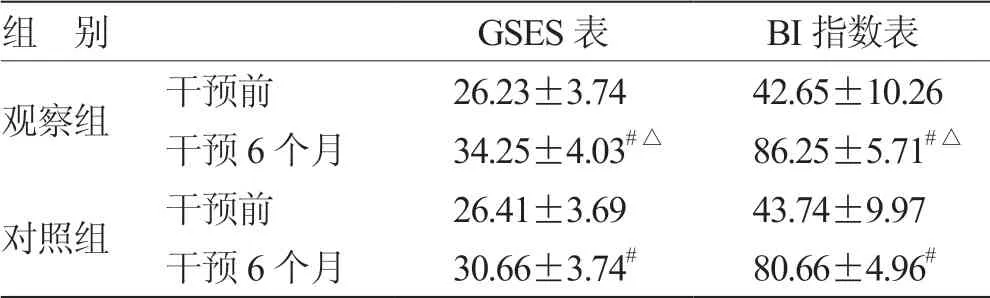
表3 2组干预前后GSES 表及BI 指数评分比较(± s,n = 41) 分
注:与同组干预前比较,# P <0.05;与对照组干预6 个月比较,△P <0.05
组 别 GSES 表 BI 指数表观察组 干预前 26.23±3.74 42.65±10.26干预6 个月 34.25±4.03#△ 86.25±5.71#△对照组 干预前 26.41±3.69 43.74±9.97干预6 个月 30.66±3.74# 80.66±4.96#
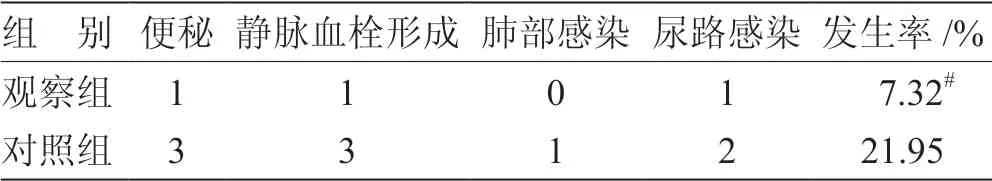
表4 2组术后并发症发生率比较 例
3 讨论
交叉韧带损伤多由运动和交通伤引起,严重影响膝关节稳定性,加速了关节退变,影响患者肢体功能和生活质量[9-10]。目前,关节镜下交叉韧带重建是治疗该此病的首选,但膝关节解剖复杂,在运动、稳定性、负荷、生物力学功能恢复等方面存在一定的复杂性,如患者在手术后出现非科学关节制动或长时间卧床,则会影响膝关节的动态平衡,严重者可能导致肌肉萎缩,影响患肢功能恢复[11]。因此必须重视患者术后的康复护理。常规康复训练忽略了患者自我效能的发挥,大部分患者多为被动训练,单纯接受和依赖护理,参与率低和热情低导致康复训练效果不良[12-13]。Orem自我护理模式认为患者在心理、身体和社会方面具有不同程度的自我护理能力,当其无法维持自我需要时便会产生自理缺陷,影响其主动性和积极性的发挥,而护理则为帮扶性服务,根据患者自理缺陷和在护理方面存在的问题给予补偿性服务与教育支持,充分调动患者的主动性,可将传统的被动实践转变为积极的治疗和护理,不仅提高护理效率,还可优化患者康复训练效果[14]。Orem 模式强调护士工作的范围和重点,注重对患者自我护理能力的强化,主要围绕帮助开展而非替代,强调患者的自我效能感,注重调动患者主观能动性,促使患者参与自我健康决策和管理,充分发挥其自我保健、自我护理能力,不仅可提高患者对康复训练知识的了解,还可优化自护技能,对自我管理有重要的价值[15]。Moksnes 等[16]在围术期护理中使用Orem 自我护理模式护理半月板损伤患者,与传统护理模式相比,发现使用Orem 自我护理模式的患者恢复时间短于常规护理组,患者术后短期并发症发生率低于常规护理组。也有学者将Orem 模式用于人工髋关节置换术后护理中,发现其可明显改善患者心理状态,提高其自我效能[17-18]。
本研究中,对照组术后使用早期康复训练,观察组加用Orem 自理模式,强调个人潜能、积极性、主动性的发挥,注重调动患者的主观能动性,根据患者的自我保健缺陷,提供全补偿护理、部分补偿护理和补充教育支持。强调患者在康复训练中的主体作用,在稳定患者情绪的基础上,恢复患者日常生活能力,关注膝关节功能的恢复,结果显示,经过6 个月干预,观察组的HSS 和LKSS 评分均优于对照组,观察组的自我效能高于对照组,日常生活能力的提高也明显优于对照组,表明Orem 自我护理模式可充分发挥患者在康复训练中的作用,它动员自我效能,提高参与康复锻炼的自信心和合作能力,有助于膝关节功能和日常生活能力的恢复。此外,观察组术后并发症发生率稍低于对照组,但无统计学差异,可能与本研究入组样本数量较少有关,后续需扩充样本数量进行进一步研究。
总之,早期康复训练结合Orem 自我护理模式可改善交叉韧带损伤患者的术后康复和改善膝关节功能,提高患者的自我效能和日常生活能力,具有较高的临床应用价值。
