替罗非班联合阿替普酶治疗后循环梗死1例报告及文献复习
2019-06-20尹顺雄唐妍妍何素珍言雷刘贤俊唐荣吴辉丽
尹顺雄,唐妍妍,何素珍,言雷,刘贤俊,唐荣,吴辉丽
作者单位
425000 永州湖南省永州市中心医院神经内科
1 病例介绍
患者,男,52岁,主因“突发头晕3 h,加重伴右肢乏力1 h”于2017年9月8日14∶30入住永州市中心医院神经内科。患者于入院前3 h行走过程中突然出现头晕,头重脚轻,活动时较为明显,伴有行走不稳及恶心,未呕吐,休息后症状无缓解,入院前1 h患者头晕程度加重,持续存在,且出现右肢乏力、麻木,右上肢持物欠稳,右下肢站立费劲,伴有吐词不清,双眼球向右注视,当时恶心、呕吐数次,非喷射性,呕吐物为胃内容物,无血丝及咖啡色物体,门诊行头颅CT考虑“脑内多发腔梗灶”。诊断考虑“急性脑梗死(后循环)”,符合rt-PA静脉溶栓指征,建议溶栓治疗收入院。
既往史:高血压病史10余年,右上肢最高血压180/110 mm Hg,自行服用缬沙坦、美托洛尔,未规律监测血压;2型糖尿病史半年,未规律诊治,血糖控制不详。否认冠状动脉粥样硬化性心脏病、肾脏疾病、癫痫等病史;否认药物过敏史。否认吸烟及酗酒史。
体格检查:体温36.6 ℃,心率97次/分,呼吸20次/分,血压160/100 mm Hg(右上肢)、150/94 mm Hg(左上肢),身高165 cm,体重70 kg,BMI 25.7 kg/m2,颈部血管未闻及血管杂音,心肺腹查体无异常。神经系统查体:嗜睡,构音障碍,反应迟钝,左侧偏盲,双侧瞳孔等大等圆,直径约3 mm,双侧瞳孔对光反应稍迟钝,双侧眼球向右侧凝视,双眼球上视有垂直眼震,右侧中枢性面舌瘫,吞饮水试验(-),右侧肢体肌力Ⅳ级,右侧肢体肌张力稍高,双侧指鼻试验、跟膝胫试验欠稳准,右侧肢体腱反射(+++),右侧肢体浅感觉稍减退,右侧巴氏征(+),脑膜刺激征(-)。NIHSS评分11分,BI指数40分,ESRS评分3分。
实验室检查:血尿便常规、凝血功能、肾功能、电解质、心肌酶、血淀粉酶、脂肪酶、血脂、同型半胱氨酸、血管炎四项、蛋白C、蛋白S、血沉、尿微量白蛋白、B型钠尿肽前体、血小板聚集功能、前列腺特异性抗原示正常;入院时随机血糖14.4 mmol/L;糖化血红蛋白7.7%;肝功能示:谷丙转氨酶69.4 U/L;风湿三项示:C反应蛋白16.6 mg/L。
影像学检查:
心电图(2017-09-08):窦性心率,大致正常心电图。
头颅CT(2017-09-08 14∶45):考虑脑内多发腔梗灶(图1)。溶栓24 h后复查头颅CT(2017-09-09):脑内多发腔隙性脑梗死(图1)。
头颅MRI+DWI(2017-09-08 15∶22):双侧小脑半球、右侧枕叶多发急性脑梗死(图2)。复查头颅DWI(2017-09-16):右侧枕叶可见高信号,双侧小脑半球高信号消失(图2)。
头颅+颈部MRA(2017-09-08):颅内及颈部大动脉无明显狭窄或闭塞。
胸片(2017-09-11):双肺纹理增多、稍模糊,考虑支气管炎?
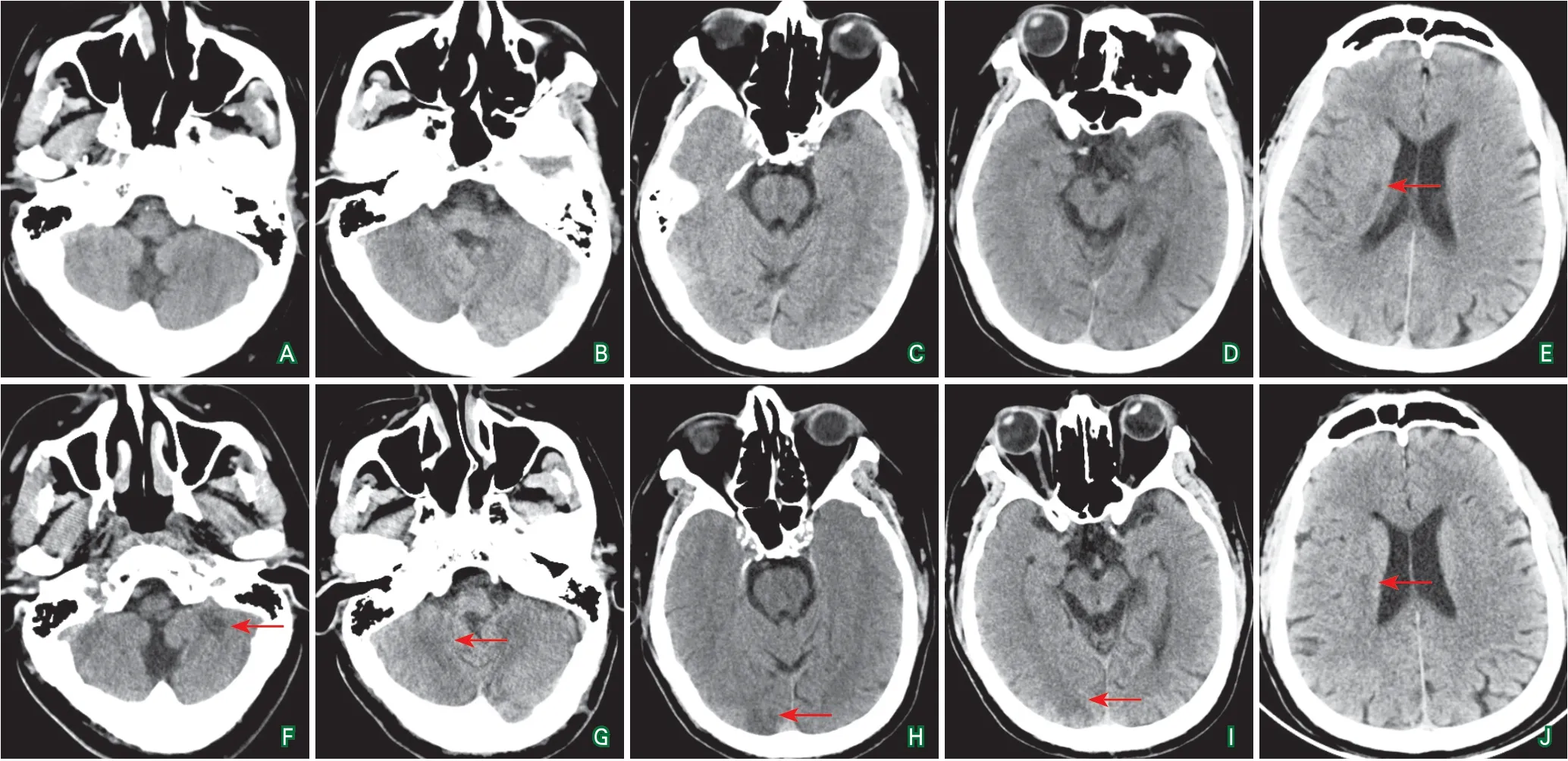
图1 患者头颅影像学结果

图2 患者头颅影像学结果
心脏彩超(2017-09-12):左室舒张功能减退,三尖瓣轻度反流。
颈部血管彩超(2017-09-12):右侧颈总动脉球部后内侧壁可见一低回声扁平斑,大小约7.2 mm×1.9 mm,左侧颈总动脉后壁可见一低回声扁平斑,大小约4.4 mm×2.0 mm,右侧锁骨下动脉后壁可见一低回声扁平斑,大小约8.5 mm×3.7 mm。
甲状腺及颈部淋巴结彩超(2017-09-12):甲状腺未见明显异常声像。
入院诊断:
急性脑梗死(基底动脉尖综合征)
椎-基底动脉系统
大动脉粥样硬化性
动脉-动脉栓塞
2型糖尿病
高血压病3级
极高危组
治疗经过:患者急性起病,神经功能缺损3 h余,有溶栓适应证,无明显禁忌证,立即启动静脉溶栓紧急预案,开通两路静脉通路,于15∶25(发病后3.5 h,入院30 min)给予rt-PA静脉溶栓,总量63 mg(70 kg×0.9 mg/kg),6.3 mg在1 min内静脉推注,余56.7 mg在60 min内微量泵泵入。同时予阿托伐他汀钙片40 mg立即口服。
考虑患者后循环梗死(基底动脉尖综合征)、入院NIHSS评分11分、溶栓过程中出现癫痫发作,病情较重,与患者家属进一步沟通同意后,于当日16∶40开始以4 mL/h(0.2 mg/h)替罗非班注射液微泵推注,维持至次日19∶25时停用(即溶栓24 h复查头颅CT后4 h停用)。
次日15∶25复查头颅CT未见出血,予阿司匹林肠溶片100 mg和氯吡格雷75 mg双抗治疗,由于患者ESRS评分3分,属于卒中复发高危人群[1],双抗7 d后改为单用氯吡格雷(75 mg,每日1次)治疗;溶栓次日起阿托伐他汀钙片(20 mg,每晚1次)调脂治疗;因患者入院后查随机血糖14.4 mmol/L,予重组甘精胰岛素及阿卡波糖降糖治疗,使3餐后2 h血糖控制在7.7~10 mmol/L范围内。住院期间患者血压高,结合既往存在高血压病史,由于病情平稳,于入院第3天予缬沙坦胶囊(80 mg,每日1次)平缓降压治疗,使血压逐步控制在130/80 mm Hg范围内。
溶栓后第6小时患者症状明显改善,NIHSS评分下降为5分,溶栓24 h后NIHSS评分为2分(仅有部分凝视及部分偏盲)。2017年9月16日复查头颅DWI提示仅右侧枕叶高信号,双侧小脑半球高信号消失,患者出院时(2017年9月18日)NIHSS评分为1分(仅有偏侧视物模糊),BI评分100分。
2 讨论
本例为中年男性,既往有高血压、糖尿病、肥胖等脑梗死危险因素,急性起病,有局灶性神经功能缺失症状体征,结合颈部血管彩超所示,右侧锁骨下动脉后壁可见低回声扁平斑,头颅MRI示双侧小脑半球、右侧枕叶多发高信号灶,提示基底动脉尖综合征,病因诊断根据中国缺血性卒中亚型(Chinese Ischemic Stroke Subclassification,CISS)分型考虑为大动脉粥样硬化性,发病机制考虑为动脉-动脉栓塞所致[2]。
本例患者发病3 h内到达医院,急查头颅CT排除ICH及占位,经神经科专科医师评分,NHISS评分为11分,目前国内外指南均推荐患者发病4.5 h内首选rt-PA静脉溶栓治疗急性脑梗死[3-4]。根据《急性缺血性卒中静脉溶栓中国卒中学会科学声明建议》,本例患者在4 h内进行了静脉溶栓治疗[5]。
急性脑梗死在rt-PA溶栓治疗的同时,通常会激活凝血系统,可引起血管再通不完全或再通延迟及微循环障碍,严重时甚至导致血管再闭塞,而目前研究发现血管再闭塞的主要原因是动脉血栓形成,在这一过程中血小板聚集是其核心步骤,血小板聚集反应的最终效应受体是血小板糖蛋白(platelet glycoprotein,GP)Ⅱb/Ⅲa受体,因此在本例患者溶栓结束后使用了能有效阻断GP Ⅱb/Ⅲa受体与纤维蛋白原结合的替罗非班,同时抑制了致聚剂诱导的血小板聚集,提高了rt-PA静脉溶栓的成功率[5-6]。本例患者rt-PA联合替罗非班静脉溶栓后24 h复查头颅CT未见出血,继续微泵推注替罗非班4 h,同时给予双抗治疗,根据患者为再发卒中高危人群,7 d后停用阿司匹林,继续氯吡格雷治疗,在溶栓24 h后患者的NIHSS评分从11分下降至2分,这表明对于本例患者,rt-PA联合替罗非班静脉溶栓是安全有效的。治疗7 d后患者复查头颅DWI示双侧小脑半球异常信号消失,且患者NIHSS评分进一步下降为1分,说明双抗治疗亦安全有效。这一病例为计划进行的急性脑梗死使用阿替普酶后早期应用替罗非班安全可行的Ⅱ期临床研究提供了一例初步有效的数据,也为急性脑梗死早期双抗治疗有效性提供了一定证据。
急性脑梗死早期有效控制血糖水平极为重要[7-9]。本例患者入院时血糖为14.4 mmol/L,根据《中国急性缺血性脑卒中诊治指南2018》建议,当血糖超过10 mmol/L时可给予胰岛素治疗,使血糖值控制在7.8~10 mmol/L,本例患者使用了长效重组甘精胰岛素,因患者的病因分型考虑大动脉粥样硬化性,有研究发现阿卡波糖不仅能降低餐后高血糖,而且能有效阻止颈动脉内膜厚度进展,本例患者联合使用了重组甘精胰岛素和阿卡波糖降糖治疗,在严密监测血糖情况下,本例血糖得到平稳控制,且未发生低血糖[10-12]。
中国指南推荐卒中后若病情稳定,血压持续≥140/90 mm Hg,无禁忌证,可于起病数天后恢复使用发病前服用的降压药或开始启动降压治疗[10,13]。该患者合并糖尿病,根据高血压合理用药指南推荐使用血管紧张素Ⅱ受体拮抗剂,且指出若患者能耐受,可使血压控制在130/80 mm Hg范围之内,该患者溶栓后病情平稳,于发病后48 h给予缬沙坦,入院48 h后血压均控制在130/80 mm Hg左右[14]。
本例患者病情得以及时控制,NIHSS评分明显下降,除了合理降糖、降压和调脂外,rt-PA静脉溶栓后早期使用替罗非班及早期双抗治疗可能发挥着重要作用。
后循环梗死约占所有脑梗死的20%,相对前循环梗死其临床表现形式多样、预后更差、病死率更高[15]。目前治疗急性脑梗死最有效的药物是rt-PA[16]。但是,即使在脑梗死发病时间窗内积极给予rt-PA静脉溶栓治疗,仍有大部分患者预后不佳。因此,本例患者使用了替罗非班及脑梗死早期使用阿司匹林肠溶片100 mg和氯吡格雷75 mg,其效果较好,患者预后明显改善,该方案治疗急性后循环梗死值得进一步研究。
