改良双束解剖重建内侧髌股韧带的临床疗效
2019-06-11区永亮黄华扬李凭跃沈洪园孔令闯黄显华
区永亮,黄华扬,李凭跃,张 涛,王 庆,沈洪园,孔令闯,涂 强,黄显华,夏 虹
在膝关节屈伸过程中,内侧髌股韧带(medial patellofemoral ligament,MPFL)是维持髌骨稳定性的重要结构,临床上常见的复发性髌骨外侧脱位或半脱位大部分是由MPFL损伤引起的[1-2],因此,重建MPFL成为治疗复发性髌骨脱位时广泛使用的手术方式[3-4]。随着认识的不断深入,目前MPFL重建术式已从单束非解剖重建发展为双束解剖重建,但在移植物固定方式、位置及张力等方面尚无统一的标准。当前临床上常采用移植物或缝线穿髌骨骨隧道、骨栓、界面螺钉或缝线锚钉等方式固定,但各有利弊[5-8]。传统“V”形双束重建MPFL,是在股骨侧固定移植物对折端,于髌骨侧分开独立固定2个功能束,腱骨接触面积小,关节活动时存在“雨刷效应”(图1)。本研究介绍一种新的改良双束解剖重建MPFL手术技术,并通过患者术后影像学评价和临床随访结果,探讨其安全性及临床疗效。
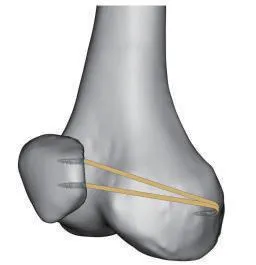
图1 传统“V”形双束重建内侧髌股韧带示意图
1 资料与方法
1.1 一般资料
纳入标准:①明确诊断为复发性髌骨脱位或半脱位;②术前至少规范保守治疗3个月无效;③术前MRI检查提示MPFL断裂。
排除标准:①股骨滑车沟角≥145°;②胫骨结节滑车沟间距(tibial tuberosity-trochlear groove distance,TT-TG)>20 mm;③Insall指数>1.2;④男性Q角>17°或女性Q角>20°;⑤合并膝关节其他韧带损伤;⑥膝关节软骨损伤3级以上。
自2016年1月至2017年10月共收治32例符合标准的患者,6例术后失访,最终26例纳入研究。其中男7例,女19例,平均年龄18岁(15~23岁);侧别:左膝11例、右膝15例;髌股关节软骨损伤Outerbridge分级:0级14例、1级7例、2级5例。术前髌骨相关测量参数:滑车沟角(137.4±3.9)°(130°~144°)、TT-TG(15.9±1.8)mm(13.5~19.7 mm)、Insall指数(1.01±0.14)(0.85~1.15);男性、女性Q角分别为(12.9±2.0)°(12.3°~16.5°)、(14.7±3.6)°(14.5°~19.2°)。
1.2 手术方法
患者均实施改良双束解剖重建MPFL手术,由同一名经验丰富的运动医学专科医生完成。采用硬膜外麻醉,患者平卧位,取自体股薄肌肌腱备用(长度≥180 mm)。于髌骨内侧作一纵行切口(长约3 cm),逐层显露,充分暴露髌骨内侧缘内上角至中部骨皮质,使用环形刮勺在髌骨内侧缘新鲜化骨面并修整出“C”形骨槽,使用3.0 mm导钻分别在髌骨内侧缘内上角及中点处钻取一深度约15 mm的骨道(两骨道间隔20 mm),此时需保持钻头平行于髌前皮质并居于髌前皮质及髌骨关节面之间,以免破坏髌骨软骨及髌前皮质。分别拧入1枚3.5 mm单线缝合锚钉备用(Smith&Nephew公司,美国)。术中C形臂X线机透视下使用2.0克氏针经皮定位MPFL股骨端足印区,经股骨内侧髁近端起点及Blumensaat's线最后点作股骨后皮质延长线的垂线,以两垂线之间、股骨后皮质延长线前方1~2 mm处为定位点。定位满意后沿进针点纵行切开皮肤约3 cm,钝性分离软组织,显露定位点处股骨皮质,使用4.5 mm导钻垂直于骨面钻取一深度约20 mm的骨隧道,拧入5.0 mm双线缝合锚钉备用(Smith&Nephew公司,美国)。
在轻微张力下固定股薄肌腱中段经髌骨内侧缘备用的2枚锚钉上的缝线,于MPFL髌骨附着处实现肌腱与骨的完全接触。使用弯钳钝性分离股内侧肌斜束与关节囊,形成软组织隧道,股薄肌腱2个游离端经软组织隧道从髌骨端向股骨端穿出,屈膝30°,先使用股骨端锚钉上的一根缝线在合适张力下拉紧缝合连接髌骨内侧缘中部的股薄肌腱游离端,然后拉紧连接髌骨内上角的股薄肌腱游离端,0~90°范围内屈伸膝关节,移植物张力最大时使用锚钉上的另一根缝线打结固定,见图2。固定时将髌骨稍微向外侧推,避免内侧过度紧张及增加髌股关节接触压力。逐层缝合术口,弹力绷带加压包扎。

图2 改良解剖双束重建内侧髌股韧带示意图2A在股骨侧足印区内使用双线锚钉分开固定上斜束和下直束2B在髌骨足印区内为移植物提供充分的腱骨接触面积,并使其承受的压力均匀分布
1.3 术后康复锻炼
佩戴铰链式膝关节角度锁定支具,术后立即开始抬腿及股四头肌锻炼,完全伸直位固定2周,禁止负重;术后3~6周锁定角度调整为0~60°,可部分负重行走;6周后去除支具,可行最大屈曲角度主动锻炼和全负重行走锻炼。术后3个月可正常活动,术后8个月可参与非对抗性体育锻炼,术后1年可参加对抗性竞技运动。
1.4 评价指标
术前及术后第一次复诊(术后1个月)行膝关节CT平扫,测量髌骨倾斜角和髌骨适合角。采用Kujala髌股关节评分、Tegner运动水平评分及Lysholm膝关节评分对患者术前、术后半年及术后2年的膝关节疼痛度、活动度、稳定性、运动水平等进行综合评价[9-11]。
1.5 统计学方法
采用SPSS 22.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,手术前后不同时相点比较采用重复测量的方差分析或配对t检验,组间两两比较采用LSD-t检验,P<0.05为差异具有统计学意义。
2 结果
髌骨倾斜角、髌骨适合角分别由术前(23.9±6.0)°、(24.0±6.6)°降至术后1个月的(5.7±3.5)°、(4.9±4.6)°,差异具有统计学意义(t=32.139,P<0.001;t=29.487,P<0.001)。
平均随访时间为(26.5±3.6)个月(24~36个月)。患者术后半年及2年Kujala髌股关节评分、Tegner运动水平评分、Lysholm膝关节评分均优于术前,且术后2年各指标均优于术后半年(P<0.05),见表1。末次随访时24例患者对手术效果满意,1例有髌骨内侧缘不适感,1例仍有髌骨脱位恐惧感,总体满意率92%(24/26)。患者术后均未发现内固定松动、脱出或隧道扩大;无1例出现髌骨再次脱位或半脱位。典型病例见图3。
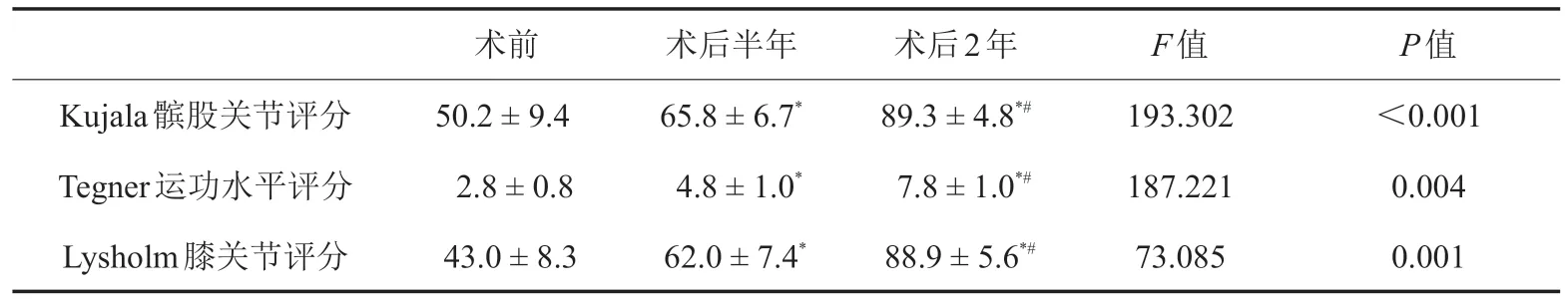
表1 改良双束解剖重建内侧髌股韧带手术前后各临床功能评分比较(n=26,分)
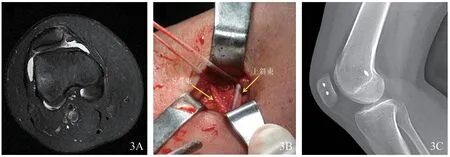
图3 改良双束解剖重建内侧髌股韧带(MPFL)治疗右侧髌骨复发性脱位手术前后图片(女,16岁)3A术前膝关节MRI平扫提示MPFL断裂3B术中分开上斜束及下直束进行固定3C术后2年侧位X线片显示锚钉位置良好,未见内固定失效或隧道扩大
3 讨论
3.1 MPFL重建的解剖学基础
MPFL是预防髌骨外侧移位、保证正常髌骨运动轨迹的重要结构,在发生髌骨外侧脱位或半脱位时,MPFL常伴有不同程度的撕裂。因此,MPFL重建是治疗髌骨脱位或持续不稳定的有效方法。但临床上MPFL重建术的并发症并不罕见,如髌骨骨折、膝前疼痛、膝关节屈曲功能丧失或再次脱位等[6,12-13],主要原因是早期对MPFL解剖学、生物力学及运动学等情况认识不足。
LaPrade等[14]的解剖学研究显示,MPFL是股骨侧窄、髌骨侧宽的膜状结构,在股骨端起于收肌结节与股骨内上髁之间,在髌骨端止于髌骨内侧缘中上部。Kang等[15]研究认为,MPFL分2个功能束,分别是上斜束及下直束,上斜束提供主要的动态软组织约束并牵引髌骨内侧,下直束则作为主要的静态软组织约束来平衡Q角作用于髌骨的侧向力,当膝关节从伸直位屈曲至30°时,MPFL对控制及稳定髌骨运动轨迹至关重要。随着人们对MPFL认识的逐渐深入,手术技术也不断改良和进步,但Parikh等[12]报道,MPFL重建术仍有47%的术后并发症源于手术技术。
3.2 改良双束重建MPFL术式与传统术式的比较
根据固定方式的不同,MPFL重建常用的手术技术包括软组织固定、骨性固定及混合固定,当前未有确切的临床证据表明何种术式疗效最为理想。早期主要采用移植物穿髌骨内侧骨隧道的解剖双束重建术式,由于额外钻取了髌骨骨隧道,因此发生髌骨骨折风险极高,且无法限制隧道内移植物在膝关节屈伸过程中发生位移。Ahmad等[16]使用两根高强度缝线穿横向髌骨隧道、于髌骨外侧缘打结固定移植物,能有效降低髌骨侧并发症,但此术式在本质上仍为非解剖单束重建。当前临床上多采用移植物“V”形双束重建[1],但由于髌骨侧腱骨接触面积有限,且在膝关节运动过程中不可避免地产生“雨刷”效应,远期存在隧道扩大、固定失效及腱骨不愈合的风险。
本研究采用的改良解剖双束重建MPFL术式是在髌骨端使用2枚带线锚钉固定移植物中段,两锚钉之间的移植物与髌骨内侧缘新鲜化后的“C”形骨槽充分接触,不仅可以显著降低带线锚钉固定的“雨刷效应”,而且提供均匀的压力分布,极大促进了移植物与骨的生物愈合。而在股骨端,根据Schöttle等[17]描述的方法,透视下准确定位解剖点,使用带双线缝合锚钉,根据功能分束,首先在屈膝30°位固定具有静态约束作用的下直束,然后在0~90°之间屈伸膝关节,移植物张力最大时打结固定具有动态约束作用的上斜束,可保证移植物完整覆盖于解剖足印区,促进腱骨愈合。同时,根据MPFL两个功能束分开固定移植物,完整复制了正常MPFL的生物力学及运动学功能。本研究随访期间患者均未出现再次脱位或半脱位,也无隧道扩大及固定失效等并发症发生,术后影像学图片显示术前存在的髌骨不稳、半脱位或脱位得到很好修正,术后2年随访时各项功能评分均有改善,证实该术式安全有效,可作为复发性髌骨外侧脱位的治疗选择进行临床推广。
本研究也存在一定局限:①样本量较小,随访时间较短,男女比例差异较大,需要进行大样本长期随访研究,以明确其远期安全性及有效性。②未与传统术式进行影像学指标及功能评分的对照研究,这是未来研究工作的方向之一。
