运用医护一体化模式开展出院早产儿门诊随访的效果评价
2019-06-05刘真真张先红申玉洁何莎莎
刘真真, 张先红, 周 梅, 申玉洁, 范 娟, 何莎莎
(重庆医科大学附属儿童医院 新生儿中心, 重庆, 401122)
我国早产儿发生率呈逐年上升趋势。虽然早产儿死亡率稳步下降,但存活伴损伤的比例却在增加[1]。早产儿的救治水平不仅反映了医疗机构的危重新生儿管理水平,更在一定程度上反映了一个地区的国民经济和卫生保健状况。早产儿因其全身各对器官尚未发育成熟,难以适应子宫内外环境的骤然变化,易发生各种疾病[2],70%左右围生期疾病出现于早产儿[3]。早产儿不仅要存活,更要提高生存质量,如何促进早产儿的体格发育和智力发育,降低早产儿神经系统后遗症的发生率,仍是需要研究探讨的重要问题之一[4]。
普通门诊主要针对的是当前疾病的诊治,就诊时间短、获取家庭照护知识少,家属缺乏相应的辨别能力,疾病的康复期间仍会造成一定困扰。国家卫计委《关于做好新形势下妇幼健康服务工作的指导意见》中指出放开二胎政策后,累积生育需求集中释放,在出生人口数量和高龄孕产妇比例有所增高的新形势下医疗系统需要创新思路,为广大群众提供优质服务。因此,目前亟需一种能够同时满足广大新生儿家庭照护需求和疾病诊疗需求的新型医疗服务模式。研究[5]显示,几乎所有的照护者均希望医院能设立咨询电话从而进一步获得新生儿护理知识及技能,照护者希望从医院来进一步获得相关技能的培训。医护一体化是一种新型的医疗服务模式,目前在专科健康教育[6-9]、医护查房[10-12]、护理人才培养[13-14]、专科疾病护理等方面取得了较好的临床效果。本研究将医护一体化合作模式应用于新生儿的门诊随访,探讨其应用效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2015年3月—8月重庆医科大学附属儿童医院收治早产儿421例为对照组,其中男250例,女171例;出生胎龄(34.23±2.21)个月,出生体质量(2 186.62±531.46)g。选取2016年3月—8月收治的早产儿665例为干预组,其中男378例,女287例;出生胎龄(34.71±12.02)个月,出生体质量(2 250.45±538.79)g。纳入标准:①胎龄<37周;②无先天畸形和遗传代谢性疾病;③出生后24 h内转入NICU者。排除标准:①患儿死亡;②患儿家长放弃治疗;③因各种原因导致未遵医嘱出院患儿;④因各种原因导致未按要求随访患儿;⑤家属不愿意随访;⑥出院后转入其他科室进行治疗的患儿。2组性别、胎龄、出生体质量等一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法
对照组采用常规护理干预,包括住院期间用药、健康宣教、出院宣教,嘱患儿家定期门诊随访,告知患儿家属随访时间和内容,患儿出院后进行电话随访,了解患儿情况、再次明确门诊随访的时间和内容。干预组在对照组基础上开展医护一体化管理模式,具体如下。
1.2.1 前期管理: 早产儿住院时即应用医护一体化模式进行管理,如医生护士共同管理住院早产儿、共同制定诊疗护理计划、共同开展医护患沟通等。早产儿出院时由医生护士共同行出院宣教,明确出院随访时间和内容,发放早产儿出院宣教手册及门诊挂号预约卡。通过随访系统建立数据库,系统推送消息告知随访护士,在早产儿出院后10 d及首次随访的前1周电话回访患儿家属,再次强调复诊时间及内容,并提供公共邮箱地址,方便与家属及时沟通。
1.2.2 门诊随访管理: 简化门诊就诊流程,开放微信公众号等多种方式预约挂号,采用分时段预约就诊方式,分流就诊时人流密度,减少排队就诊时间。门诊随访医生和护士在预约挂号系统查询就诊患儿信息,与出院早产儿信息匹配后,初步制定门诊随访计划,就诊时由医生和护士共同指导,有针对性的进行健康教育。门诊医生和护士均接受相同培训,取得新生儿神经行为测评资质,确保准确测评患儿生长发育。根据患儿就诊时具体情况,如有转诊儿保科、神经内科、康复科、眼科等其他科室诊治指征,医护一体化门诊可将信息直接推送至相关科室,减少患儿家属自行转诊而延误诊疗的时机,确保患儿得到安全及时的诊治。
1.2.3 后期管理: 出院早产儿在门诊随访期间有质控小组不定期电话抽查,询问患儿家属复诊情况及就诊感受,并将患儿信息纳入随访系统规范管理。定期对门诊医生和护士进行培训,学习早产儿随访相关知识及技能,不定期举行“妈妈学校”等公益活动,组织出院早产儿家属之间以及早产儿家属和医护人员之间的交流会,建立紧密联系。在早产儿门诊随访至矫正月龄6个月时根据患儿情况决定继续随访的科室及时间点。
1.3 观察指标
比较2组患儿家属满意度。采用方便抽样的方法随机选取对照组和干预组门诊随访的患儿家属各158名进行满意度调查,满意度量表参照BUTT等[15]关于NICU住院早产儿家属满意度的相关条目自制,包括护士是否在您宝宝就诊过程中提供情感支持(例如:问候、安慰的话语等)、护士是否有了解您宝宝的病情及目前诊治护理的重点、护士是否均对您宝宝进行指导、护士是否在您就诊过程中进行家庭护理的指导、医生护士所讲解的知识及指导内容是否掌、本次就诊过程中是否感到便利6个方面,评价分为非常好、很好、好、一般、差5个等级,满意度=(非常好+很好+好)/总例数×100.00%。
1.4 统计学方法
采用SPSS 22.0软件,计数资料以率(%)表示,采用χ2检验,检验水准α=0.05,P<0.05为差异有统计学意义。
2 结果
干预组对门诊随访服务的满意度高于对照组,差异有统计学意义(P<0.05),见表1。
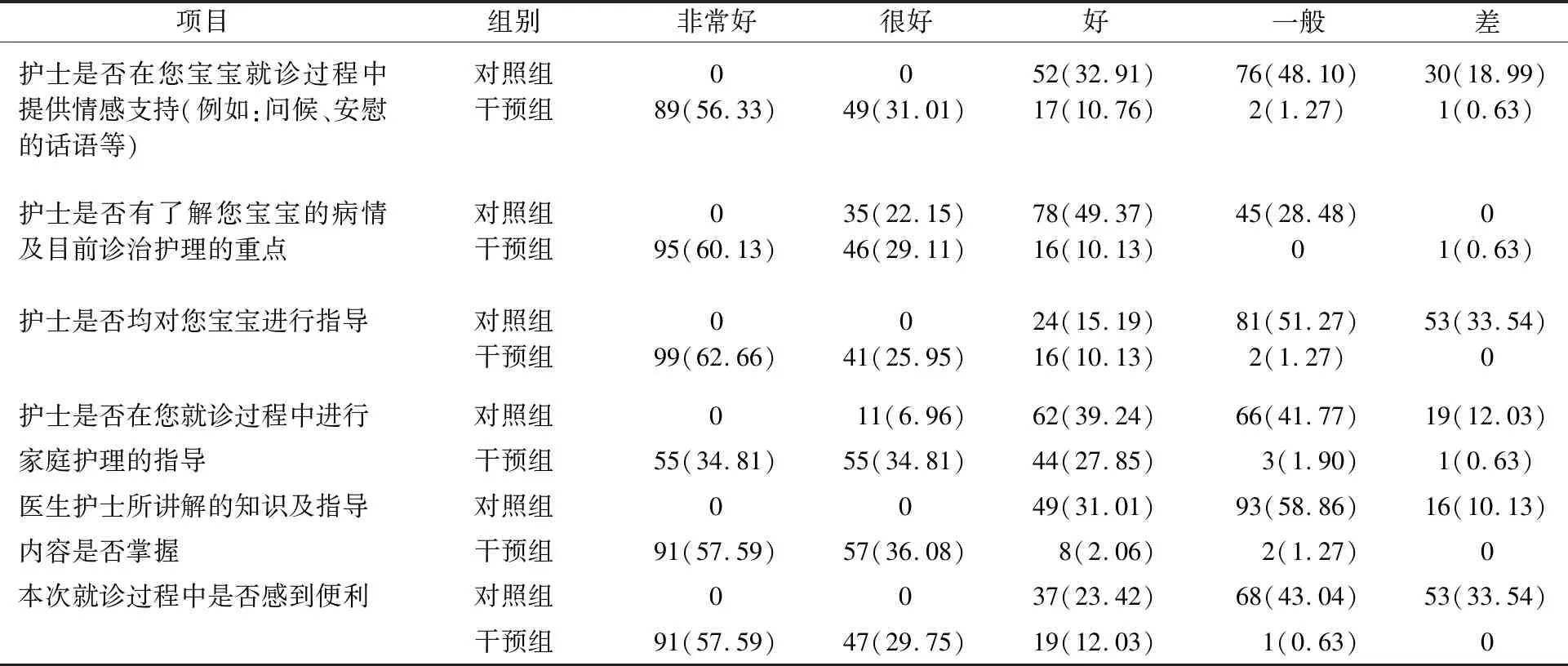
表1 满意度调查结果
3 讨论
美国护理协会将医护合作定义为:医生和护士之间的一种可靠的合作过程,医护双方都能认可并接受各自的行为和责任,能保护双方的利益和有共同实现的目标[16]。医护一体化强调共同发挥医师与护士的积极作用,通过医师护士全方位、深度的合作,取得更好的效果,打破了原有的医患护患两条平行线的格局,重建医、护、患三位一体的崭新工作格局[17]。通过构建新生儿医护一体化门诊的工作模式对出院早产儿进行规范化随访管理,旨在提高出院早产儿门诊复诊率,提高出院后患儿就诊依从性,一定程度上提高出院早产儿生存质量,减轻家庭及社会照护负担。
新生儿医护一体化模式的构建有利于提高出院早产儿门诊随访率,提升患儿家属就诊满意度。该模式可保障这部分患儿在出院后得到及时的干预指导,对出院后可能发生的疾病做到早诊断早治疗,同时也有助于新生儿科医护人员提供更有针对性的延续性照护。医护一体化模式的构建,将多学科多中心的概念引入对出院早产儿的照护,联合如儿保科、康复科、神经内科、眼耳鼻喉科等相关科室共同参与,管理出院早产儿。在随访中,患儿家属可借助网络服务等线上平台与医护人员保持联系,一定程度上提高医疗资源的利用效率。笔者认为构建早产儿照护系统,通过线上服务和线下平台两条主线共同管理出院早产儿,将使得出院早产儿的管理更规范、更科学、更系统。本研究结果显示,干预组患儿家属对门诊随访的满意度高于对照组,可见在早产儿门诊随访中开展医护一体化管理模式能够很大程度上满足照护者的需求,提高患儿家属照护水平,确保门诊随访的依从性。
