扁桃体非霍奇金淋巴瘤的CT、MRI表现及病理分型(附25例分析)*
2019-05-27广东省广州市第一人民医院放射科广东广州510180
广东省广州市第一人民医院放射科(广东 广州510180)
刘灶松 陈立鹏 魏新华
扁桃体淋巴瘤是头颈部常见的恶性肿瘤,仅次于鳞癌,位居第2位[1],但临床上常因认识不足而被诊为扁桃体癌或扁桃体炎,本研究通过分析25例扁桃体NHL的CT、MRI征象及其病理分型,旨在提高对本病的诊断。
1 材料与方法
1.1 一般资料收集我院2013年1月~2018年12月经病理证实的扁桃体NHL 25例,男性19例,女性6例,年龄22~87岁,平均年龄50.8岁,中位年龄为51岁。病理分型:弥漫性大B细胞淋巴瘤19例,滤泡性淋巴瘤3例,NK/T细胞淋巴瘤2例,套细胞淋巴瘤1例。临床表现:主要表现为咽部异物感或咽部肿物(n=16),咽痛(n=6),咽部梗阻(n=2),部分患者仅为无意中发现颈部肿块(n=5),临床出现症状至就诊时间为7天至半年,平均时间为2个月。
1.2 检查方法25例患者,18例行MRI检查,9例行CT检查,其中2例同时行CT和MRI检查,所有患者均行增强扫描。11例采用Philips 1.5T超导型MR扫描仪检查,扫描序列:SE T1WI(TR450~650,900ms,TE15ms)、TSE T2WI(TR3600ms,TE100ms),轴、冠状位T1WI成像,冠状位T2WI压脂,层厚5mm,层间距1mm;7例采用SIEMENS Verio 3.0T超导MR扫描仪检查,扫描序列:SE T1WI(TR 600ms,TE9.5ms)、TSE T2WI(TR4000ms,TE100ms),轴位、冠状位T1WI成像,冠状位T2WI压脂,DWI(采用SE-EPI序列TR 4800ms,TE78ms),b值=0,800s/mm2,层厚5mm,层间距1mm。MRI增强扫描经肘静脉推注对比剂钆喷替酸葡甲胺(Dd-DTPA),剂量0.2mmol/kg。CT检查采用东芝Aquilion One 320排容积CT扫描,扫描参数:管电压120kV,自动管电流技术,层厚0.5mm,层间距0.5mm,矩阵256×256;增强扫描采用非离子型对比剂优维显(370mgI/mL),剂量为65mL。获取图像后传入PACS工作站:所有病例由2名放射科副主任医师独立阅片,重点观察病灶的部位、形态、大小、密度(信号)、边界、周围侵犯情况以及强化程度,颈部淋巴结有无异常肿大,采用双盲法,当两人意见不一致时经讨论获得共识诊断。颈部淋巴结分区的评定标准:采用2013年国际公认RTOG分区规定的边界以确定淋巴结位置[2],将颈部淋巴结分为I~VI6组,其中I、II组单个淋巴结以大于15mm为异常,其余部位以大于10mm为异常。MRI强化程度判断:病变强化程度类似于咽旁肌肉强化为轻度强化,相当于粘膜强化程度为明显强化,介于二者之间为明显强化。
2 结 果
2.1 病变部位、大小、形态及病理类型25例患者,单侧受累19例(左侧8例,右侧11例),双侧均受累6例,总共31个病灶。大小:病变最小的8mm×10mm,最大的43mm×75mm,平均21mm×27mm。形态:21例27个病灶表现结节或肿块型(图1-9),呈类圆形,膨胀性生长(图1-9)或沿粘膜匍匐生长(图7-12),可见口咽粘膜及咽旁肌肉推移(图1-6),边界清楚21个,边界不清6个,病理类型包含弥漫性大B细胞淋巴瘤17例,滤泡性淋巴瘤3例,套细胞淋巴瘤1例;4例为浸润型(图10-12),表现为扁桃体或咽壁软组织弥漫性增厚,边界不清,病理类型包含NK/T细胞淋巴瘤2例,弥漫性大B细胞淋巴瘤2例。
2.2 信号或密度18例行MRI检查,T1WI为均匀等或稍低信号(图1、4、7);T2WI为较高信号,15例信号均匀(图2、5),3例内见小斑片、囊状更高信号区(图8),5例行DWI检查,均为高信号。MRI增强扫描15例均匀强化(图2、5),3例不均匀强化,内见小囊状未强化区(图9), 1例轻度强化(图9),13例中度强化(图6),4例明显强化(图3),其中3例病变周围出现薄环状明显强化(图9)。9例行CT检查,平扫呈等或稍低信号,8例密度均匀(图10),1例内见低密度囊变,增强扫描为轻-中度强化(图11、12),2例病变周围出现薄环状明显强化。
2.3 周围侵犯及颈部淋巴结转移情况10例腭舌沟受累(图7~12); 6例同时侵及2个或2个以上口咽亚解剖区。咽旁间隙受累2例(图1-3),1例出现咽旁肌肉侵犯;16例出现颈部淋巴结肿大(图3-6、10-12),单侧肿大12例均为同侧,双侧肿大4例,肿大淋巴结可出现在颈部Ib~V组,16例均出现II组淋巴结肿大,13例肿大淋巴结密度或信号均匀,3例肿大淋巴结出现囊变、坏死(图4-6),增强扫描强化程度类似扁桃体病变。
3 讨 论
3.1 概述扁桃体由淋巴组织构成,内含许多结缔组织、网淋巴滤泡间组织,为咽淋巴环的主要构成结构。咽淋巴环是淋巴瘤最好发的结外部位之一,其中以扁桃体受侵率最高,达71%[3],扁桃体淋巴瘤几乎都为NHL,并以弥漫性大B细胞淋巴瘤为主[3-6],本研究中76%(19/25)为弥漫大B细胞淋巴瘤,较既往报道高[3-5]。扁桃体NHL好发于男性,男女发病比例约1.3~5.3:1.0[4-7],不同的病理亚型男女发病比例有较大差异[4]。本病发病年龄跨度大,可发生于各个年龄段,以中老年人好发,本研究72%(18/25)发生于40~65岁,平均年龄为50.8岁,与国内报道相符[4],较国外报道的好发60岁左右发病提前10年[3]。扁桃体NHL临床表现缺乏特异性,主要为咽部异物感、咽部肿物或不适,部分患者以淋巴淋巴结肿大而就诊,常误诊为扁桃体炎或扁桃体癌,从首发症状到就诊时间较短,平均为2个月。
3.2 影像表现及病理分型扁桃体NHL可单侧、双侧发病,以单侧多见,本组病例中76%(19/25)为单发。扁桃体NHL影像表现有一定的特征性。(1)肿块型:大多数扁桃体NHL表现为扁桃体区类圆形软组织肿块,多呈膨胀性生长、边界清楚,对口咽粘膜及咽旁结构呈推压改变,部分病变可沿粘膜侧匍匐生长;(2)弥漫浸润型,该型少见,表现为扁桃体区及口咽部弥漫肿胀,部分向周围结构侵犯。CT平扫为等或稍低密度,CT增强扫描呈轻-中度均匀强化[5-9];MRI T1WI为等或稍低信号,T2WI为高信号,DWI呈高信号,MRI增强扫描多呈中度均匀强化,少数病灶周围出现环状强化[5-6],可能与病变周围血管富丰或病变呈膨胀性生长推压周围粘膜结构所致,病灶密度(信号)多均匀,囊变、坏死少见,无钙化[5-6,8],这与淋巴瘤病理所见的细胞分布密实相符。
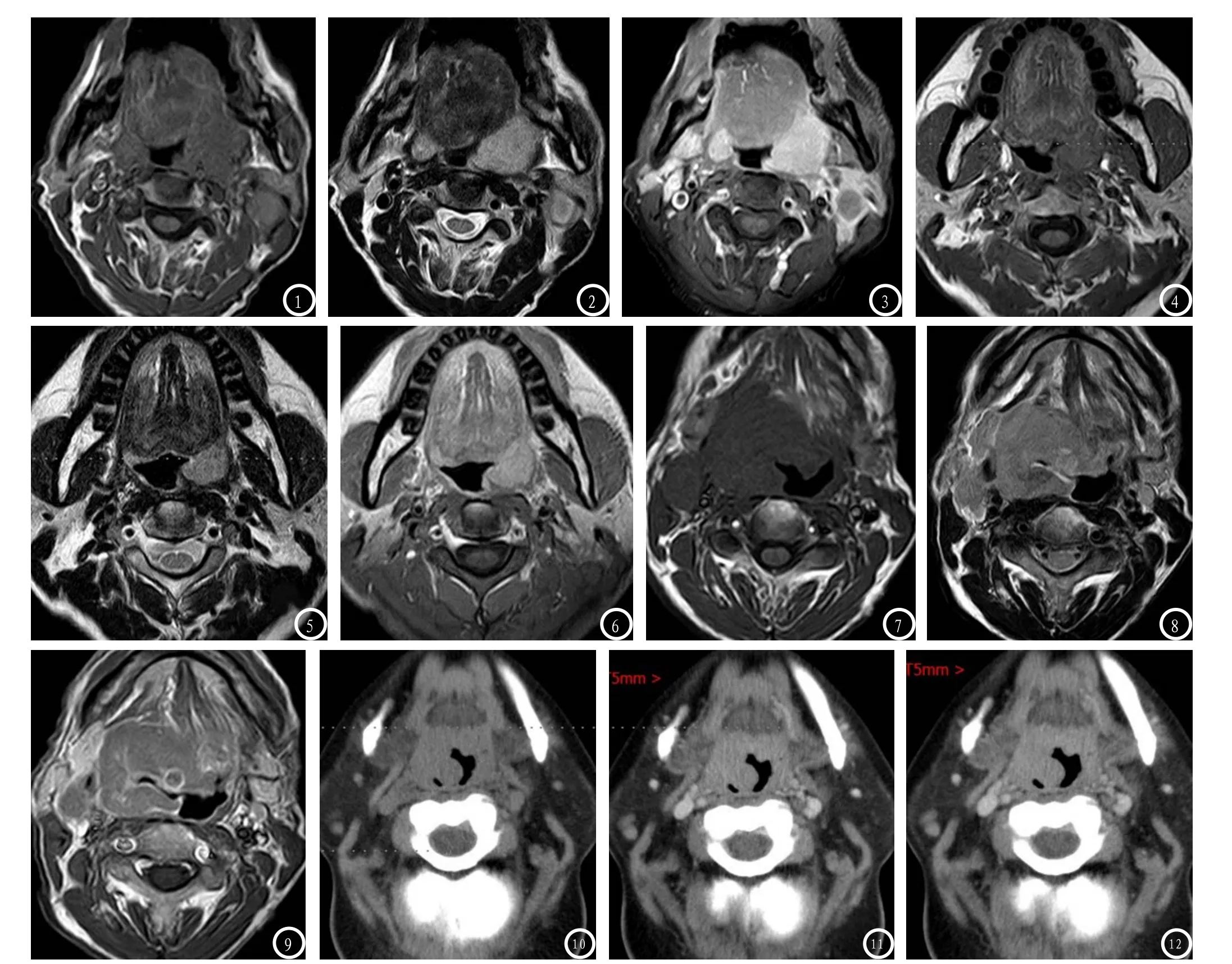
图1-3 男,59岁,双侧扁桃体弥漫性大B细胞淋巴瘤,肿瘤为结节型,膨胀性生长,边界清楚,咽旁间隙清晰,口咽粘膜受推移,咽腔变窄,左侧颈部II组淋巴结肿大。图1 轴位T1WI示肿瘤及肿大淋巴结为稍低信号。图2 轴位T2WI示肿瘤为高信号,肿大淋巴结周围为高信号,中央为等信号。图3轴位T1WI增强扫描示肿瘤呈明显均匀强化,肿大淋巴结见囊变。图4-6 男,33岁,左侧扁桃体弥漫性大B细胞淋巴瘤,肿瘤为结节型,膨胀性生长,边界清楚,咽旁间隙清晰,口咽粘膜受推移,咽腔变窄。图4 轴位T1WI示肿瘤为均匀等信号。图5 轴位T2WI示肿瘤为均匀高信号。图6 轴位T1WI增强扫描示肿瘤呈中度均匀。图7-9 男,65岁,右侧扁桃体弥漫性大B细胞淋巴瘤,肿瘤为肿块型,右侧颈部II组淋巴结肿大,肿瘤向咽旁间隙膨胀性生长,并沿口咽粘膜匍匐生长,肿瘤与口咽粘膜及腭舌沟分界不清,咽旁脂肪间隙消失,咽腔变窄。图7 轴位T1WI示肿瘤及肿大淋巴结为等信号。图8轴位T2WI示肿瘤为高信号,内见小圆形更高信号区,肿大淋巴结为均匀高信号。图9 轴位T1WI增强扫描示肿瘤呈轻度强化,内见小囊状未强化区,肿瘤周围见薄环状明显强化,肿大淋巴结均匀轻度强化。图10-12 男,46岁,右侧扁桃体弥漫性大B细胞淋巴瘤,肿瘤为浸润型,沿口咽粘膜弥漫、浸润性生长,局部突入咽腔,咽腔变窄,肿瘤与口咽粘膜及腭舌沟分界不清,咽旁脂肪间隙存在。图10 CT平扫示肿瘤为均匀等密度,CT值为44Hu。图11 增强扫描动脉期肿瘤为中度均匀强化,CT值约75。图12 静脉期肿瘤强化程度稍减退,CT值约68Hu。
扁桃体NHL主要包括B细胞淋巴瘤、NK/T细胞淋巴瘤和T细胞淋巴瘤,不同类型 NHL在组织形态学上差异不大,只能通过免疫组化来区分[10],以往研究发现不同病理类型的扁桃体NHL其影像表现有所不同[11-12]。B细胞淋巴瘤主要表现为肿块型,NK/T细胞淋巴瘤主要表现为浸润型,本组病例中89%扁桃体弥漫性大B细胞淋巴瘤表现为肿块型,2例NK/T细胞淋巴瘤均表现为浸润型,与以往研究一致,不过本研究NK/T细胞淋巴瘤及T细胞淋巴瘤病例数少,关于其影像表现与病理分型的关系有待进一步大样本量研究。
3.3 周围浸润及淋巴结转移扁桃体NHL多为膨胀性生长,咽旁浸润很少见,仅少数较大病变或NK/T细胞淋巴瘤可侵犯咽旁结构,部分扁桃体NHL可沿口咽粘膜匍匐生长,可侵犯腭舌沟及口咽粘膜。扁桃体NHL生长在淋巴组织或淋巴管网之间,使颈部淋巴结受累的发生率明显增高,发生率高达50%以上[10],本组64%患者出现颈部淋巴结肿大。多数为多发,少数为单发,且以同侧引流区淋巴结受累多见,其中又以Ⅱ、Ⅲ组淋巴结最易受累[8],本研究发现所有出现颈部淋巴结肿大的患者中,II组受累率达100%,与文献报道一致[8]。受累的淋巴结信号(密度)密度均匀,边界清楚,液化坏死少见,其信号(密度)特点及强化程度与扁桃体肿瘤表现一致,本组2 例扁桃体出现囊变、坏死,颈部淋巴结亦出现囊变、坏死。
3.4 鉴别诊断(1)扁桃体癌:扁桃体癌很少双侧发病,双侧发病率较扁桃体NHL低,扁桃体癌多为浸润性生长,形态不规则,表面不光整,密度(信号)多不均匀,易出现囊变、坏死,因而增强扫描多呈不均匀强化,多边界不清楚,易侵犯周围结构及咽旁间隙,合并淋巴结转移时,转移的淋巴结亦常密度不均,边界不清[9]。(2)慢性扁桃体炎或淋巴组织增生 扁桃体NHL应注意与淋巴组织增生引起的青少年扁桃体肥大和成人慢性炎症相鉴别,前者多单侧病变,多伴有颈部淋巴结肿大,后两者多双侧发病,病变均匀、对称,无颈部淋巴结受侵,前者较大时,可出现周围结构侵犯,后两者均边界清楚,不会侵犯周围结构及咽旁间隙。但当扁桃体NHL双侧发病,病变组织与周围组织界限清楚,边界锐利,密度均匀,无颈部淋巴结受累时,与后两者较难鉴别,则需通过活检明确诊断。
总之,扁桃体NHL以弥漫性大B细胞淋巴瘤多见,其CT及MRI表现有一定的特征,多表现为边界清楚、密度(信号)均匀的软组织肿块,多为膨胀性生长,部分沿口咽粘膜匍匐生长,增强扫描为轻-中度强化,可累及腭舌沟,咽旁受累少见,颈部淋巴结肿大常见;CT及MRI对该病的诊断及判断淋巴结受累具有重要价值。
