超声造影在经皮肺周围病变穿刺的应用价值
2019-05-24梁蕾田浩周南郭君
梁 蕾 田 浩 周 南 郭 君
肺部病变性质复杂,种类繁多,病变良恶性、恶性肿瘤的不同病理分型及良性病变的不同类型在其治疗方式上存在很大差异,肺癌是发生率和病死率急剧升高的恶性肿瘤之一,患病人数亦逐年上升,但仅依靠影像学方法定性诊断有一定困难,临床上需要简单有效的方法获得病理诊断[1]。目前,经CT引导肺穿刺活检是确诊周围型肺癌的主要途径,但术中及术后并发症发生率较高。超声引导下肺部周围型病变穿刺活检实时、安全并且无放射性,但是二维及彩色超声有时不能显示病变内的详细结构,易造成假阴性,而超声造影技术(contrast enhanced ultrasound,CEUS)能够显示组织的微循环灌注情况,具有普通超声不具备的优点[2]。本研究通过比较常规超声及超声造影引导下肺部周围型病变穿刺活检的诊断正确率,旨在提高超声穿刺活检的准确性,证实超声造影在肺周围型病变穿刺中具有极大应用价值。
对象与方法
1.研究对象:选取笔者医院2009年2月~2016年9月期间诊断肺周围型病变的患者70例为研究对象。(1)入组标准:经肺脏CT诊断肺周围型病变且超声能显示的病变。(2)排除标准:心肺功能不好不能承受穿刺活检者。研究对象随机方法分为两组,40例穿刺前行超声造影检查,作为造影组,其中男性26例,女性14例,患者年龄20~80岁,平均年龄51±13岁,30例穿刺前仅行常规超声检查,作为对照组,其中男性20例,女性10例,患者年龄32~79岁,平均年龄57±13岁。研究对象在行超声造影及穿刺活检之前均签署知情同意书。
2.研究方法:(1)仪器及试剂:超声诊断仪选用Phillip iU22和Aloka α6,凸阵探头和微凸穿刺专用探头,频率为(2~4)MHz。一次性活检枪为美国巴德公司生产,射程为1.5~2.2cm,配备18G自动活检针。选取的超声造影剂为声诺维(SonoVue),由Bracco公司生产。(2)常规超声及超声造影检查方法:根据肺部CT显示的病变,应用二维超声扫查并记录病变一般情况:位置、直径、形态、回声特点、病灶周边及内部血流情况,初步制定准确又安全的穿刺路线。其中造影组在常规超声检查后固定感兴趣切面并切换造影条件,调整机械指数为0.13,由护士将5ml 0.9%氯化钠注入造影剂冻干粉,溶解混匀后抽取1.2ml快速注入肘静脉,随即迅速注入5ml 0.9%氯化钠注射液,操作者实时观察病变强化特点,记录动态图像资料并存贮。检查完成之后,均行超声引导下穿刺活检。(3)超声引导下穿刺活检:穿刺靶点及穿刺路线选择:造影组选择明显增强的区域,尽量避开无强化区,对照组则选择离胸壁较近的实性部分穿刺,穿刺路线均需避开较大血管。选好进针角度及穿刺路线后,固定患者姿势,消毒、铺巾,2%利多卡因局部麻醉,将消毒后的超声引导架固定在穿刺专用探头上,安装18G穿刺活检针,在超声实时引导下行穿刺活检。穿刺组织必须为实性,长度1.5~2.0cm,肉眼观察为白色或粉红色,用4%甲醛溶液浸泡,需保证组织不溶解,否则要增加穿刺次数,但总次数不超过4次,最后标本送病理检查,标本量满足病理诊断则认为穿刺取材成功。(4)超声造影分析:以病理结果将造影组细分为恶性组及良性组,观察其超声造影增强模式,进一步应用计算机软件处理造影动态图像并绘制时间-强度曲线,记录其始增时间并对两组数据进行比较分析。
3.统计学方法:应用SPSS 13.0统计学软件对数据进行统计分析。计数资料制作频数分布表,构成比的比较采用χ2检验或Fisher精确检验,计量资料应用t检验,以P<0.05为差异有统计学意义。
结 果
根据病变直径大致划分为<3cm、3~5cm和>5cm,造影组分别为6例、15例和19例,对照组分别为4例、8例和18例。造影组及对照组病变平均直径分别为5.3±2.0cm和5.0±1.9cm,差异无统计学意义(P>0.05)。对照最终病理结果,造影组诊断正确率为92.5%(37/40),对照组诊断正确率为73.3%(22/30),差异有统计学意义(P<0.05)。
穿刺诊断正确率与病变直径的关系,其中直径<3cm的病变,造影组诊断正确率与对照组差异无统计学意义(P>0.05);直径3~5cm的病变,造影组诊断正确率略高于对照组,但差异无统计学意义(P>0.05);而>5cm的病变,造影组诊断正确率显著高于对照组,差异有统计学意义(P<0.05)。两组研究对象穿刺并发症比较,均未出现严重并发症或死亡,其中造影组出现1例无症状气胸,对照组出现1例少量咯血,2例均未经特殊治疗而自行好转(表1)。
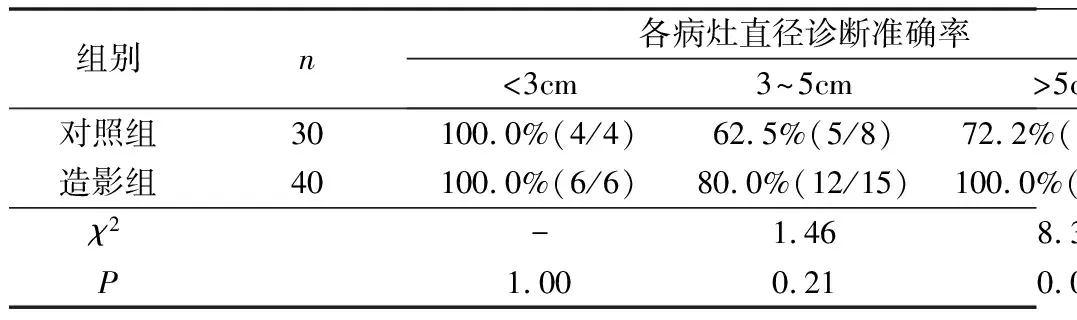
表1 造影组与对照组诊断正确率及并发症比较
两组研究对象病灶坏死显示率比较分析,造影组病灶内坏死显示率为42.5%(17/40),高于对照组6.7%(2/30),差异有统计学意义(P<0.05,表1)。造影组中有17例病变内含坏死灶,其中10例为不规则坏死灶,7例为较规则坏死灶。
超声造影增强模式及始增时间分析,造影组中恶性组29例,良性组11例,恶性组主要的增强模式是不均匀强化,良性组的主要增强模式是均匀强化,恶性组始增时间为11.28±2.78s,良性组始增时间为8.78±1.58s,差异有统计学意义(P<0.05,表2)。
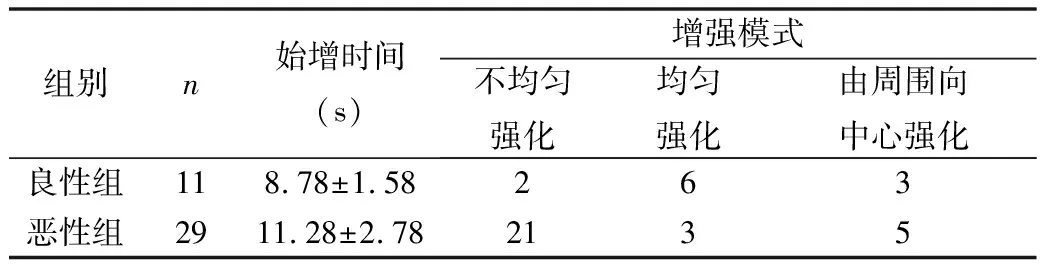
表2 造影组始增时间比较分析
t=4.23,P=0.000
讨 论
超声引导下肺部病变穿刺活检术以实时简便,可重复性强,安全性及成功率高,无辐射等优势在临床得到越来越广泛的应用,尤其对于比较表浅的肺部周围型病变,被认为是最佳的获取病理的方法。因其可实时观察穿刺针进针情况,监督进针路径的准确性,可在直视下避开肺组织及血管,较少严重并发症的发生[3]。本研究未出现严重并发症或死亡,仅出现1例无症状性气胸和1例少量咯血,最终均自行好转。
原发性肺癌多为浸润性生长,尤其体积较大时容易出现中心性坏死,但坏死组织如果没有发生囊变,其与有活性恶性组织在二维超声图像上均可能显示为低回声,辨别困难[4]。由于坏死组织乏血供,加之有些病变位置特殊存在心脏搏动因素,即使应用彩色多普勒超声也常常不能准确反映病变的血供情况,这些情况下取到的组织就存在无法进行病理诊断及假阴性的可能[5]。超声造影剂是一种特殊的纯血池显像剂,不会渗透到组织间隙中,由于坏死组织乏血供,增生组织富血供,应用超声造影可对病变组织进行鉴别诊断,并可清晰显示病变内的坏死组织,提高穿刺阳性率[6]。本研究造影组穿刺前对病变进行超声造影评估,可显示其内二维及彩色多普勒超声无法辨别的坏死灶,显示率明显高于对照组(P<0.05),说明肺部病变穿刺活检前进行超声造影检查更易于评估病灶内部结构及病理特征。
有文献指出病变直径是造成穿刺病理假阴性的因素之一,病变越大假阴性越高,本研究结果与之有所差异[7]。因为本研究造影组穿刺前进行了超声造影检查,病灶>5cm者进行超声造影检查时操作者能观察到具体的高增强及不增强区域,随后针对性对高增强区域进行穿刺,尽量避开不增强坏死区,诊断正确率明显提高(P<0.05),可见超声造影可以指导操作者选择有利的穿刺点,从而提高穿刺的有效性。对于较小病灶,有文献报道也会造成假阴性,因为小病灶易受呼吸运动影响,易使穿刺针尖偏离,本研究小病灶直径<3cm,两组均未出现假阴性,分析因为较小病灶坏死概率相对小,只要保证穿刺靶点及路径安全准确,即使常规超声下穿刺也可获得较高病理诊断正确率[8]。本研究中直径为3~5cm病变在两组间结果差异无统计学意义,但造影组诊断正确率较高,可见穿刺前应用超声造影检查极大提高了操作者的信心,能清晰显示病灶内的坏死区,有利于穿刺靶点及路径的选择,以上研究与王淞等[9]研究结果一致。
最早有国外研究者提出以始增时间6s作为区分肺动脉及支气管动脉供血的界限值,≤6s提示肺动脉供血,>6s提示支气管动脉供血,以此判断病变良恶性,后来一系列国内研究者纷纷深入研究这一指标,目前比较认可的截断值大约为10s,结合组织学分析因为肺癌的营养血管主要来自于支气管动脉,而良性病变主要由肺动脉供血,血供的不同造成二者始增时间的差异[10~13]。本研究得出类似结论,恶性病变的始增时间>10s,并且这一特点对病变的穿刺靶点选择提供了更多信息,造影后可以显示出隐藏在片状肺实变内的病灶,而片状实变和中央病变的始增时间不同,性质亦不同,根据超声造影表现针对性穿刺中央病灶,从而得到了准确的病理结果。另外,病变内微血管生长和分布的病理特点导致良恶性病变的增强模式有所不同,是超声造影诊断的病理基础,良性病变内血管分布均匀,造影以均匀增强为主,而恶性病灶内血管生长迅速,分布迂曲杂乱,并存在大量动静脉吻合及组织容易发生坏死等,常呈不均匀增强[14~16]。由于本研究造影组病例数较少,尤其是良性病变,故无法进行增强模式的分层分析,未来需进一步收集病例进行详细分析。
本研究造影组中有3例产生假阴性,分析认为一是因为病变为肺脏肿瘤伴肺叶实变,病灶位于实变肺叶中间,取到有效肿瘤组织较少;二是因为病变位置较深且病灶周边存在少许炎性反应,造影亦不易区分所致。综上所述,通过超声造影检查能清晰显示肺部病灶内的坏死情况,穿刺前进行造影评估可指导术者选择穿刺靶点及穿刺路径并增强穿刺信心,提高穿刺准确率、成功率及安全性,在指导肺周围型病变穿刺活检中具有重要应用价值。
