原发性肺黏膜相关淋巴组织淋巴瘤的18F-FDG PET/CT 影像学表现
2019-05-20高珂梦丁重阳孙晋丁其勇徐绪党李洋洋李天女
高珂梦 丁重阳 孙晋 丁其勇 徐绪党 李洋洋 李天女
南京医科大学第一附属医院核医学科 210029
原发性肺淋巴瘤发病率较低,约占结外淋巴瘤的3.6%,而原发性肺黏膜相关淋巴组织(mucosaassociated lymphoid tissue,MALT)淋巴瘤是原发性肺淋巴瘤中最常见的病理类型,约占其70%~80%[1]。目前,关于原发性肺MALT淋巴瘤的18F-FDG PET/CT影像学表现的文献报道少见,笔者回顾性分析9例原发性肺MALT淋巴瘤的18F-FDG PET/CT影像学表现,旨在进一步提高对该病的认识。
1 资料与方法
1.1 临床资料
收集2006年11月至2017年4月经我院病理科证实的9例原发性肺MALT淋巴瘤患者,其中女性3例、男性6例,中位年龄59岁(43~78岁)。7例经肺穿刺活检病理证实,2例经手术切除后病理证实。
1.2 检查方法
18F-FDG由美国GE trace型回旋加速器生产,放射性化学纯度>99%。显像仪器为德国Siemens Biograph 16HR PET/CT扫描仪。注药前所有患者均禁食6 h以上,空腹血糖≤7.0 mmol/L,以3.70~5.55 MBq/kg 静脉注射18F-FDG,60 min 后行 PET/CT检查。CT扫描条件:管电压120 kV、管电流140 mA、层厚 5 mm、准直 1.5 mm;PET 采集6~7个床位,扫描范围包括颅顶至双侧腹股沟,每个床位采集时间2 min。CT数据衰减校正后,迭代法重建PET图像,层厚5 mm,最终获得横断、矢状、冠状面CT、PET及 PET/CT融合图像。PET/CT检查时嘱患者平静呼吸,随后行常规胸部CT屏气扫描,条件为管电压120 kV、管电流140 mA、层厚 5 mm、行 2 mm薄层重建。检查前所有患者均签署了知情同意书。
1.3 图像分析
PET采用固定的阈值及自动勾勒病灶边界,测得SUVmax,记录病灶的部位、数目、大小、形态及SUVmax,以及纵隔及肺门淋巴结等情况。由2名具有10年以上工作经验的核医学科副主任医师进行PET/CT独立阅片,意见不一致时,由1名PET/CT主任医师结合其意见,综合分析后得出最终结果。
1.4 随访
随访时间截至2017年9月30日,随访方式采用门诊或电话随访,获得患者治疗方式、治疗情况及总生存期。所有患者均无失访。
2 结果
2.1 临床表现
9例原发性肺MALT淋巴瘤患者中,5例均有咳嗽、咳痰,包括1例伴胸膜、胸痛及发热症状,1例活动后气喘;另4例均无不适症状。
2.2 影像学表现
9例原发性肺MALT淋巴瘤患者均无肺叶倾向性,其18F-FDG PET/CT影像学表现主要有以下3种类型。
2.2.1 实变型
4例18F-FDG PET/CT表现为实变型,病变大小不等,从6.5 cm×4.5 cm至整个肺叶;除1例为双肺多发病变外,余病灶累及右肺上叶、右肺中叶、左肺上叶舌段。病灶表现为大片实变影、边界欠清、密度欠均匀,均见支气管充气征,部分伴支气管扩张,可有胸膜增厚黏连。3例病灶向中心聚拢;2例病灶紧贴纵隔生长,呈三角型灌注征;1例伴钙化,余未见钙化;均未见纵隔及肺门淋巴结肿大。4例患者的病灶18F-FDG代谢呈轻度不均匀增高,SUVmax分别为3.0、4.2、6.0、6.2。典型病例的PET/CT显像见图1。

图1 左肺上叶原发性肺 MALT 淋巴瘤(实变型)患者(女性,78 岁)的全身 MIP 和 PET/CT 显像图 图中,A:全身最大密度投影图,显示左肺上叶一局灶性18F-FDG代谢增高灶;B:CT轴位图像,肺窗上显示左肺上叶舌段见三角形实变影,内见支气管充气影,约5.8 cm×3.9 cm,边界模糊,无毛刺、分叶;C~D:PET和PET/CT融合图像,显示病灶放射性摄取呈斑片状增高,SUVmax为6.0。MALT:黏膜相关淋巴组织;FDG:氟脱氧葡萄糖;SUVmax:最大标准化摄取值;PET/CT:正电子发射断层显像计算机体层摄影术。Fig.1 The whole body MIP and PET/CT image of primary pulmonary mucosa-associated lymphoid tissue lymphoma (type of consolidation shadows) (female,78 years old) in left upper lung
2.2.2 肿块型
3例患者18F-FDG PET/CT表现为肿块型,肿块大小分别为 4.8 cm×2.9 cm、3.5 cm×2.6 cm、4.0 cm×3.9 cm。边缘较毛糙、周边见絮状影、局部胸膜增厚黏连,均见支气管充气征。1例见毛刺、胸腔积液,未见纵隔、肺门淋巴结肿大;1例病灶向中心聚拢,且双肺内另见多个斑片影。18F-FDG代谢呈不均匀增高,SUVmax分别为4.3、2.6、6.8。典型病例的PET/CT显像见图2。
2.2.3 弥漫肺炎型
2例患者18F-FDG PET/CT表现为弥漫肺炎型,其中1例表现为双肺内弥漫多发斑块、结节、团片状致密影,可见多个点状钙化灶,伴支气管充气征及三角灌注征;另1例表现为左下肺大片软组织密度影,左侧胸膜不均匀增厚伴左侧少量胸腔积液,未见支气管充气征。病灶18F-FDG代谢均增高,SUVmax分别为8.3、7.8,且纵隔及肺门均见淋巴结肿大、18F-FDG摄取异常增高,SUVmax为13.0、4.7。典型病例的PET/CT显像见图3。
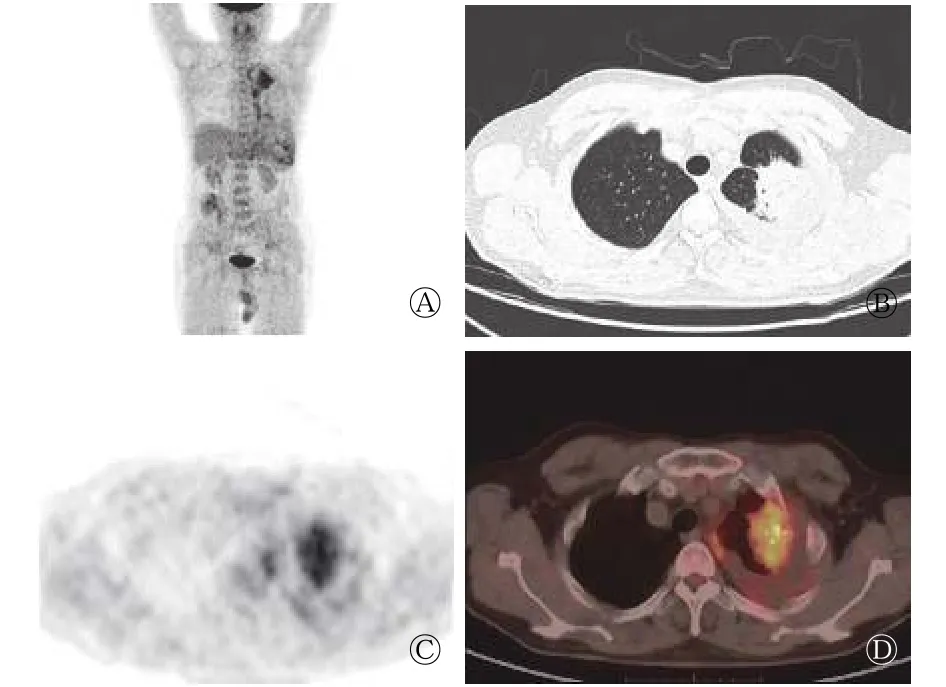
图2 左肺上叶原发性肺 MALT 淋巴瘤(肿块型)患者(男性,64 岁)的全身 MIP 和 PET/CT 显像图 图中,A:全身最大密度投影图,显示左肺上叶一局灶性18F-FDG代谢增高灶,及左肺门一代谢增高的淋巴结;B:CT轴位图像,肺窗上显示左肺上叶见大小约4.0 cm×3.9 cm的欠规则肿块样病灶,边缘较毛糙,局部支气管尚通;C~D:PET和PET/CT融合图像,显示病灶内可见多发点状钙化,放射性摄取增高,SUVmax为6.8。MALT:黏膜相关淋巴组织;FDG:氟脱氧葡萄糖;SUVmax:最大标准化摄取值;PET/CT:正电子发射断层显像计算机体层摄影术。Fig.2 The whole body MIP and PET/CT image of primary pulmonary mucosa-associated lymphoid tissue lymphoma (type of solitary mass) (male,64 years old) in left upper lung
2.3 治疗及随访结果
经随访,5例患者行R+CHOP方案(环磷酰胺+阿霉素+长春新碱+泼尼松)化疗6个疗程:1例完全缓解;2例部分缓解;1例无进展;1例化疗过程中病情进展死亡,治疗前肺穿刺活检为原发性肺MALT淋巴瘤,治疗期间肺穿刺病理证实转化为弥漫性大B细胞淋巴瘤。2例行单纯手术切除,均完全缓解。2例未行任何治疗,定期复查,分别随访130、16个月,均无进展。经过中位随访23个月(5~130个月),仅1例因疾病转化为弥漫性大B细胞淋巴瘤而死亡,余8例患者均无进展。
3 讨论
原发性肺MALT淋巴瘤多发生于中老年人,年龄在60岁左右,病情进展相对缓慢,临床无特异性,早期易误诊,部分患者可有咳嗽、发热、胸闷气急等表现,多为偶然发现,实验室检查可无明显异常。本研究患者中位年龄59岁,5例患者有症状,4例患者无任何不适,与既往文献报道相符[2]。目前原发性肺MALT淋巴瘤的诊断标准[3]为:①组织病理学诊断明确;②肺及支气管受累,伴有或不伴肺门或纵隔淋巴结侵犯;③无肺及气管外其他淋巴瘤或淋巴细胞白血病的表现;④确诊后3个月内无肺及支气管外部位的淋巴瘤发生。

图3 双肺原发性肺 MALT 淋巴瘤(弥漫肺炎型)患者(男性,48 岁)的全身 MIP和 PET/CT 显像图 图中,A:全身最大密度投影图,显示两肺弥漫分布18F-FDG代谢增高的病灶及两肺门多发代谢增高的肿大淋巴结;B:CT轴位图像,肺窗上显示两肺内弥漫多发斑块、结节、团片状致密影;C~D:PET和PET/CT融合图像,显示两肺弥漫性放射性摄取异常增高灶,SUVmax为8.3,纵隔、两肺门见多发肿大淋巴结,放射性摄取异常增高,SUVmax为13.0。MALT:黏膜相关淋巴组织;FDG:氟脱氧葡萄糖;SUVmax:最大标准化摄取值;PET/CT:正电子发射断层显像计算机体层摄影术。Fig.3 The whole body MIP and PET/CT image of primary pulmonary mucosa-associated lymphoid tissue lymphoma (type of diffuse pneumonia) (male,48 years old) in all lung
原发性肺MALT淋巴瘤无肺叶倾向性,可单发或多发,CT表现为斑片状致密影,多见实变影,少见毛刺征、分叶征、胸腔积液、纵隔及肺门淋巴结肿大。由于其沿支气管、肺泡、肺间质蔓延走形,侵犯支气管黏膜上皮,但不破坏或阻塞支气管及血管[1,4],因此,CT表现常可见支气管充气征和增强后的血管造影征,此征象具有一定的诊断价值。本研究有3例三角型灌注征[3]和4例中心聚拢征[5],其原因与淋巴瘤破坏及填充肺泡的生长方式、肿瘤细胞的浸润及周围纤维组织增生牵拉有关。极少数原发性肺MALT淋巴瘤还可表现为多发囊性病变,以及结节性肺淀粉样变,以伴Sjögren综合征者为主[6-7]。
原发性肺MALT淋巴瘤的PET/CT表现多为病灶18F-FDG摄取不同程度增高,偶见肺门及纵隔淋巴结肿大、代谢增高。Zhang等[8]和陈淮等[3]的研究报道发现,PET均显示肺部阳性病灶,且部分伴肺门及纵隔淋巴结18F-FDG摄取增高。PET/CT可结合全身情况排除继发性肺淋巴瘤,并进行分期以及疗效评估,如刘海平等[9]研究中通过PET/CT检查将3例患者分期上调,对治疗起到了指导作用。本研究中,9例患者的PET/CT表现均为18F-FDG摄取增高,SUVmax为 2.6~8.3, 2例淋巴结肿大且18F-FDG摄取异常增高,与上述文献表现相似。本研究死亡病例为弥漫肺炎型,原发病灶SUVmax为8.3,纵隔及肺门淋巴结肿大,SUVmax为13.0,且治疗前病灶中出现多个点状钙化灶,提示当病变范围广泛、为大肿块、SUV摄取高、治疗前出现钙化时病变具有较强侵袭性的特性[9-10],预后较差。此外,SUVmax较高时还需警惕其转化为DLBCL的可能性[11]。
不同表现类型的原发性肺MALT淋巴瘤需与不同疾病相鉴别。肿块型:①肺癌。病灶常为结节、肿块,边缘多有毛刺、分叶,18F-FDG高度摄取,常侵犯支气管引起阻塞性肺炎或肺不张,纵隔及肺门淋巴结肿大且代谢摄取增高,少有支气管充气征。②结核性肉芽肿。其常伴干酪性坏死、钙化,而支气管充气征少见,周围伴卫星灶,增强后可呈环形强化或不强化,18F-FDG 代谢可呈环形摄取增高;此外邻近支气管内膜可呈不规则增厚。③淋巴瘤样肉芽肿病。实变少见,多以结节或肿块为主,病变常累及肺基底部,无支气管充气征,常迅速进展、形成空洞。实变型和弥漫肺炎型:①肺泡细胞癌及肺炎型肺癌。其虽有支气管充气征,但支气管多呈扭曲、狭窄状,且肿块实质部分强化不明显;而肺MALT淋巴瘤支气管多走形自然,能走形至肺野边缘,实质强化明显。②肺炎。临床表现及实验室检查结果对肺炎很有帮助,多有发热、咯铁锈色痰等特征性表现,抗炎治疗后病变可在短期内吸收,效果明显,而原发性肺MALT淋巴瘤临床症状与影像学表现不一致,影像学病灶范围较大,而临床症状比较轻或无,且抗炎治疗后无吸收。原发性肺MALT淋巴瘤的确诊需病理学检查。
目前对于原发性肺MALT淋巴瘤的治疗方案,单发肿块型以手术治疗为主,双肺多发或弥漫分布型以CHOP(环磷酰胺+阿霉素+长春新碱+泼尼松)加或不加利妥昔单抗的化疗方案为主,预后均较好。本研究病例中除1例病变进展死亡外,手术治疗与化疗这两种方案治疗预后均可。国内外均有文献报道该淋巴瘤与自身免疫力强弱有关,可维持不变或部分出现自发性消退的现象[12-13],本研究中的2例患者未经治疗但病情稳定,提示在该种情况下可选择随访观察。
原发性肺MALT淋巴瘤在18F-FDG PET/CT上若出现斑片状致密影或实变影,伴有支气管充气征等特征性表现,18F-FDG摄取增高,结合相对缓慢的病程,需考虑为原发性肺MALT淋巴瘤,确诊仍需病理学检查。
