高血压性脑出血软通道微创穿刺治疗与开颅血肿清除术疗效比较
2019-05-20
1 资料与方法
1.1 一般资料 统计2013年1月—2018年8月我科收治的340高血压性脑出血病例,其中手术适应证者200例,选择软通道微创穿刺100例(微创组)和开颅血肿清除术100例(开颅组)。200例脑出血病人中,CT显示部位:基底节区104例,丘脑58例,脑叶26例,小脑12例;出血量30~<50 mL 96例,51~70 mL 2例,>70 mL 12例;年龄33~85岁;男132例,女68例;格拉斯哥昏迷评分(GCS)评分3~5分34例,6~8分120例,>8分46例;66例术前已有脑疝形成;发病到施行手术时间<3 h 11例,3~12 h 177例,>12 h 12例。
1.2 方法 两组病例入院后均基础给药,如控制血压,控制颅内压,改善通气等围术期管理;生命体征相对稳定后,争取控制在发病6~8 h施行手术,手术在生命体征、心电、血氧监护下进行。
微创组在局部麻醉加强化下施行手术,CT定位脑出血血肿中心位置,手钻钻微孔经头皮、颅骨、硬脑膜后选择8-14号软通道硅胶管(带金属导丝)缓缓刺入血肿腔或脑室,额部向血肿纵轴方向穿刺,颞部避开脑膜中动脉主干向血肿中心方向穿刺,颞顶部向血肿中心方向穿刺,合并脑室出血时选择侧脑室前角穿刺,小脑出血,中线旁开2.5 cm,乙状窦下2.0 cm向血肿中心穿刺,可见血性液体溢出或低压抽吸血凝块,首次抽吸不超过血肿量的一半,之后接引流管引流,术后12 h内复查CT视血肿残留情况,再行尿激酶5×104~1×105U,注入血肿腔使之液化引流,术后1~5 d引流满意后拔管。
开颅组在全身麻醉下施行手术,包括小骨窗开颅血肿清除术,大骨瓣减压血肿清除术,小脑血肿清除术,深部操作在显微镜下清除血肿并止血,术中保证通气及脑灌注压。手术时间2~8 h,平均3.5 h。两组手术适应证判断依据中华医学会临床诊疗指南(2012版)外科治疗适应证。
1.3 观察指标 统计临床疗效、生活质量评分、并发症发生率等。采用第四届全国脑血管学术会议制定的关于高血压脑出血疗效评定标准判定疗效。痊愈:血肿彻底清除,临床症状消失,生命体征恢复正常;有效:血肿彻底清除,临床症状减轻或基本消失;无效:血肿清除不彻底,临床病史和体征无改变甚至恶化。
采用生活质量评定量表(GQOLT-74)评价生存质量。分别从躯体功能、认知功能、社会功能方面进行,每个项目总分100分,分值越高,代表生活质量越高。
1.4 统计学处理 采用SPSS 19.0软件处理数据,组件比较采用独立样本均数t检验,计数资料的发生率。组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组临床疗效比较 微创组临床总有效率高于开颅组(P<0.05)。详见表1。

表1两组临床疗效比较
注:两组总有效率比较,P<0.05
2.2 两组死亡率比较 开颅组死亡率12%,微创组死亡率10%,两组比较差异无统计学意义(P>0.05)。两组导致死亡脑出血部位分布详见表2。

表2两组导致死亡脑出血部位分布情况
注:两组死亡率比较,P>0.05
2.3 两组手术后生活质量评分比较(见表3)
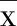
表3两组手术后生活质量评分比较(±s) 分
3 讨 论
微创手术具有创伤小,操作简单,感染率低,手术时间短,并发症少等优势 。微创仅需局部麻醉加强化(或者不需要强化),对病人全身影响小,手术时间平均30 min,穿刺选择脑功能安全区域并且直径小于0.6 cm,体现了对脑组织的微创,尤其是减少了电凝止血对脑微血管网的破坏和手术牵拉对脑组织的损伤,颅内感染发生率明显低于开颅手术,均为后期脑功能恢复的有效保障[2]。开颅手术由于全身麻醉要求高,手术时间长,创伤影响大,仅局限于进展型脑出血危及脑干等脑功能重要结构时的急救手术。此类急救手术可先行微创穿刺放液,快速降低颅内压。比如小脑出血影响脑脊液循环先做侧脑室穿刺放液,为开颅手术保驾护航,大脑幕上出血为大量出血时,也可先行血肿腔微创穿刺抽液缓解颅内压,再行血肿的进一步手术处理,也是微创穿刺和开颅手术互补。关于基底节区脑出血也有学者显微镜下侧裂入路微创清除血肿[3],不失为一种好的方法,但手术时间明显延长,针对这种病情,小骨窗开颅,直视下抽吸血肿(避开重要血管区),减压后脑室镜止血或显微镜下微创止血,也是脑出血特殊病例的一种处理办法。
微创穿刺或者开颅手术,对血压的管控贯穿于术前、术中、术后,具体方法参照全国脑血管病讨论指南控制血压,一般的血压下降20%~25%,同时保护脑灌注压,为防止术后再出血的重要环节。关于微创穿刺和手术开颅的时间。早期或超早期(<3 h~6 h)可防止对脑组织的挤压损伤及后续的病理生理改变产生的影响,但从临床的实际情况看从发病到医院检查住院,大部分已在3 h外,且出血速度,出血量和出血部位以及年龄等差异导致适应性不同,3 h为界从生物力学探讨与脑组织坏死关系不一定呈正相关。发病后6~8 h是外科救治的最佳时机,一是脑组织损伤往往呈可逆性,二是围术期处理后全身情况得以改善,大大降低了手术风险,有利于施行手术,此段时间有利于医患双方的充分交流。
