慢性硬膜下血肿复发的影像学因素分析
2019-05-14张毅严红燕彭强戴勇王蕾
张毅 严红燕 彭强 戴勇 王蕾
慢性硬膜下血肿(chronic subdural hematoma,CSDH)是神经外科需手术治疗的一种常见疾病,年龄65 岁以下的患者发病率约3.4/10 万,而65 岁以上者为8/10 万~58/10 万[1]。外科手术治疗包括钻孔外引流、神经内镜及开颅手术等方式,其中钻孔外引流是首选术式,但CSDH 术后复发率也相当高,约9.8%~24.0%[2]。有报道提出术前影像学资料包括血肿厚度、血肿类型、中线偏移等与CSDH 术后复发可能存在相关性,但结论尚不明确[3-6]。本文通过回顾性研究,对113 例患者影像学资料进行收集,研究对象包括高龄患者,且年龄跨度较大,以进一步探讨CSDH 术后复发的影像学相关因素,现报道如下。
资料与方法
一、一般资料
回顾性分析自2014 年1 月至2018 年12 月于南通大学第二附属医院神经外科接受CSDH 手术治疗的113 例患者的临床和影像学资料,其中男性91例,女性22 例,年龄范围18~90 岁,年龄(63.83±14.4)岁。纳入标准:(1)伴有或无明确颅脑创伤史;(2)临床表现有慢性颅内压升高、神经功能缺损和精神症状等;(3)头部CT/MRI 检查显示CSDH 占位效应呈进行性加重,患侧侧脑室受压,中线向对侧偏移>1 cm;(4)血肿量>60 mL,占位效应明显。排除标准:(1)急性或亚急性硬膜下血肿;(2)临床症状轻微或无症状,无阳性体征;(3)影像学检查显示血肿占位效应不明显;(4)存在凝血功能障碍,有出血倾向;(5)用内镜或开颅手术治疗的患者。
二、影像学资料
所有患者通过CT/MRI 确诊为CSDH。CT/MRI显示,血肿呈高密度12 例(10.62%)、等密度15 例(13.27%)、低密度者42 例(37.17%)、混杂密度29例(25.67%)、分隔分层15 例(13.27%);血肿主要位于额颞顶枕部95 例,约占84.07%,其余额颞部18例,仅占15.93%;单侧血肿97 例(85.84%)、双侧血肿16 例(14.16%);所有病例均显示血肿呈明显占位效应,患侧侧脑室受压变小或消失,中线结构向对侧明显偏移。69 例(61.06%)患者的血肿的术前厚度≥20 mm;100 例(88.50%)患者的中线偏移≥10 mm。
三、手术方法
所有患者均接受钻孔外引流手术治疗,麻醉满意后仰卧位,根据术前头部CT/MRI 进行血肿体表定位后选择血肿最厚处为手术切口,钻孔后十字切开硬脑膜,缓慢释放血肿,随后无菌生理盐水反复冲洗,直至冲洗液清亮,血肿腔内置入引流管,引流管远端接引流装置。术后缓慢持续闭式引流。72~120 h后取出放置的引流管。术后随访时间超过3 个月。
四、观察指标
记录所有患者的性别、年龄、血肿的术前厚度、血肿类型、中线偏移程度及侧别。血肿的术前厚度:根据CT 扫描时测量的血肿厚度。血肿类型:根据CT 扫描的血肿密度分为高密度、等密度、低密度、混合密度和分隔分层。中线偏移程度:根据中线偏移程度,测量中线偏离的距离;侧别:记录单侧或双侧钻孔外引流。
五、统计学分析
采用SPSS19.0 软件对研究数据进行分析和处理,计数资料(血肿的厚度、血肿类型、中线移位、侧别)以率(%)表示,比较采用χ2检验,计量资料(年龄)以均数±标准差()表示,比较采用t 检验,CSDH术后复发的危险因素采用Logistic 回归分析。以P<0.05 为差异有统计学意义。
结果
一、复发患者与未复发患者的相关因素比较
113 例患者中,术后复发患者10 例,未复发患者103 例,术后复发率8.8%。复发组患者与非复发组患者在性别、年龄、术前血肿厚度、中线偏移比较差异均无统计学意义(P>0.05),血肿类型、血肿侧别比较,差异具有统计学意义(P<0.05,表1)。

表1 复发组和非复发组的相关因素比较
二、CSDH 术后复发因素Logistic 回归分析
将单因素分析中有统计学意义的变量纳入Logistic 回归分析,结果显示术前分隔分层和双侧血肿是CSDH 术后复发的独立危险因素(表2)。
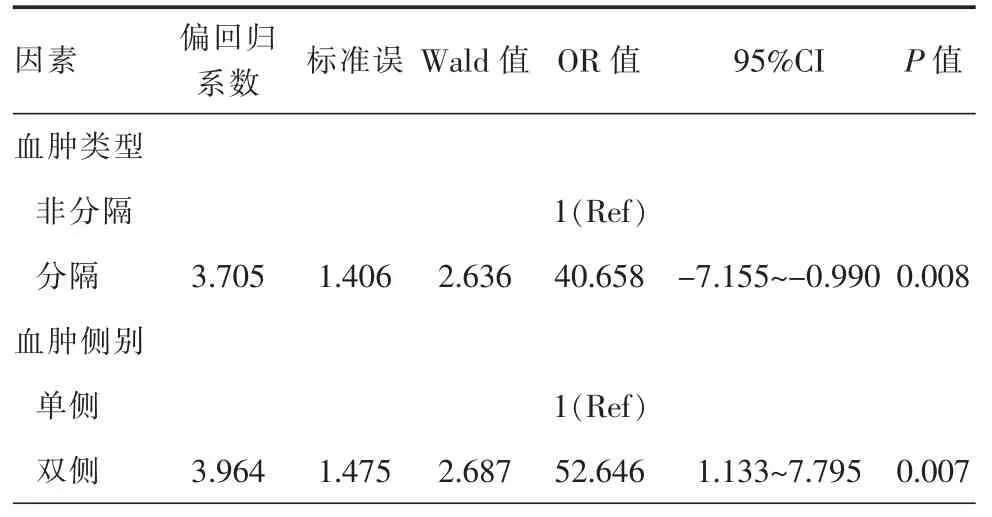
表2 血肿术后复发因素Logistic 回归分析
讨论
CSDH 是神经外科手术中常见的疾病,发病率不断增加,术后复发率高。迄今为止尚未完全了解CSDH 复发的病因,已有文献报道CSDH 复发与患者自身条件、术前影像学因素、手术及围手术期处理等相关因素有关,但结论尚未统一[9-12]。本文主要针对113 例患者术前影像学的因素进行统计学分析,探索需要再次外引流的CSDH 复发的影像学危险因素。
本研究将CSDH 定义为由薄囊包围的硬膜下血肿,手术操作时发现由暗红色血液组成。术后3 d 内行CT 扫描,若出现临床恶化或症状复发,则要求复查CT。CSDH 复发的定义为术后3 个月内随访行CT 扫描显示血肿腔内血液重新积聚并再次出现神经症状。CSDH 患者表现出慢性颅高压、局灶性神经功能缺损或精神症状,应及时行头颅CT 检查早期诊断与鉴别诊断。CT 是早期诊断CSDH 的快捷、简便、有效的方法,如何能早期准确地预测CSDH 术后复发的影像学相关因素成为个体化治疗的关键节点。本研究主要探讨血肿的术前厚度、中线偏移、血肿类型和CSDH 侧别等影像学因素与血肿复发的相关性。
1.血肿厚度与血肿复发的关系:有研究已确定较大的血肿厚度是CSDH 复发的危险因素,Yamamoto 等[13]研究发现,较大的血肿具有更大的复发倾向,因为较大的硬膜下腔隙为血肿复发提供一定的空间基础。本研究发现术前血肿厚度≥20 mm的患者复发率高,但是血肿厚度与CSDH 复发率没有显著的统计学意义。
2.中线移位与血肿复发的关系:术前中线位移作为复发的预测因素仍存在争议,Lee 等[14]研究发现术前中线移位是CSDH 复发的独立预测因素,术前中线移位程度越大,复发率较高,同时考虑老年人脑组织顺应性差,脑复张困难,残留较多积液使血肿容易复发。对于脑复张困难的患者,术后控制液体平衡,酌情多补液体,鼓励患者早期积极肺功能锻炼,早期高压氧治疗,通过高压氧改善脑组织血液供应,扩张脑血管,增加脑血流量、增大脑回体积,减少积液发生,对CSDH 术后脑组织复张具有良好的作用,从而降低CSDH 术后复发率。但Jung 等[15]认为术前中线移位与复发无明显相关性。本研究发现中线偏移大的患者复发率高,但未发现CSDH 术后复发与术前中线移位之间差异具有统计学意义。
3.血肿类型与血肿复发的关系:Hammer 等[16]认为CT 的血肿密度可作为CSDH 术后复发的危险因素。本研究发现分隔分层类型与CSDH 术后复发间有统计学意义,且是CSDH 患者术后复发的独立危险因素。究其原因可能为遇到分隔分层的CSDH,单纯的钻孔外引流很难将血肿清除干净,残留纤维蛋白降解产物是CSDH 复发的重要原因[17]。对于分隔分层的CSDH 患者,术后需行外引流将血凝块清除干净,降低血肿腔内残留的纤维蛋白降解产物。术中切开硬膜后,需缓慢钝性分离血肿包膜,且操作轻柔,若术中存在包膜黏连过紧,不可追求包膜全切而损伤脑表面组织及血管,可局部逐步切除或残留部分包膜,术中应尽量保证蛛网膜界面的完整性,避免硬膜下积液产生。对于有分隔的血肿,可使用内窥镜辅助器械将隔膜打通,进而完整清除血肿,对于血肿腔内的渗血点,可使用电凝止血,降低复发率。
4.双侧血肿与血肿复发的关系:Song 等[18]提出双侧CSDH 术后复发率较高。本研究发现双侧血肿与CSDH 术后复发间有统计学意义,且为CSDH 术后复发的独立危险因素。双侧CSDH 随着颅内压增高而出现快速、渐进性恶化,容易合并出现颅内压明显改变和脑组织移位摆动,若两侧颅内压突然下降,脑血流迅速增加,脑组织快速膨胀,脑血管自身调节功能失衡,通透性增加,可导致弥漫性脑肿胀,容易导致脑组织和血管牵拉损伤出血。因此,如果有指征,应更早考虑手术治疗,手术建议单侧钻孔较安全,单侧钻孔缓慢引流,脑组织移位较小,颅内压下降缓慢,引起出血及脑水肿概率较双侧钻孔降低。
综上所述,对于CSDH 患者,术前分隔分层和双侧血肿CSDH 的患者更容易复发,建议术前进行详细的影像学检测、充分的临床评估及制定个体化治疗方案,较大程度地降低血肿复发,从而改善患者预后,提高生活质量。
