高分辨磁共振对急性脑梗死患者的颅内动脉评估
2019-05-10张雯丽李晓会张桂莲麻姣姣衡东阳
张雯丽, 卜 宁, 李晓会, 张桂莲, 麻姣姣, 杨 柳, 衡东阳
脑梗死年轻化趋势日趋明显,致残率及病死率逐年上升,脑梗死病因筛查对于二级预防至关重要。随着影像学发展,为脑梗死病因探索提供了有利工具。传统脑血管影像检查方法包括:磁共振血管成像(magnetic resonance angiography,MRA)、计算机断层扫描脑血管造影(computed tomography angiography,CTA)、数字减影血管造影(digital subtraction angiography,DSA)等成像技术。由于这些技术不能直观地显示动脉管壁及斑块的形态及结构特征,对于卒中风险的判断及病因的评估存在一定缺陷。高分辨磁共振成像(high-resolution magnetic resonance imaging,HR MRI)可使血管壁清晰的显示,对判断脑动脉狭窄的原因是否为脑动脉粥样硬化、动脉夹层、烟雾病、血管炎等有一定的帮助。同时HR MRI也可清晰地显示动脉粥样硬化斑块的形态、结构特征及局部动脉狭窄的重塑模式,从而有助于评估动脉粥样硬化斑块的稳定性、明确卒中的病因分型和复发风险。基于此,本研究应用HR MRI血管成像技术对急性脑梗死患者的颅内动脉进行评估,探索脑梗死的病因。对于存在颅内动脉粥样硬化的患者,比较了前、后循环斑块分布特点,以明确二者有无差异。
1 研究对象及方法
1.1 研究对象 纳入2017年6月-2018年6月西安交通大学第二附属医院神经内科收治的发病1 w、且完成高分辨磁共振等血管检查的急性脑梗死患者52例,根据头部DWI弥散受限部位,通过头部MRA寻找责任血管,对责任血管应用3.0T高分辨磁共振进行扫描。
1.2 排除标准 血液系统疾病、心源性栓塞、卵圆孔未闭、肺动静脉瘘等其他原因导致的脑梗死患者;生命体征不平稳及具有严重的心、肺、肾等功能障碍不能耐受磁共振检查者;体内有金属植入等有磁共振检查禁忌证者;对造影剂过敏者。
1.3 分组方法 根据高分辨磁共振扫描结果分为斑块阳性组和斑块阴性组,比较两组一般临床资料。同时对斑块阴性组高分辨磁共振发现动脉异常病例进行影像分析。将斑块阳性组根据责任血管分为前循环组和后循环组,比较两组在斑块分布特点、管壁体积百分比、血管重塑指数是否有统计学差异。
1.4 HR MRI成像方法及相关参数设定 使用西门子3.0T磁共振扫描仪,通过8通道头颅线圈进行成像。其成像序列包括3种:T1加权成像、T2加权成像和质子加权成像,应用饱和脉冲抑制血流信号,增加图像对比度。相应成像参数分别为:T1加权(TSE序列):TR/TE=1060/26 ms,矩阵256×256,层厚2 mm;T2加权:TR/TE=2500/76 ms,矩阵256×256,层厚2 mm;质子加权:TR/TE=2400/16 ms,矩阵384×384,层2 mm。在T1序列上行高分辨磁共振增强扫描。
1.5 图像分析 斑块分布:斑块在血管壁呈环形且均匀分布,即为环形斑块;斑块在血管壁上不均匀分布且偏向一侧称为偏心斑块;管壁体积百分比及重塑指数的计算:在T2加权图像上,手动描绘病变及参考血管的内外壁,经半自动方法定量测量病变及参考血管的管腔及血管面积。参考血管为狭窄截面近端或远端正常血管截面。病变处管壁体积百分比:管壁面积/血管面积。管壁面积为血管面积与管腔面积的差值[1]。重塑指数:病变处血管面积/参考处血管面积。根据重塑指数可进一步定义正、负性重塑:重塑指数≥1.05定义为正性重塑;≤0.95定义为负性重塑;在0.95与1.05之间定义为无重塑[2]。对于斑块阴性组除脑动脉夹层外的所有患者行头部高分辨磁共振增强扫描,排除造影剂过敏患者,并在T1序列分析其成像特点。以上结果经1名影像科医师及2名神经内科临床医师共同判读,对其测量值求平均值。

2 结 果
共纳入52例急性脑梗死患者,其中经HR MRI发现责任血管动脉斑块阳性组34例,斑块阴性组18例,斑块阴性组中:脑动脉夹层9例,其中颈内动脉夹层4例(见图1),椎动脉夹层4例,表现为血管壁内血肿;基底动脉夹层1例;烟雾病2例,为双侧颈内动脉受累,均表现为狭窄段周围血管增多(见图2),血管炎1例为多支血管受损,受损血管管壁均匀增厚,且呈环形强化(见图3);血管无异常组6例。本研究中经HR MRI发现的斑块阳性组(见图4)中头部MRA正常者11例(11/34),头部MRA提示管腔狭窄及闭塞者23例(23/34)。斑块阳性组与斑块阴性组在高血压(P=0.02)及年龄(P=0.02)比较有统计学差异。在性别(P=0.20)、糖尿病(P=0.64)、高脂血症(P=0.82)、高同型半胱氨酸血症(P=0.96)及吸烟史(P=0.34)两组比较均无统计学差异(见表1)。斑快阳性组中前循环组12例(均为大脑中动脉);后循环组22例(基底动脉19例,椎动脉3例),前循环组(12例)与后循环组(22例)两组间在斑块分布特点(P=0.68)、管壁体积百分比(P=0.18)、血管重塑指数(P=0.41)比较均无统计学差异(见表2)。
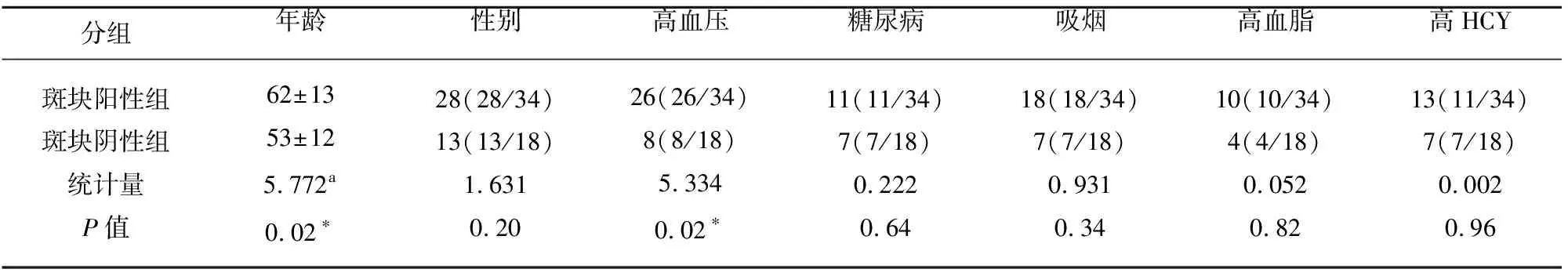
表1 为斑块阳性组与斑块阴性组一般临床资料对比
注:a为F值,其余均为Pearson卡方检验计算而来,*P<0.05,有统计学意义
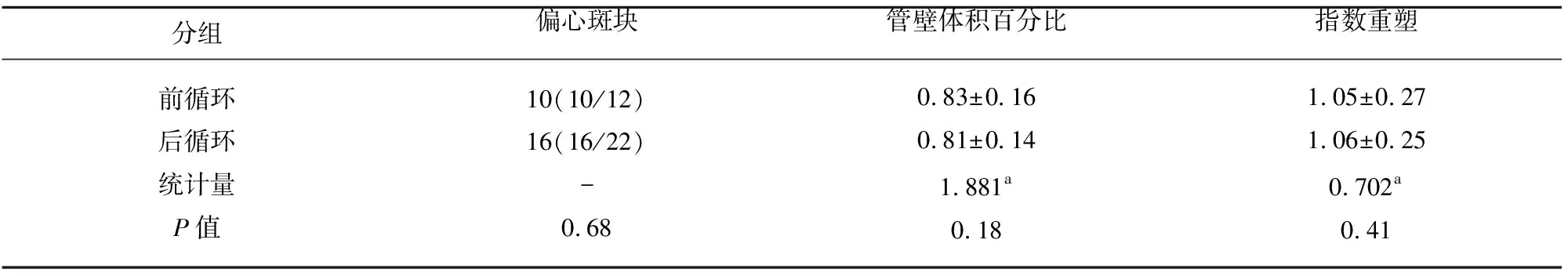
表2 为前循环组与后循环组颅内动脉粥样硬化斑块特点比较
注:a为F值,-为Fisher确切概率,余均为Pearson卡方检验计算而来,P>0.05,无统计学意义
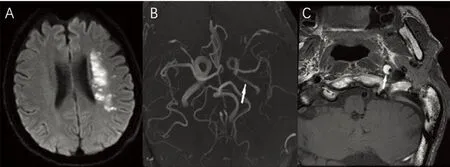
图1 A:头部DWI提示左侧侧脑室体旁梗死;B:头部MRA提示左侧颈内动脉血流较右侧纤细;C:HR MRI T1加权成像示左侧颈内动脉颅内段管壁高信号,提示管壁血肿,考虑颈内动脉夹层
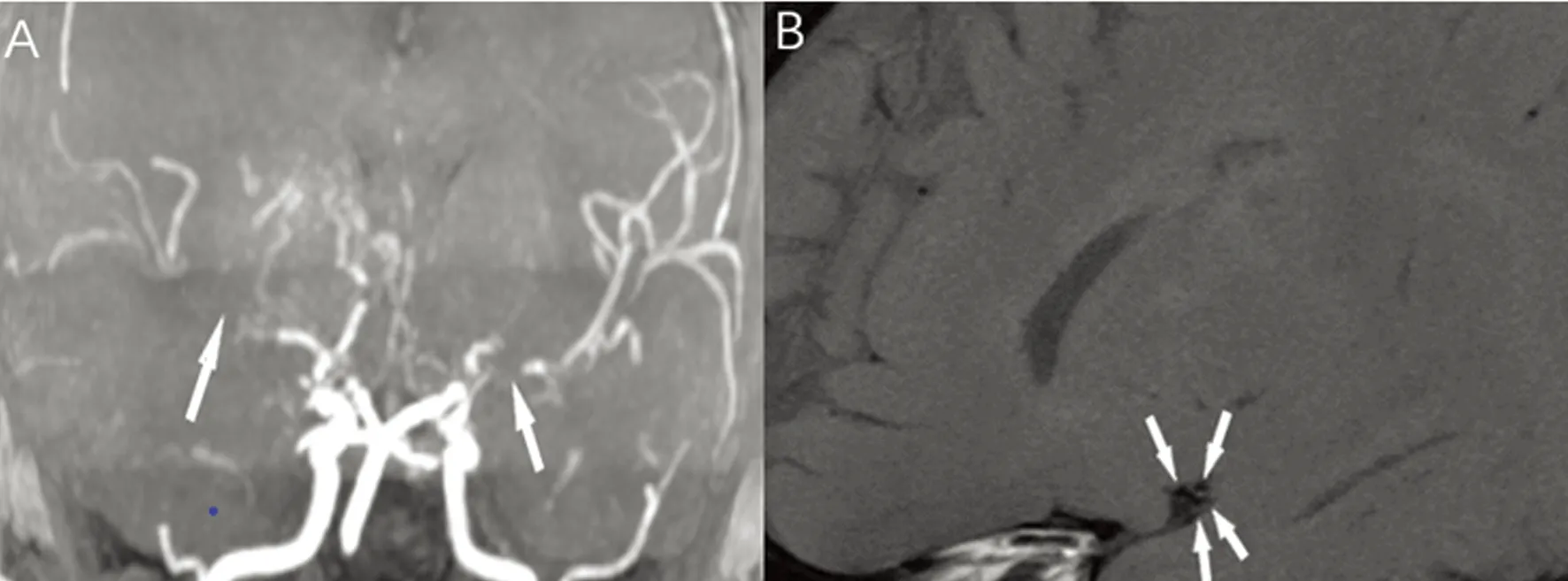
图2 A:头部MRA示双侧颈内动脉末端及双侧大脑中动脉起始段狭窄;B:HR MRI T1加权成像示:大脑中动脉狭窄段周围血管增多,未见明确动脉粥样硬化斑块,考虑血管狭窄原因为烟雾病

图3 A:头部MRA示:右侧颈内动脉未显影,全脑血管迂曲;B:HR MRI 冠状位T1增强扫描示:右侧颈内动脉管壁全段均匀强化;C:HR MRI T1增强平扫,示基底动脉及右侧颈内动脉管腔向心狭窄且管壁均匀环形强化,考虑血管狭窄原因为血管炎

图4 A:头部DWI提示脑桥新发梗死;B:头部MRA正常;C:HR MRI质子加权成像,提示基底动脉偏心斑块
3 讨 论
本次研究中HR MRI发现斑块阳性34例中有11例为头部MRA正常患者。提示常规头部MRA对于脑动脉狭窄的评估存在一定的缺陷,可能会漏诊部分存在颅内动脉粥样硬化性斑块的患者。自1987年Glagov等人[3]报道了冠状动脉粥样硬化的重塑现象以来,许多影像学及组织病理学研究对冠状动脉粥样硬化性疾病重塑现象进行深入探索。研究表明,血管重塑模式与斑块成分密切相关,当管壁增厚时,管壁为维持原来的管腔大小而发生重塑现象。正性重塑常与大的脂质核心、斑块内的炎症相关,而负性重塑常与小的脂质核心、斑块钙化和纤维化相关[4]。2006年Klein等在研究基底动脉时就发现部分脑梗死患者头部MRA图像显示正常,而HR MRI却可以看到动脉粥样硬化性斑块[5]。鉴于高分辨磁共振在血管壁成像方面的优势,对于适合行高分辨磁共振成像的血管,如大脑中动脉M1段及基底动脉应该常规开展高分辨磁共振成像,可以提高对责任血管的狭窄的检出率。
颅内动脉前后循环动脉粥样硬化斑块是否存在分布特征上的差异?Qiao等人在颅内动脉重塑模式的意义中发现,后循环的斑块负荷更大,重塑比率更高,正性重塑更常见[6]。有研究表明基底动脉和大脑中动脉硬化斑块就其重塑模式而言,无显著性差异[7]。本研究比较了急性脑梗死患者的前后循环责任血管在斑块分布、血管重塑及血管管壁体积百分比,发现二者之间无统计学差异。限于本研究纳入病例数较少,将来需要开展多中心临床研究,比较前循环和后循环在动脉斑块病理及影像学的差异,更好地指导临床诊疗。
高分辨磁共振结合常规颅内血管MRA检查方法,使血管壁可视化,并根据其成像特点为急性脑梗死的少见病因如脑动脉夹层、血管炎、烟雾病等提供诊断依据。在我们纳入的52例患者中,通过HR MRI诊断为脑动脉夹层9例、烟雾病2例及血管炎1例。(1)脑动脉夹层是仅次于动脉粥样硬化的第二大卒中致病因素[8,9]。DSA一直被认为是诊断脑动脉夹层的金标准,但其假阴性率高达17%[10]。DSA的最大优势在于显影快,可全程动态观察血管管腔的显影状况,却无法显示管壁、血肿、内膜等结构。 HR MRI则能更清楚地显示血肿、内膜瓣、管壁和管腔的形态学特点,显著提高检测脑动脉夹层的敏感性和特异性。(2)烟雾病是一种以颅底双侧大动脉进行性狭窄甚至闭塞为特征的先天性脑血管疾病。烟雾病的诊断需要与临床常见的动脉粥样硬化烟雾综合征相鉴别。基于它们的发病机制不同,二者存在影像学差异。前者主要的病理改变是不断增多的平滑肌细胞导致内膜增厚,而后者则是动脉粥样硬化所致,其病理改变主要是纤维帽、脂核、炎性细胞浸润、钙化、坏死和斑块内出血等[11]。Takagi等对烟雾病和非烟雾病患者的大脑中动脉尸检中,发现烟雾病患者的大脑中动脉外径较非烟雾病患者小[12]。有学者在烟雾病高分辨磁共振研究中提出烟雾病患者管壁厚,常呈负性重塑,偶有环形增强,附近多有微小血管结构。而烟雾病综合征患者受损血管外径常呈正性重塑,多有增强效应,特别是局灶性增强,且附近少有微小血管结构[13,14]。我们纳入的2例烟雾病患者,其HR MRI显示血管管壁均匀增厚,未发现明显的动脉斑块,且动脉狭窄周围有较多的微小血管结构,与国外报道一致。(3)血管炎发病率低,由于缺乏典型的临床表现、实验室指标及影像学表现,导致其诊断十分困难。病理解剖仍为诊断动脉炎的金标准。然而临床取材困难。有研究显示依靠常规的血管检查方法,假阴性率高达25%[15]。HR MRI的影像表现与病理改变的一致性最高[18],这就为血管炎的诊断提供很好的补充。有研究显示对于血管炎患者进行HR MRI增强扫描多表现为管壁向心性增厚及环形强化,此与血管炎管壁炎症及水肿的病理学特点相一致[16]。本研究中有1例血管炎患者,其头部MRA表现为颅内多支血管狭窄,HR MRI提示右侧颈内动脉颅内段及基底动脉呈向心性狭窄,且在HR MRI增强中表现为血管壁均匀强化。符合HR MRI血管炎的特点。
颅内动脉粥样硬化是亚洲人群卒中的主要病因[17]。因此利用HR MRI识别斑块特征、评估斑块的稳定性,将有助于脑梗死的诊断、治疗及二级预防。颅外动脉HR MRI血管壁影像学特点与其病理表现的高度一致性[18],使其成为评估脑血管病变的重要检查。然而,HR MRI在临床中应用仍存在一些局限性,颈内动脉颅外段行内膜剥脱术,通过术后病理可以进一步验证HR MRI对血管壁的判读。但颅内动脉取材困难,缺乏活体标本的病理检查,血管壁的影像学评估质量控制难以把关。将来需开展前瞻性的队列研究,来明确血管壁影像学改变对脑血管病因诊断的敏感性与特异性。目前由于HR MRI血管壁成像的技术限制,对于一些颅内走行复杂和位置较深的细小血管成像辨识度差,有时存在血管搏动伪影而影响结果判读,需要有硬件软件提升,改善技术手段,更好地发挥HR MRI 在脑血管疾病诊断的优势。
