二程放射治疗计划在肿瘤调强放射治疗中的可行性研究
2019-04-29颜卓鑫尹陈艳
谢 辉 颜卓鑫 尹陈艳 周 超*
在目前的放射治疗中,放射治疗计划中静态调强和动态调强均由治疗计划开始实施到整个放射治疗计划结束,即单程放射治疗,中间将不再考虑靶区及危及器官(organ at risk,OAR)的变化而修改放射治疗计划[1]。在长达5~7周的分次放射治疗期间,患者病灶结构和范围会发生一定改变,而导致治疗效果的改变。为此,本研究探讨肿瘤患者在治疗期间放射治疗靶区及器官变化的因素,以及可能导致的恶性后果,对单程放射治疗计划与二程放射治疗计划进行对比分析,验证二程放射治疗计划在治疗中的可行性。
1 资料与方法
1.1 临床资料
选取2015年1月至2018年4月湘南学院附属医院收治的23例癌症患者,男性6例,女性17例;年龄18~70岁,其中乳腺癌5例,肺癌5例,鼻咽癌8例,脑瘤5例,所有患者治疗前未接受过任何的放射治疗。
1.2 仪器设备
采用Synergy医用直线加速器(瑞典医科达公司)、MOSAIQ病案管理系统、MONACO计划系统;深圳锐康安科技有限公司定位塑形膜;4排螺旋定位CT(美国GE公司)以及碳素纤维固定架(广州Klarity公司)。
1.3 治疗方法
(1)对所有患者实行全程静态调强放射治疗(intensity-modulated radiation therapy,IMRT)。所有计划的执行都获得同一位主治医师签字确认,每例患者第一次计划(plan1)执行全程IMRT得到结构.a,临床靶区(clinical target volume,CTV)为CTV.a;二程计划中(plan2)实际执行IMRI得到结构.b,靶区为CTV.b。
(2)第一次放射治疗计划。按照放射治疗基本流程对患者实施前期治疗工作,进行第一次体位固定、X射线计算机断层扫描(X-ray computed tomography,CT)模拟、勾画靶区、设计放射治疗计划、剂量验证等步骤。
(3)二程放射治疗计划。再次定位及CT扫描同原步骤一致,照常进行,但当放射治疗计划实施至15~25次,肿瘤总体积(gross tumor volume,GTV)[2]剂量达到30~50 Gy时,对患者重新进行CT扫描。患者体膜、头部膜及参考坐标不变,并由同一临床肿瘤医师再次勾画靶区及正常器官部位,并与首次的靶区及正常器官图进行对比,看靶区是否有所变化,再制定第二次计划(plan2)[3]。
1.4 评价指标
在计划制作中二程放射治疗计划均以同一限制条件及处方剂量进行放射治疗计划的设计,二程计划按照实际的执行天数进行融合总评估。比较两次CT图中靶区各层面积和总体积大小的变化,及最大剂量、最小剂量与平均剂量的变化[4]。同一指标所得数值均为数学平均值。
2 结果
2.1 两种方法各评价指标数据平均值分类比较
(1)在对肿瘤患者的CTV、计划靶区(planning target volume,PTV)、晶体、脑干、眼球、脊髓及腮腺等器官的接受剂量情况及体积变化比较中,乳腺癌主要是CTV、患侧肺、健侧胸壁的受照射剂量和体积变化的情况见表1和表2。
(2)对于肺癌患者主要是对CTV、全肺和心脏受照射情况和体积变化进行比较。总共得到四组数据,见表3和表4。
(3)对于鼻咽癌患者主要对原发病灶肿瘤总体积(GTVnx)、淋巴结转移灶肿瘤总体积(GTVnd)、脑干、左右眼球、左右视神经及左腮腺受照射情况和体积变化进行比较,见表5、表6、表7和表8。

表1 乳腺癌患者前后两程计划下CTV、心脏及脊髓照射剂量(cGy)和体积(cm3)的变化

表2 乳腺癌患者前后两程计划下健侧肺及健侧胸壁照射剂量(cGy)和体积(cm3)的变化
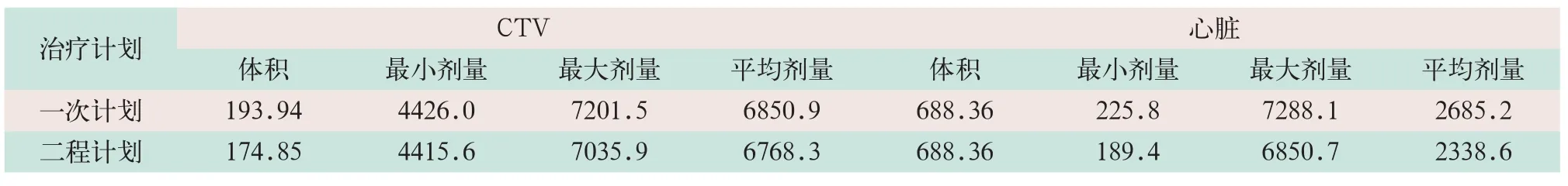
表3 肺癌患者前后两程计划下CTV及心脏照射剂量(cGy)和体积(cm3)的变化

表4 肺癌患者前后两程计划下脊髓及全肺照射剂量(cGy)和体积(cm3)的变化
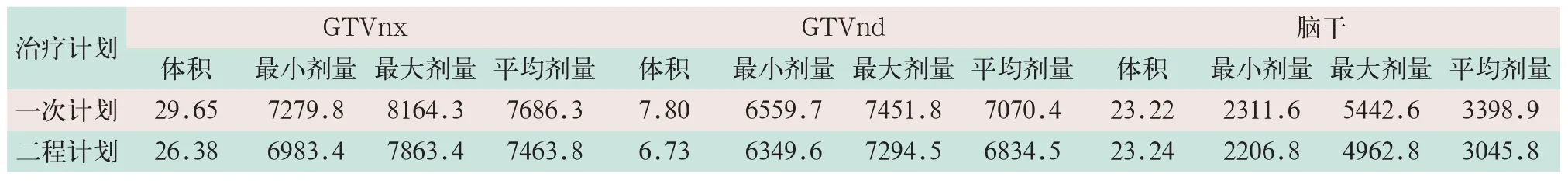
表5 鼻咽癌患者前后两程计划下GTVnx、GTVnd及脑干照射剂量(cGy)和体积(cm3)的变化

表6 鼻咽癌患者前后两程计划下左右眼球照射剂量(cGy)和体积(cm3)的变化

表7 鼻咽癌患者前后两程计划下左右视神经照射剂量(cGy)和体积(cm3)的变化

表8 鼻咽癌患者前后两程计划下左右腮腺照射剂量(cGy)和体积(cm3)的变化
(4)对于脑瘤患者主要从CTV、晶体、脑干受照射情况和体积变化进行比较,见表9和表10。
2.2 统计分析
患者靶区(治疗区)的体积在接受静态调强治疗15~25 d后普遍呈下降趋势,经统计分析显示,其中脑瘤患者的病患靶区下降幅度最大,降幅比例达到42.8%,其次为鼻咽癌患者、肺癌患者和乳腺癌患者分别为11.6%、9.8%和5.2%[5]。但乳腺癌患者变化最小,是由于选取的病患为患侧乳腺全切除术后的放射治疗只照射患侧胸壁及锁骨上以及腋窝这部分,这部分预防照射区域本来就没有什么变化,因此对于这部分患者如果无特殊变化一般单程计划就能满足临床治疗需要。而正常组织在二程放射治疗计划当中所接受的最大剂量、最小剂量以及平均剂量都呈现下降趋势。
3 讨论
研究数据表明,第一程治疗达到了预期目的,肿瘤得到有效控制,靶区体积普遍缩小。而危及器官的体积无较大变化,表明危及器官的受照剂量限制的较好,未出现明显的治疗副反应,但是也发现某些危及器官有出现增大现象,这可能源于临床医师勾画靶区时出现的一定人为误差,在允许范围内无统计学意义。而无论是病患靶区还是危及器官部位,其平均剂量都在第二程治疗计划中得到明显下降,尤其是肺癌患者的肺部最小剂量降幅达到了65.8%,危及器官最低降幅也达到1%。靶区的平均剂量都在降低,表明靶区剂量的均匀性更好[7]。同时,这些数据符合放射治疗的剂量学原理。本研究发现,二程计划对早期患者危及器官剂量影响与单程计划之间无显著差异,但是根据RTOG0022对正常组织结构的限量要求确有45%(9/20)的单程计划危及器官超量。由此可见,第二程放射治疗计划很大程度更新了变化靶区及危及器官的数据,一定程度上减少了正常组织的受照量,针对靶区也给了更合适的照射剂量,使治疗更加精准[8]。
本研究中,对4类患者的第一程治疗情况和第二程治疗情况进行比较和分析表明,与单程放射治疗相比,二程放射治疗计划可有效减少危及器官的受照量,同时减小肿瘤患者靶区不必要的高的受照量(靶区热点),使放射治疗更加精确,正常组织的受照射剂量相应的减少并得到了很好的保护,在很大程度上减小了治疗副反应的发生,具有极大的实践意义[9]。孙荣刚[10]的研究表明,多程放射治疗计划在食道癌肿瘤中能明显降低肺的放射性肺炎的发生概率,极大地保护了肺组织。候玥等[3]报道,多程放射治疗计划在对脑干及视神经的剂量接受方面有明显的降低,而本研究也得到类似的结果。同时,二程放射治疗计划的优越性也可反映出单程放射治疗计划在某些肿瘤治疗当中,尤其是对于复杂的、肿瘤较大且与重要器官保护矛盾较大时的缺陷,缺少动态观察病情发展的步骤,未考虑到放射治疗周期长导致计划对治疗的影响,缺乏动态研究[11]。在考虑到复杂病情单程计划不能满足临床需要时,建议采取二程甚至多程放射治疗计划,从而得到符合临床的剂量学分布。
随着放射治疗技术的迅速发展,全国的放射医疗设备基本处于同等水平的情况下,要提高放射治疗的治疗效果,就必须提高放射治疗的精确度。要达到这样的目标,不仅要对定位、摆位的工作严格要求,同时需要对计划设计提出更高的标准,对制定放射治疗计划的方法或步骤进行革新,而二程放射治疗计划甚至多程计划定会成为未来放射治疗的发展方向,而多程放射治疗计划中也有很多内容亟待研究,具有很大发展潜力[12]。
虽然行二程放射治疗计划对行动不便的患者会造成一定困扰,造成更多的经济压力,会消耗更多的人力和物力,但二程放射治疗计划对提高放射治疗效果、提高治疗精度具有重大意义,也具有现实可行性。

表9 脑瘤患者前后两程计划下CTV及脑干照射剂量(cGy)和体积(cm3)的变化

表10 脑瘤患者前后两程计划下左右晶体照射剂量(cGy)和体积(cm3)的变化
4 结语
二程放射治疗计划在肿瘤的放射治疗当中有着重要的实践意义,尤其是在病情复杂,如肿瘤较大或者解剖位置不佳在对于正常组织的保护方面有难度时,二程放射治疗计划在减少照射靶区的体积和减少正常组织接受剂量等明显优于单程放射治疗计划。
