输尿管软镜治疗上尿路结石疗效分析*
2019-04-25刘关羽朱方强代林勇王浩宇李为兵
刘关羽,朱方强,代林勇,孙 祯,王浩宇,张 浩,支 轶,李为兵
(重庆医科大学附属第三医院(捷尔医院)泌尿疾病中心 401120)
泌尿系结石是泌尿外科常见病之一,其发病率北美为7%~13%,欧洲为5%~9%,亚洲为1%~5%[1]。我国泌尿系结石发病率呈逐年上升趋势,是全球三大结石高发区之一[2]。对于上尿路结石,可采取的治疗方式包括药物排石、体外冲击波碎石(ESWL)、体外物理震动排石、输尿管镜碎石、经皮肾镜碎石及输尿管软镜碎石术,其中输尿管软镜因具有通过泌尿道进镜、术野清晰、前端可弯曲达各肾盏、术中术后并发症少及术后恢复快等优势,逐渐受到各医学中心推崇[3]。本中心2016年5月至2017年12月采用输尿管软镜钬激光碎石术治疗上尿路结石患者86例,取得满意疗效,现报道如下。
1 资料与方法
1.1一般资料 选取2016年5月至2017年12月本院泌尿疾病中心输尿管软镜钬激光碎石病例86例,男68例,女18例;年龄23~80岁,平均(47±14)岁。其中,单发结石45例,结石直径5.0~22.5 mm,平均(10.4±3.7)mm,直径大于或等于20 mm者2例,分别为20 mm和22.5 mm;多发结石41例,结石累加直径9.0~59.0 mm,平均(24.1±13.0)mm,累加直径大于或等于20 mm者22例。CT值299.0~1 748.0 HU,平均(1 047.0±315.2)HU。结石分布于肾上盏16例(单发结石),肾中盏17例(单发结石),肾下盏23例(单发结石),肾盂18例(单发结石,输尿管上段结石均推回肾盂碎石,故输尿管上段结石归入肾盂结石组),多盏分布12例(其中10例肾下盏有结石分布)。结石位于肾下盏者,肾盂肾下盏夹角28.0°~66.0°,平均(43.0±9.1)°。
1.2方法
1.2.1纳入和排除标准 病例纳入标准:术前检查无绝对手术禁忌证,第4腰椎椎体以上输尿管结石、肾结石、单发结石直径小于或等于20 mm、多发结石中单个结石最大直径小于或等于20 mm、包裹性结石、ESWL定位困难或疗效不佳者、药物排石失败者。病例排除标准:已留置输尿管支架管,泌尿系畸形,髓质海绵肾,存在尿路感染未控制或尿培养阳性未转阴,出血性疾病或严重心肺功能障碍不能耐受手术者。
1.2.2治疗方法 术前1 d均使用抗菌药物。全身麻醉,取截石位,常规消毒铺巾,先用WOLF8/9.8F输尿管硬镜检查患侧输尿管全程,了解输尿管是否有狭窄、迂曲程度等。若镜检发现输尿管狭窄严重,使用镜体扩张后仍难以继续进镜者,留置“COOK”6F双猪尾硅胶输尿管支架管,2周后Ⅱ期手术。若镜检输尿管无明显狭窄、迂曲,则置入“COOK”0.035英寸白色泥鳅导丝至肾盂,退出输尿管硬镜,在导丝引导下置入“COOK”9.5F输尿管软镜鞘,再沿输尿管软镜鞘置入Olympus 6F纤维或电子输尿管软镜,采用人工低压灌注,观察整个肾盂、肾盏。找到结石后使用200 μm光纤,光纤头外露0.5 cm,钬激光功率调整至0.8~2.0 J/10~15 Hz(结石直径较大、CT值大于100 HU者调整至高能低频模式“碎块化”结石,结石直径较小、CT值小于1 000 HU者调整至低能高频模式“粉末化”结石),采用“蚕食法”粉末化结石。术后常规留置“COOK”6F双猪尾硅胶输尿管支架管于患侧并于术后4周拔除。
1.2.3疗效评价 分别于术后5 d、2周、4周、6周复查泌尿系平片(KUB)及泌尿系超声了解结石清除率。分别于术后5 d、2周对有残石者行体外物理震动排石治疗加速残石排出。无残石或残石直径小于4 mm且无临床症状者定义为碎石成功,残石直径大于或等于4 mm为有意义残石。
2 结 果
输尿管软镜Ⅰ期进镜成功率为96.5%(83/86)。3例因输尿管结石嵌顿处狭窄明显,呈“针孔样”,输尿管硬镜进镜失败,估计置入软镜鞘困难,留置6F双J管2周后成功置入输尿管软镜鞘并成功碎石。86例均碎石成功。手术时间20~100 min,平均(50±24)min,术后住院时间3~6 d,平均(4.2±0.9)d。各肾盏术后不同时段结石清除率见表1。术中未发生输尿管穿孔、断裂、严重出血等并发症。术后2例出现全身炎症反应综合征(SIRS),予以激素加强效抗感染后感染得以控制。术后均无感染性休克、严重出血、急性肾衰竭、尿外渗、肾包膜下血肿、石街形成等并发症。
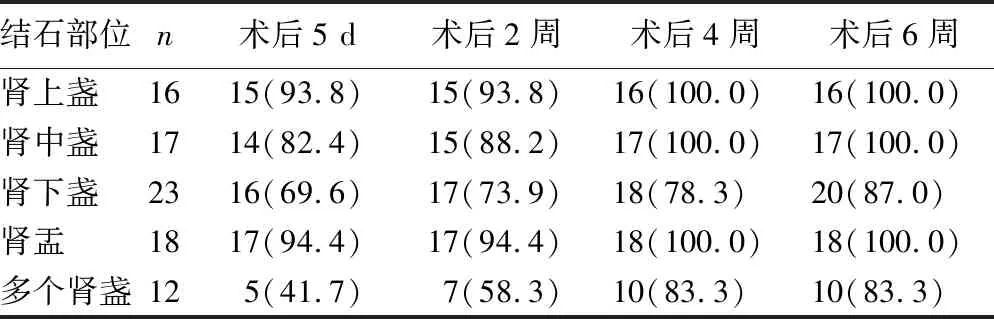
表1 术后复查KUB及泌尿系超声各肾盏结石清除率[n(%)]
3 讨 论
泌尿系结石是泌尿外科住院患者的首位病因,其复发率高达50%,影响其发病率的因素包括:地理环境、饮食、液体摄入量、遗传、性别、职业及年龄等[1-2]。上尿路结石发病时可表现为肾绞痛、恶心、呕吐、尿频、尿急、尿痛、血尿、高热、寒战等,也可仅表现为患侧腰部酸胀不适,甚至有些结石已引起肾损伤,患者却无任何临床表现。如不及时诊治,可能导致反复尿路感染、血尿、肾积水逐渐加重损伤肾功能等。上尿路结石可选择的治疗方案包括:药物排石、ESWL、体外物理震动排石、输尿管镜碎石、经皮肾镜碎石、腹腔镜输尿管切开取石、开放手术取石及输尿管软镜碎石等。药物排石法适用范围有限,若输尿管存在狭窄或结石为肉芽组织包裹,则药物排石法效果差,容易延误治疗[2]。ESWL因性价比高,容易为患者接受,但若结石位于肾下盏、存在尿路梗阻、结石体积过大或成分较硬时,需要多次碎石,碎石后形成“石街”易造成急性尿路梗阻、肾绞痛、血尿、感染及急性肾功能不全。碎石过程中体位改变、定位不准也易造成肾包膜下血肿等并发症[4]。输尿管镜碎石术主要适用于输尿管中下段结石,对于输尿管上段结石,该术式因碎石过程中击打结石、冲水压力等因素易导致结石“漂移”退回肾盂,从而造成结石残留[5]。经皮肾镜碎石取石术适用于直径大于或等于2 cm的肾结石及长径大于1.5 cm的输尿管上段结石,但因其需通过肾实质建立通道进行碎石,出血及肾损伤概率较高,严重时需切除肾脏[6]。输尿管软镜经泌尿系统自然通道进入肾盂肾盏,配合钬激光粉末化结石,可处理几乎所有部位的结石,其出血风险小,创伤小,术后恢复快,且随着软镜技术的改进、碎石工具的不断更新,在一些医学中心,输尿管软镜钬激光碎石术已用于处理直径大于2 cm的上尿路结石并取得满意疗效[3,7-8]。
本研究使用输尿管软镜钬激光碎石Ⅰ期置镜成功率为96.5%,所有患者均成功碎石,均未发生严重并发症。SHANKAR-HARI等[9]将脓毒症定义为机体针对感染的宿主反应失调导致危及生命的器官功能障碍,强调了感染引发的宿主非稳态反应的重要性,超出了感染本身的可能致死性与及时诊治的必要性。RASHID等[10]认为,女性尿路结石合并感染的概率是男性的2倍,糖尿病患者术后发生脓毒症的概率高于非糖尿病患者。本研究中2例女性患者术后发生SIRS,主要表现为血象及降钙素原明显升高、心率加快、呼吸急促,需血管活性药物维持血压,考虑与女性患者合并糖尿病、术中为保持视野清晰增加灌洗压有关。MOLIMARD等[11]认为,肾下盏结石清除率明显低于中、上盏,肾盂肾下盏夹角越小、结石清除率越低。OUZAID等[12]研究发现,术前CT值可预估结石成分及硬度,CT值越高提示结石硬度可能越大,碎石难度增加。本研究中,肾下盏结石术后5 d、6周结石清除率分别为69.6%及87.0%,结石位于多个肾盏者术后5 d、6周结石清除率分别为41.7%及83.3%,考虑与肾盂肾下盏夹角偏小致使术中处理困难,CT值较高及结石累加直径偏大导致手术时间较长,为避免术后脓毒血症发生而放弃处理残石等因素有关。另有研究者认为,体外物理震动排石可安全地用于输尿管软镜术后及ESWL术后有残石患者,且能有效提高术后结石清除率[13-14]。本研究术后5 d及2周仍有残石者,予以物理震动排石治疗2次,加速结石排出。
输尿管软镜钬激光碎石术也有其局限性[15]:(1)软镜因其自身弯曲度有限,外加置入套石网篮或钬激光光纤更限制其弯曲,使其处理肾下盏结石残石率较高;(2)结石硬度高,体积大,碎石时间长,容易导致术后发生SIRS,严重时可危及生命;(3)因其冲水速度及压力不可过高,术中一旦出血则可能模糊术野,降低结石清除率;(4)设备购买及维修费用昂贵。术前通过CT等评估结石大小、位置、CT值、预防性使用抗菌药物,术中严格遵照软镜使用说明操作、保持低压灌洗,术后残石结合体外物理震动排石等方法,软镜清洗需由专人负责。通过上述措施,可提高结石清除率,降低软镜损耗。
总之,输尿管软镜钬激光碎石术治疗上尿路结石创伤小、并发症少、术后恢复快,值得临床推广。
