70岁以上老年急性胰腺炎患者的临床特征分析*
2019-04-24孟飞袁景蒲垠全彭莉马雨凡汤小伟陈霞彭燕
孟飞,袁景,蒲垠全,彭莉,马雨凡,汤小伟,陈霞,彭燕
(西南医科大学附属医院 消化内科,四川 泸州 646000)
急性胰腺炎(acute pancreatitis,AP)是临床常见的急腹症。研究发现某些代谢性因素(如糖尿病、胆道疾病及体力活动减少等)使患AP的风险增高,而老年人伴随疾病多、社会活动减少及社会老龄化等因素使老年AP发病率升高[1]。目前国内鲜有对≥70岁老年AP患者的研究,而早在1988年国外就有文献报道,年龄≥70岁可能增加坏死性胰腺炎的发病率及患者病死的风险[2]。故本研究旨在探讨≥70岁老年AP患者的临床特征,为其诊疗提供依据。
1 资料与方法
1.1 AP数据库的建立
根据西南医科大学附属医院多学科专家共同讨论、参阅大量文献后建立起本院独立的AP大数据库,并从2013年6月起收集本院住院AP患者的完整临床资料用于科学研究。
1.2 一般资料
选取2013年6月—2018年3月于西南医科大学附属医院住院的年龄≥70岁老年AP患者342例作为实验组,年龄70~98岁,平均(76.92±5.56)岁;利用随机数字表法选取同期15~59岁AP患者684例作为对照组,年龄16~59岁,平均(41.52±9.17)岁。纳入患者参照2012年亚特兰大AP分类标准[3]。排除标准:①合并慢性胰腺炎或胰腺癌;②患者主动出院及24 h内死亡。
1.3 方法
通过查阅病历资料,提取纳入病例的一般资料、实验室指标(白细胞计数、血淀粉酶、血脂肪酶、血脂、血糖、血钙及肝肾功能等)、合并症、并发症及病情转归等数据资料,比较两组间是否存在差异。
1.4 诊断标准
1.4.1 AP诊断标准临床上符合以下3项特征中的2项可诊断为AP:①急性、持续及剧烈的上腹痛,可向背部放射;②血清淀粉酶和/或脂肪酶>3倍正常值;③符合AP影像学改变。
1.4.2 AP分级根据2012年亚特兰大AP分类标准将AP分为轻症AP、中重症AP及重症AP[3]。①轻症AP:无局部或全身并发症,无器官功能衰竭,病死率极低;②中重症AP:可伴有局部或全身并发症,器官功能衰竭多在48 h内恢复,病死率低;③重症AP:伴局部或全身并发症及持续性器官功能衰竭(>48 h),病死率高达30%~50%。
1.5 统计学方法
数据分析采用SPSS 17.0统计软件,计量资料以均数±标准差(±s)或中位数(四分位数间距) [M(QR)]表示,比较用t检验或秩和检验;计数资料以构成比或率(%)表示,比较用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较
实验组患者中男女比例为1.00∶1.55;对照组患者中男女比例为1.79∶1.00,经χ2检验,差异有统计学意义(P<0.05),实验组女性比例高于男性。
2.2 两组患者的病因比较
实验组的首位病因为胆道疾病(54.97%),对照组的首位病因为高脂血症(44.01%)。实验组与对照组病因为胆道疾病比例比较,经χ2检验,差异有统计学意义(P<0.05),实验组高于对照组。两组病因为高脂血症、酒精比例比较,经χ2检验,差异有统计学意义(P<0.05),实验组低于对照组。其他病因比较,差异无统计学意义(P>0.05)。见表1。
2.3 两组患者伴随疾病和病情分级比较
伴随疾病方面,两组患者合并高血压、冠状动脉粥样硬化性心脏病(以下简称冠心病)比例比较,经χ2检验,差异有统计学意义(P<0.05),实验组高于对照组。两组合并糖尿病、脂肪肝比例比较,经χ2检验,差异无统计学意义(P>0.05)。两组病情分级比较,经秩和检验,差异无统计学意义(P>0.05)。见表1。
2.4 两组患者实验室指标比较
两组患者总胆固醇、甘油三酯、血钙、白蛋白、淀粉酶、谷丙转氨酶(alanine transaminase,ALT)、谷草转氨酶(aspartate transaminase,AST)、直接胆红素及肌酐比较,经秩和检验,差异有统计学意义(P<0.05),实验组总胆固醇、甘油三酯、血钙及白蛋白水平较对照组低,而淀粉酶、ALT、AST、直接胆红素及肌酐水平较对照组高。见表2。
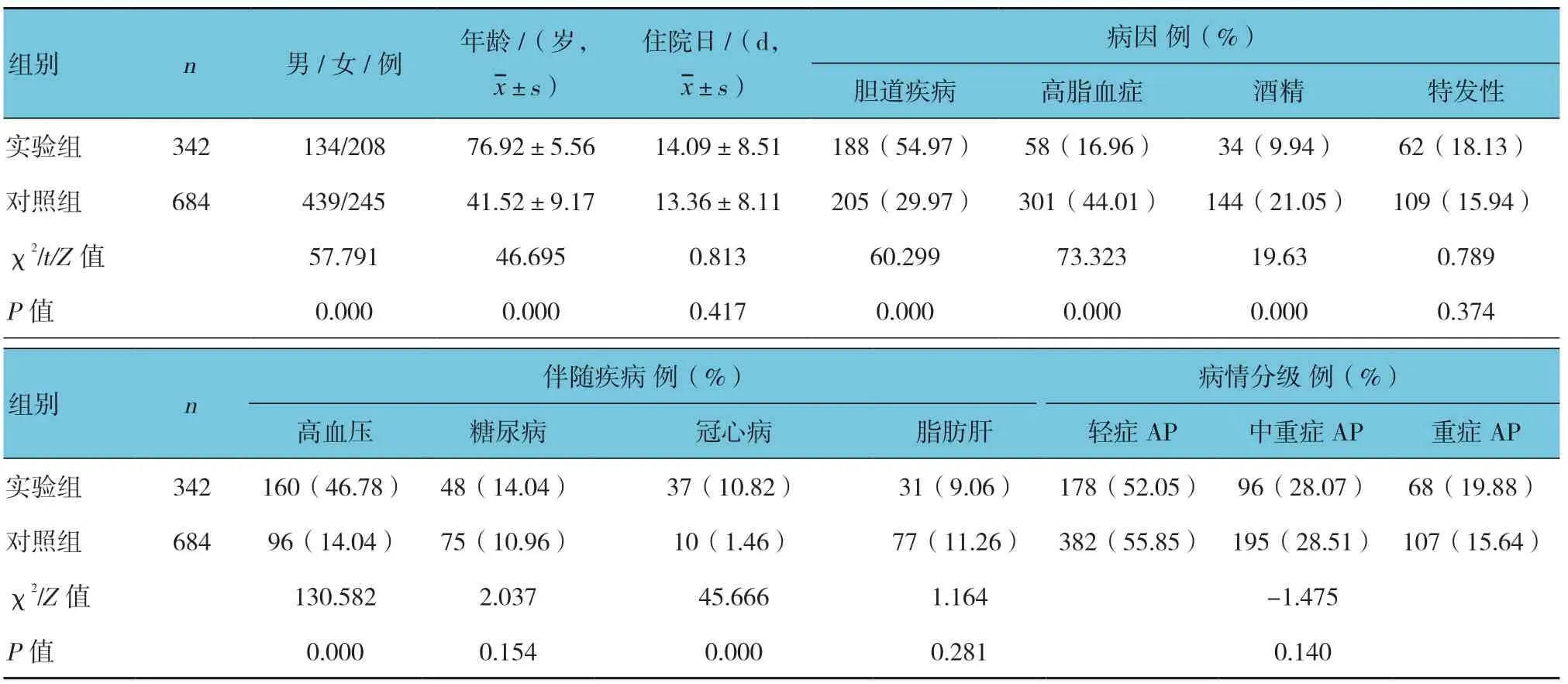
表1 两组患者临床资料比较
2.5 两组患者并发症发生率比较
2.5.1 局部并发症实验组与对照组的局部并发症发生率分别为57.89%(198/342)和53.22%(364/684),经χ2检验,差异无统计学意义(χ2=2.014,P=0.156)。见表3。
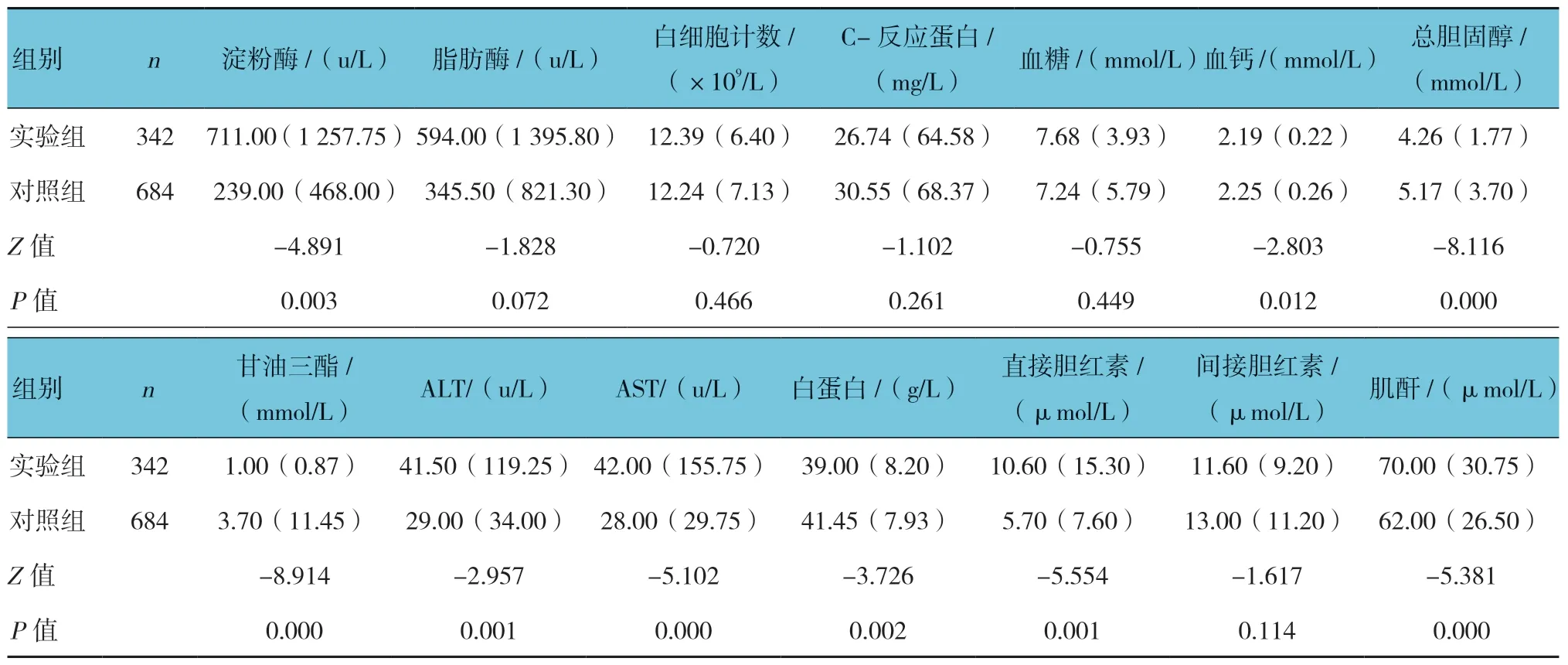
表2 两组患者实验室指标比较 [M(QR)]
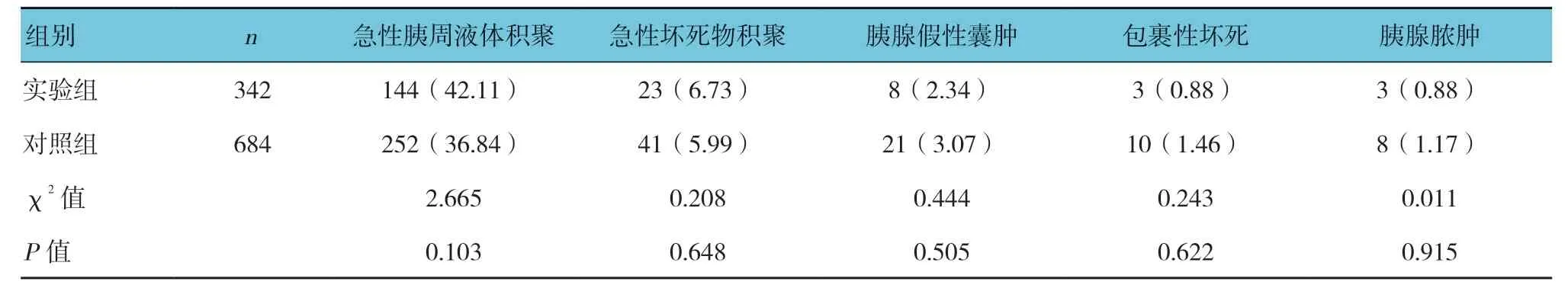
表3 两组患者局部并发症发生率比较 例(%)
2.5.2 全身并发症实验组与对照组的全身并发症发生率分别为32.75%(112/342)和17.98%(123/684),经χ2检验,差异有统计学意义(χ2=28.152,P=0.000),实验组高于对照组。其中,两组呼吸衰竭、肾衰竭发生率比较,经χ2检验,差异有统计学意义(P<0.05),实验组高于对照组;而循环衰竭、全身炎症反应综合征、多器官功能衰竭、腹腔间隔室综合征及胰性脑病发生率比较,差异无统计学意义(P>0.05)。见表4。
2.6 两组患者感染情况
实验组与对照组的感染发生率分别为47.08%(161/342)和23.98%(164/684),经χ2检验,差异有统计学意义(χ2=56.212,P=0.000),实验组高于对照组。其中,两组胆道感染、肺部感染发生率比较,经χ2检验,差异有统计学意义(P<0.05),实验组高于对照组;而全腹膜炎、胰腺坏死感染、脓毒血症发生率比较,差异无统计学意义(P>0.05)。见表5。
2.7 治疗方式及临床转归
患者均采取内科综合治疗,其中实验组有13例(3.80%)患者病情好转后转外科行胆囊切除术;而对照组有36例(5.26%)转外科,其中2例行胰腺坏死组织清除术,另34例行胆囊切除术。两组患者外科手术比例比较,差异无统计学意义(χ2=1.072,P=0.301)。实验组死亡15例(4.39%);对照组死亡8例(1.17%),经χ2检验,差异有统计学意义(χ2=10.763,P=0.001),实验组高于对照组,死亡患者均为重症AP患者。实验组重症AP患者68例,死亡15例(22.06%),对照组重症AP患者107例,死亡8例(7.48%),经χ2检验,差异有统计学意义(χ2=7.745,P=0.005),实验组重症AP高于对照组。
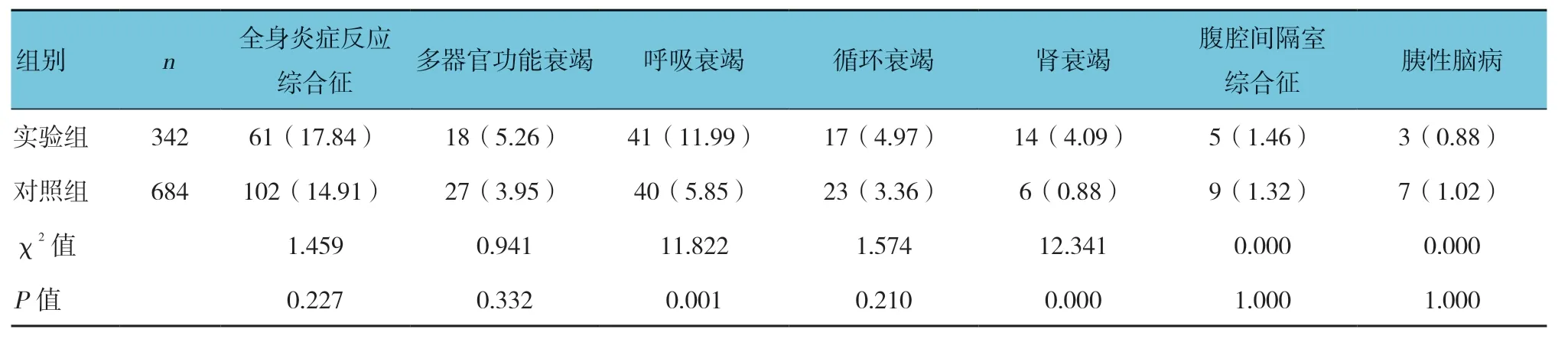
表4 两组患者全身并发症发生率比较 例(%)
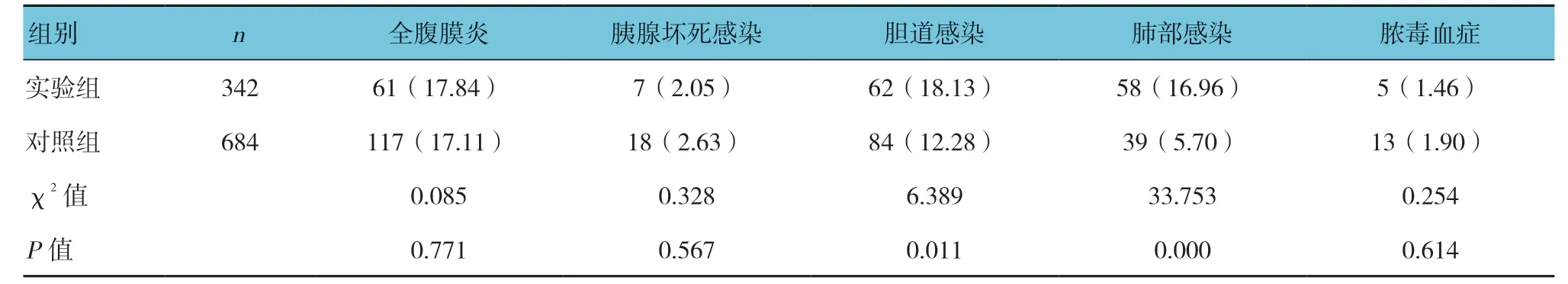
表5 两组患者感染情况 例(%)
3 讨论
随着人类平均寿命的延长及生活方式的改变,老年AP的发病率呈升高趋势。美国一项最新的全国范围的研究也证实AP发病率随年龄增长而升高[4]。国内外相关文献报道老年AP以女性为主,本研究亦 然[5-6]。同时本研究发现胆道疾病仍是≥70岁老年AP的首要病因,分析原因如下:①老年人群消化功能减退,胆道排空能力下降易使胆汁淤积;②胆石症所致AP的比例随年龄增长而有所增加[7];③合并胆石症的老年AP患者多选择保守治疗,病因的持续存在可能导致再入院率增加;④医疗检查水平的提高使既往难以发现的胆道微结石检出率增高。而中青年人群由于不良生活方式,如长期嗜烟酒、高脂饮食等因素使其高脂血症及酒精性AP的发生率远高于老年人群,其甘油三酯及总胆固醇水平较老年组高。
本资料显示老年AP患者在ALT、AST、直接胆红素及肌酐水平较中青年患者高,提示老年AP患者更易出现肝肾功能损伤。肝脏Kupffer细胞受AP产生的炎症因子活化后释放炎症介质致肝细胞损伤、氧化应激损伤肝细胞线粒体、炎症介导的肾脏微循环障碍、循环容量减少致肾脏灌注不足等因素参与了老年AP患者的肝肾功能损伤[8-9]。既往研究表明年龄的增加与白蛋白水平下降有关,而白蛋白水平的降低与AP病死率独立相关[10]。PENG等[11]的研究发现当血钙为1.97 mmol/L时,预测持续性器官功能衰竭(persistent organ failure,POF)的敏感性为89.7%,特异性为74.8%,多因素回归分析显示血钙是POF的独立危险因素。本研究中实验组白蛋白、血钙水平亦较对照组低,提示血浆白蛋白、血钙水平有利于评估老年AP的病情及预后,器官功能损害的早期发现与及时纠正是控制老年AP病情进展的关键。
值得注意的是,本资料显示≥70岁老年AP患者合并感染的比例高达47.08%。其中胆道感染发生率最高。有学者对≥70岁胆源性AP患者的研究发现,老年组对内镜逆行胰胆管造影术或内镜下坏死组织清除术的需求更高,而早期行内镜逆行胰胆管造影术对老年患者也是安全有效的[12-13]。此外,美国一项全国性研究表明住院期间行胆囊切除术可降低AP患者再入院风险[14]。故合并胆道梗阻的老年AP早期行内镜逆行胰胆管造影术更能获益,而对合并胆囊结石的患者则推荐住院期间行胆囊切除术,若同时合并胰腺坏死感染者则建议感染控制后或延期行胆囊切除术。
目前关于年龄与AP病情严重程度及病死率的关系尚存争议。文献报道老年AP更易向重症发展,但未发现老年AP有更高的病死率[15]。而CARVALHO等[5]研究发现老年组器官功能衰竭的发病率及病死率均高于非老年组。GARDNER等[16]则证实年龄≥70岁是老年SAP患者死亡的独立危险因素。本研究中≥70岁老年AP患者的呼吸衰竭、肾衰竭发生率及病死率均高于中青年患者,提示老年AP患者对机械通气、血液净化等治疗有更高的需求,且高龄可能为其死亡的危险因素。
综上所述,≥70岁老年AP患者以女性为主,胆道疾病仍是该人群主要病因,故应重视该人群的定期体检及胆道疾病的早期治疗,做好AP的一级预防。同时,加强感染的预防与控制、及时的器官功能支持是降低病死率、改善预后的关键。
