不同参照组织评价超声弹性应变率比值诊断乳腺肿块良恶性的效能
2019-04-24赵红丽方红霞刘淑霞刘艳丽陈荣川
赵红丽,方红霞,刘淑霞,刘艳丽,陈荣川
(禹州市人民医院超声科,河南 禹州 461670)
乳腺癌为我国女性发病率最高的恶性肿瘤,严重威胁着女性的健康和生命安全。超声已广泛应用于乳腺病灶的诊断和疗效评估,尤其是超声弹性应变率比值(strain rate ratio,SRR)法对乳腺良恶性病灶的鉴别诊断极具价值[1-4]。然而,在应用SRR法时有以病灶周围乳腺组织作为参照者,也有以乳腺皮下脂肪组织作为参照者[5-6],2种参照组织诊断乳腺病灶良恶性的效能是否存在差异,国内报道较少。本研究旨在比较这2种参照组织的SRR对评估乳腺病灶性质的临床价值。
1 资料与方法
1.1 研究对象纳入2017年8月至2019年4月禹州市人民医院行超声确诊的女性乳腺肿块患者187例(198个病灶),均经穿刺或手术病理组织学检查确诊。患者年龄26~72岁,中位年龄48岁。排除标准:肿块直径<5 mm或>5 cm;超声检查前已行穿刺活检;乳腺皮下脂肪厚度<10 mm。
1.2 方法超声检查于术前或穿刺前进行,使用日本Hitachi公司HI VISION Preirus彩超诊断仪,先行乳腺常规超声检查。然后切换至弹性成像模式,调节弹性图像的矩形取样框,使病灶与其周围乳腺组织共同处于弹性成像感兴趣区(region of interest,ROI),探头施力方向垂直于皮肤,在病灶区连续匀速加压与解压数次,直至时间-压力曲线出现3个连续稳定的波峰-波谷为宜,冻结图像脱机分析,在病灶、病灶周围乳腺组织及皮下脂肪组织手动勾画ROI,仪器自带软件计算SRR。SRR:以乳腺皮下脂肪组织为参照的应变率比值(fat-to-lesionstrainrate ratio,FSRR)=乳腺皮下脂肪组织应变率/病灶应变率;以病灶周围乳腺组织为参照的应变率比值(gland-to-lesionstrainrate ratio,GSRR)=病灶周围乳腺组织应变率/病灶应变率[7]。操作和分析均由同一人完成。每个病灶重复测量3次,取平均值。追踪穿刺和手术病理组织学检查结果。

2 结果
2.1 病理结果187例乳腺肿块患者中,超声检查共发现病灶198个,病理组织学诊断乳腺恶性肿块69个(其中浸润性导管癌54个、乳头状癌7个、导管内癌4个、黏液癌2个、髓样癌1个、浸润性小叶癌各1个),良性肿块129个(其中纤维腺瘤85个、炎性病变21个、导管内乳头状瘤13个、纤维囊性增生10个)。
2.2 乳腺良、恶性肿块的SRR值比较69个恶性肿块的FSRR值(4.60±1.35)、GSRR值(4.27±1.54),均高于129个良性肿块的2.25±0.96、2.33±1.19,差异均有统计学意义(P均<0.05)。见表1。
2.3 诊断效能FSRR和GSRR诊断乳腺肿块为恶性的AUC分别为0.909(95%CI:0.864~0.954)和0.839(95%CI:0.780~0.898),差异有统计学意义(P<0.001);两者与随机面积0.500比较差异均有统计学意义(P均<0.001)。以Youden指数最大值,获得FSRR和GSRR诊断界点分别为3.25和3.06。以Youden指数最大作为最佳诊断界点,FSRR诊断肿块性质的敏感性、特异性和准确率分别是78.26%、90.70%和86.36%,GSRR分别是68.12%、83.72%和78.28%。FSRR和GSRR诊断准确率比较差异有统计学意义(P<0.05)。见图1、表2。

表1 乳腺良、恶性肿块SRR值比较
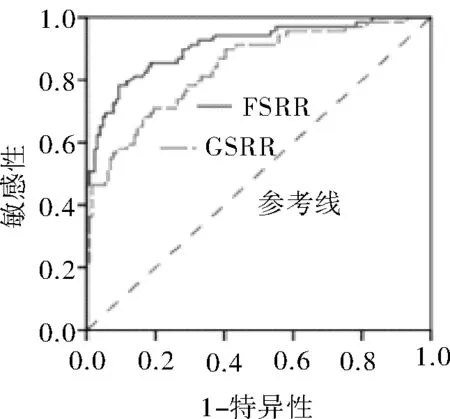
图1 FSRR和GSRR诊断乳腺肿块性质的ROC
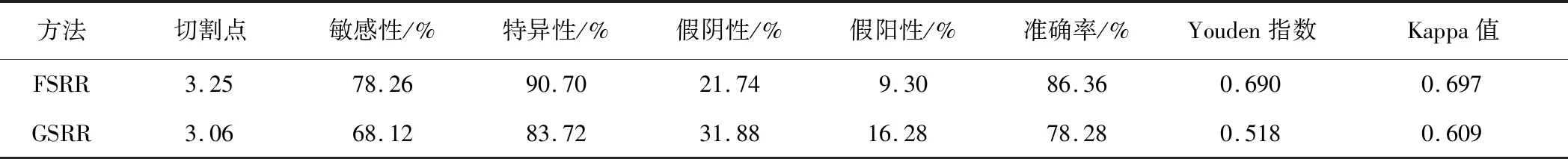
表2 FSRR和GSRR诊断效能比较
注:FSRR与GSRR诊断准确率比较,χ2=4.442,P=0.035
3 讨论
超声弹性成像技术提供的是组织硬度方面的信息,其机制是不同组织的弹性系数不同,受压后发生变形的程度存在差异,将组织受压变形前后的回声信号转化为实时彩色图像,弹性系数大、中、小的组织分别显示为蓝色、红色、绿色。乳腺恶性病灶质地多坚硬,其弹性系数高于乳腺腺体、皮下脂肪和良性病灶,超声弹性颜色对比明显[8-9],据此推测病灶的性质。但乳腺彩色弹性图像表现具有复杂性,这种半定量分析法受取样框大小、肿块深度、施加压力大小和操作者娴熟程度的影响,即使相同的图像,不同医生间的主观评判也可能存在差异,很容易导致误诊和漏诊[10-11]。
SRR法是以数字化定量分析,反映不同组织间硬度的差异,客观评价肿块的相对硬度,更有助于乳腺病灶性质的鉴别[12-13]。但SRR法也可因选取的参照组织不同,其诊断效能不同。Zhou等[14]纳入193个乳腺病灶的超声弹性成像结果表明,FSRR法诊断肿块性质的敏感性、特异性及准确率分别为82.9%、75.6%和84.7%,优于GSRR法(分别为77.1%,65.9%及75.2%;P<0.001)。本研究中FSRR和GSRR诊断肿块恶性的敏感性(78.26%)和特异性(90.70%)高于GSRR(68.12%、83.72%);两者诊断准确率(86.36%、78.28%)比较差异有统计学意义(χ2=4.442,P=0.035)。说明FSRR法的诊断效能优于GSRR,分析可能原因如下:乳腺皮下脂肪组织位置固定,个体间硬度相对稳定[15],且不受肿块本身的影响。而病灶周围乳腺组织的硬度个体间变异较大[16]。正常乳房是由乳腺腺体、脂肪和纤维组织构成,当纤维组织比重较大时,硬度高,当脂肪、腺体组织比重较大时,硬度低,进而影响SRR值。首先,性成熟期乳腺腺体随月经周期呈现增生-复旧的周期性变化,其硬度也发生相应改变,孕期和哺乳期妇女乳腺腺泡增生增大,乳腺导管扩大,分支增多,结缔组织和脂肪组织减少,弹性最佳,绝经妇女的乳腺腺体层逐渐萎缩并纤维化,其弹性也相应降低。其次,当超声探头施加的压力集中于病灶的中心区时,可导致同一深度的病灶周围组织受力不均,出现颜色波动,影响弹性成像效果。最后,如果肿块病程较长,长期炎症的存在导致周围炎性细胞浸润及纤维结缔组织增生,硬度相应增加[17-18]。
本研究FSRR和GSRR的AUC分别为0.909(95%CI:0.864~0.954)和0.839(95%CI:0.780~0.898),大于随机面积0.500,提示SRR法对肿块性质的鉴别诊断具有一定的价值,但也存在漏诊和误诊可能。原因如下:1)乳腺肿块本身的异质性,会使其内部硬度不均,在超声表现上具有“同性异像”(相同性质的病灶表现为不同的声像图)和“同像异性”(相同的声像图反映不同性质的病灶)的复杂性,从而导致SRR值偏高或偏低,引起漏诊与误诊[19-20];2)如果恶性大病灶内部液化坏死,中心有低硬度区,或早期较小恶性病灶而无周围组织浸润等可导致SRR值较低而漏诊[21]。同样,若良性病灶内出现钙化、胶原化、纤维化明显、玻璃样变性和纤维囊性乳腺病,可导致病灶相对硬度增加,SRR增大而误诊[22];3)肿块深度对弹性成像诊断有一定影响,当肿块位置较深时,外加压力对肿块形状影响较小[23-24],当肿块位置较浅(距表皮<5 mm)时,探头施压不均,均很难显示真正的SRR值,引起误诊或漏诊。
综上所述,SRR法可为乳腺肿块良恶性的鉴别诊断提供有价值的信息,乳腺皮下脂肪组织和病灶周围乳腺组织均可作为超声弹性成像的参照物,尤以前者的鉴别诊断效能更佳。
