不同分期慢性肾脏病患者血清镁含量检测及其临床意义
2019-04-18郑海燕
郑海燕, 马 涛
(解放军第474医院1肾病科, 2妇产科, 乌鲁木齐 830013)
慢性肾脏病(CKD)的发病率近年来出现了逐年增加的趋势,CKD病情进展缓慢且无法彻底治愈,对人类的健康已造成严重的威胁[1]。由于生活方式的改变,长期的不良生活方式可使肾脏物质代谢功能受损,从而引发肾小球肾炎、肾盂肾炎、慢性肾功能不全等慢性肾病。慢性肾脏病患者中,存在有不同程度的电解质代谢紊乱,而电解质代谢紊乱也是慢性肾脏病患者死亡的主要原因之一[2-3]。在诸多电解质中,钠、钾、钙、磷代谢的变化常常受到医生的重视,但镁离子的代谢情况常常因相关临床症状被掩盖而被忽视。镁对人类多种基本生理功能的调节发挥作用[4-5],本研究分析观察CKD患者镁水平的变化情况并对CKD患者进行分期,对不同分期CKD患者的镁含量进行分析,旨在为CKD不同时期的治疗工作奠定基础。
1 资料与方法
1.1临床资料选取2014年1月-2017年12月于解放军第474医院肾病科就诊的CKD患者103例为研究对象,患者临床资料完整。病例纳入标准:(1)符合临床关于CKD的诊断;(2)年龄≥18岁。排除标准:(1)年龄<18岁;(2)合并恶性肿瘤,已接受血液透析、腹膜透析及肾移植患者;(3)合并原发性甲状腺或甲状旁腺疾病者。所有纳入病例均自愿参与本研究,并签署知情同意书。
1.2一般资料的收集收集所有患者的一般资料:包括性别、年龄、原发病的情况(如:慢性肾小球肾炎、高血压良性小动脉肾硬化、糖尿病肾病等)等。
1.3实验室检查患者入院后次日清晨空腹采血,应用全自动血细胞分析仪检测甘油三酯(TG)、总胆固醇(CHOL)、高密度脂蛋白(HDL-C)、低密度脂蛋白(LDL-C)、甲状旁腺激素(iPTH)、血钙(Ca)、血磷(P)、血镁(Mg)。
1.4分组(1)根据肾小球滤过率(GFR)水平将慢性肾脏病患者进行CKD分期:GFR≥60 mL/min/1.73 m2为CKD 1~2期;30 mL/min/1.73 m2≤GFR<60 mL/min/1.73 m2为CKD3期;15 mL/min/1.73 m2≤GFR<30 mL/min/1.73 m2为CKD4期;GFR<15 mL/min/1.73 m2为CKD5期[6]。(2)将所有患者分为低镁血症组、镁正常组,高镁血症组。低镁血症组:镁含量<0.80 mmol/L,镁正常组:0.80 mmol/L≤Mg<1.20 mmol/L,髙镁血症组:Mg>1.2 mmol/L[7]。

2 结果
2.1患者的一般情况和实验室指标本组研究对象共103例,其中男性59例,女性44例,男女比例为1.34∶1,年龄21~73岁,平均(52.4±14.9)岁。慢性肾脏病原发病为肾小球肾炎36例,占35.0%,糖尿病肾病27例,占26.2%,高血压良性小动脉肾硬化19例,占18.4%,其它原发病包括慢性肾实质性肾炎、痛风性肾病、风湿免疫性相关性肾病21例,占20.4%(21/103),按照GFR水平对本组慢性肾脏病患者进行CKD分期,CKD 1~2期、3期、4期、5期患者分别占20.3%、22.4%、28.2%、29.1%,患者一般情况见表1。
2.2CKD不同分期患者血镁含量比较CKD不同分期患者血镁含量差异有统计学意义(F=42.068,P=0.000)。CKD1~2期及CKD3期患者血镁水平较低,CKD5期血镁水平最高,随着CKD分期的进展,CKD患者血镁水平有上升趋势。4组间比较,CKD5期患者血镁含量高于CKD1~2期及CKD3期,差异有统计学意义(P<0.05)。103例CKD患者中,出现高镁血症者有13例,占12.62%,低镁血症患者有17例,占16.5%。CKD4期和CKD5期出现明显的镁代谢紊乱, 低镁血症中以CKD4期所占比例最高, 高镁血症以CKD5期所占比例更高。CKD5期高镁血症发生率明显高于CKD1~2期及CKD3期,差异有统计学意义(P<0.05)。CKD4期低镁血症发生率高于CKD1~2期、CKD3期,差异有统计学意义(P<0.05),CKD4期与5期低镁血症发生率差异无统计学意义(P>0.05),见表2。
2.3不同血镁水平的临床指标的比较根据血清镁浓度,将患者分为低镁血症组、镁正常组和髙镁血症组,对3组间临床特征进行进一步的分析与比较,发现3组间性别、年龄、CHOL、HDL-C、血Ca、血P水平差异无统计学意义,3组间TG、LDL-C、iPTH水平间差异有统计学意义,高镁血症组TG、LDL-C、iPTH低于镁正常组和低镁血症组,见表3。
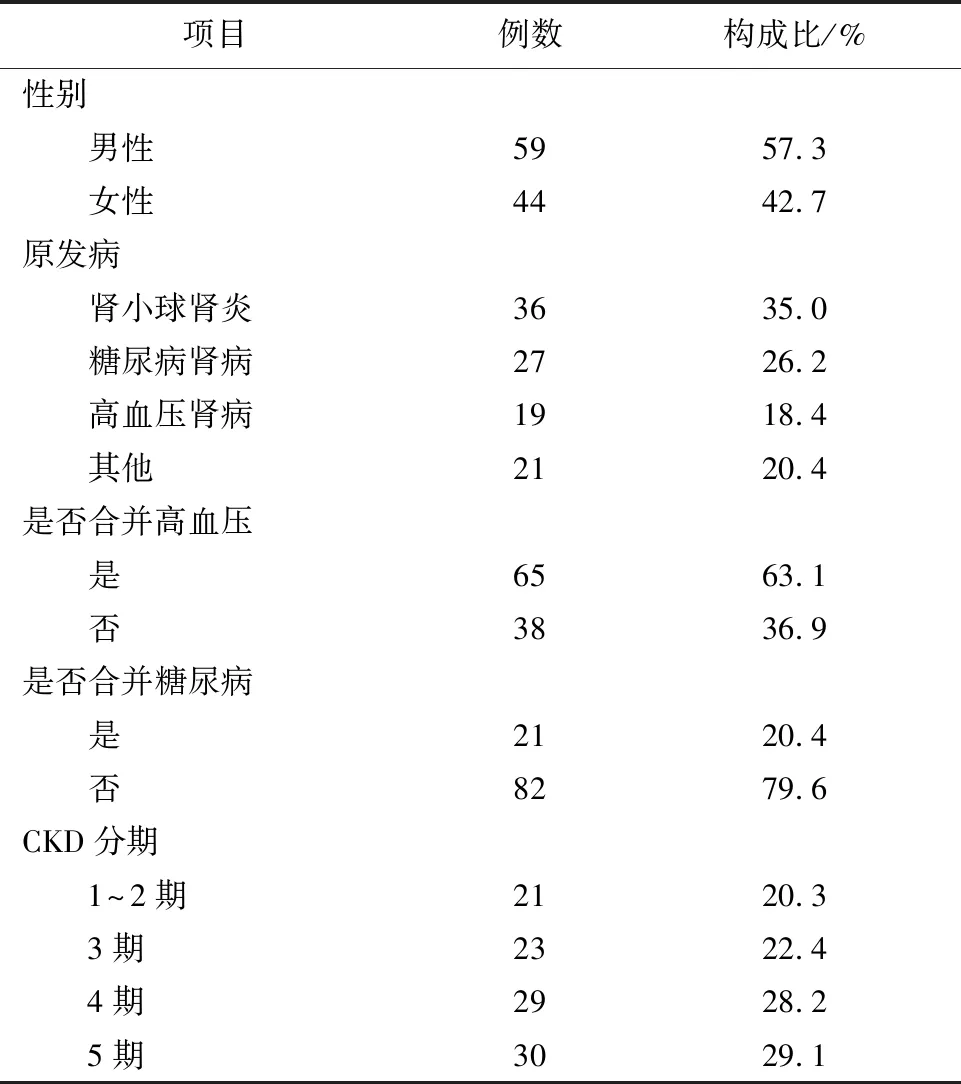
表1 患者一般情况
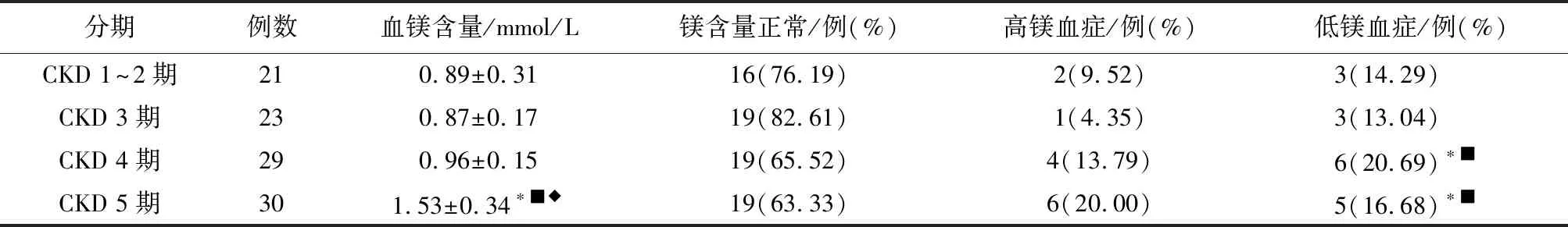
表2 CKD不同期患者血镁含量以及高镁血症、低镁血症所占比例
注:与CKD1~2期比较,*P<0.05; 与CKD3期比较,■P<0.05; 与CKD4期比较,◆P<0.05。
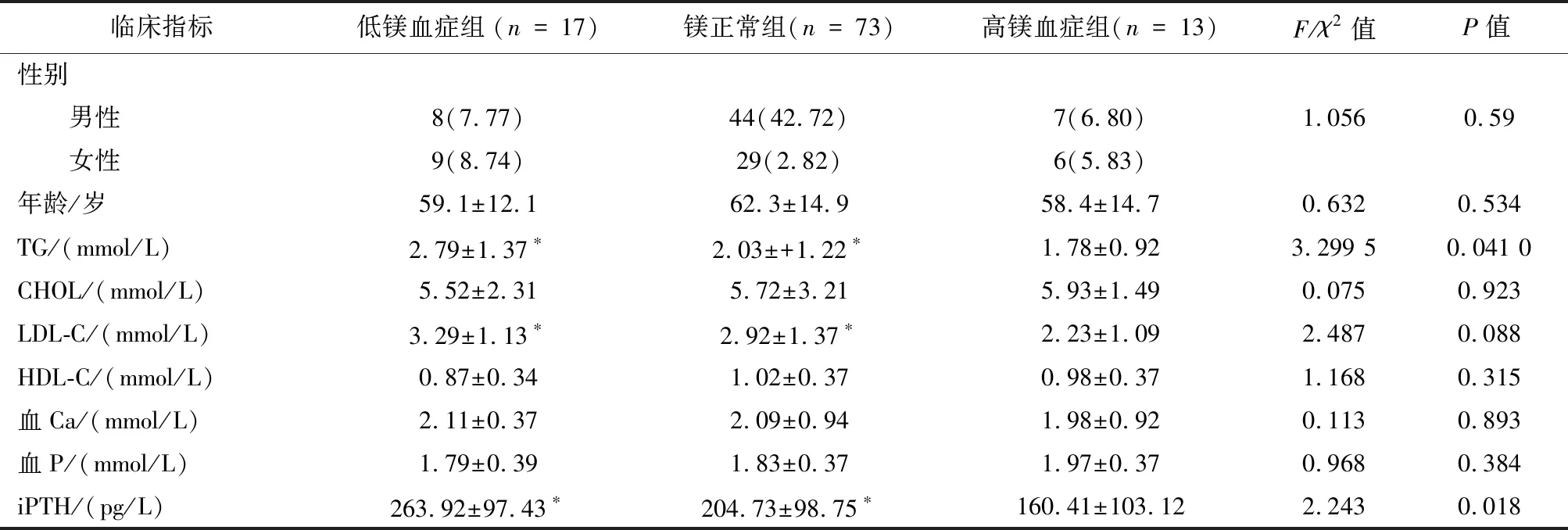
表3 低镁血症组、镁正常组和髙镁血症组各临床指标的比较
注:与高镁血症组比较,*P<0.05。
3 讨论
CKD是一种进展缓慢的疾病,终末期肾脏病患者,由于其肾功能异常乃至衰竭,极易引起内环境的紊乱而导致多种并发症,其中钾、钠等电解质代谢紊乱可能是慢性肾脏病患者死亡的原因。镁离子的代谢异常往往被忽略,文献少有报道CKD患者血镁水平。本研究旨在通过观察CKD患者血镁水平,并对CKD患者各期血镁水平及变化规律进行分析,为临床上镁的监测以及镁的干预提供一定的理论依据。
本组研究显示,CKD患者共103例,男性59例,女性44例。男女比例为1.34∶1,与相关研究报道一致,CKD患者以男性患者为主[7]。目前,慢性肾小球肾炎、糖尿病所致慢性肾病和高血压所致的慢性肾脏病比例升高[8],本组资料显示,原发病为肾小球肾炎、糖尿病肾病、高血压良性小动脉肾硬化在本组病例中占大多数,所占比例为69.6%,本研究结果与其报道相符。
镁对人类多种基本生理功能的调节发挥着重要作用,正常人体内镁的含量约为50~1 000 mmol/L[9]。肾脏通过肾小球滤过和肾小管重吸收镁这两种主要形式来调节镁的平衡,体内镁的平衡状态,特别是细胞外液镁的浓度是由饮食摄入量和肾脏排出量来决定[10]。在慢性肾脏病患者,由于肾脏排泄镁能力受损,镁的代谢会发生紊乱。
本研究对CKD患者进行分期,发现随着CKD患者分期的进展,血镁水平有明显上升的趋势。CKD分期越高,血镁水平也升高,低镁血症以CKD4期所占比例为最高,高镁血症以CKD5期所占比例最高,可能原因为,随着CKD的进展,由于肾脏功能严重受损,肾脏排泄镁能力减少,甚至进一步进展,会出现镁几乎不能从肾脏代谢,导致血镁水平更进一步提高,机体会发生严重的镁代谢紊乱。另外,低镁血症的发生可能是慢性肾脏病患者饮食摄入减少、呕吐或腹泻等造成的。
另外,本研究根据镁的水平将所有患者进行分组,发现髙镁血症组TG、LDL-C水平偏低,提示血镁水平对血脂代谢产生一定的影响,镁的不正常也会伴有血脂的异常。
与一般人比较,CKD患者镁代谢紊乱更为常见,本研究对CKD不同时期患者的血镁变化规律进行分析,发现CKD4~CKD5期患者更易发生低镁血症和高镁血症,因此,临床上应密切监测CKD患者血镁水平,尤其是CKD4~5期患者的血镁水平,对镁含量低的患者,给予患者口服镁剂或含镁复方制剂,镁含量高的患者,应治疗原发病,改善肾功能,限制镁盐摄入,从而改善患者的预后。
CKD患者进入CKD3期以后比较容易发生各种矿物质及骨代谢紊乱,出现异位钙化,尤其是血管钙化。目前对血管钙化研究较多的高危因素有甲状旁腺激素(intact paratlyrod hormone,iPTH)等[11-12]。目前有报道显示,血管钙化的病理过程,是钙磷代谢紊乱的结果,有学者发现,镁也对血管钙化起抑制作用。倪力军等[13]研究慢性肾脏病患者血镁水平与腹主动脉钙化之间的关系结果显示,钙化组血镁低于无钙化组,通过回归分析显示低镁是血管钙化的高危因素。本研究显示,低镁血症组iPTH高于镁正常组和髙镁血症组,这一结果可能说明镁对血管钙化的抑制作用,低镁可能是血管钙化的预测因子之一,还需扩大样本进行证实。
本研究回顾性分析了103例CKD不同分期住院患者的相关临床资料,病例数有限,且选取的是住院患者,存在一定局限性,有待于进一步大规模临床试验证实。
