直肠黏膜相关淋巴样组织结外边缘区淋巴瘤1例报告
2019-04-11刘云燕丁百静曹中保李宗先李生
刘云燕,丁百静,曹中保,李宗先,李生
(皖南医学院附属芜湖市第二人民医院 消化内科,安徽 芜湖 241000)
黏膜相关淋巴样组织结外边缘区(mucosaassociated lymphoid tissue,MALT)淋巴瘤可以在很多部位发生,其中胃MALT淋巴瘤最常见,而原发性直肠MALT淋巴瘤极为罕见。本院收治1例直肠MALT淋巴瘤。现报道如下:
1 临床资料
患者 女,63岁。因反复大便带血2个月,于2014年9月17日入住消化内科。患者2个月前开始无明显诱因出现反复大便带血,不伴腹痛,9月12日在本院门诊肠镜检查示结肠多发息肉(图1A),直肠可见1处息肉样隆起(图1B),表面破溃及1处黏膜下隆起,表面光滑。肠镜活检病理提示为结肠管状绒毛状腺瘤,直肠受检组织可见炎性渗出,近旁黏膜慢性炎伴活动。为求进一步诊治,遂来本院就诊,门诊拟“直肠占位?”收住我科。询问病史,患者有便秘病史10余年,长期服用芦荟胶等药物。体格检查未见明显阳性体征。初步诊断为直肠占位、结肠息肉。入院查血常规、尿常规、生化全套、血凝、术前四项和肿瘤标志物未见明显异常,大便隐血(+)。盆腔CT示直肠下端新生物,结合镜检,左侧部分骶管扩张。腹部超声未见明显异常。胃镜检查未见明显异常,胃镜下快速尿素酶试验(-)。
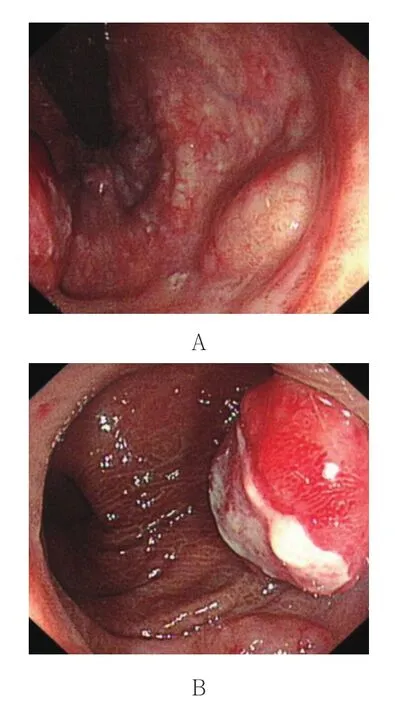
图1 门诊肠镜下所示(2014-09-12)Fig.1 Imaging of colonoscopy(2014-09-12)
入院后,于2014年9月17日行结肠多发息肉及直肠息肉样隆起内镜下黏膜切除术(endoscopic mucosal resection,EMR),并于9月19日行超声内镜检查,提示直肠黏膜下隆起处探及一梭形低回声团块,来源黏膜肌层,约1.0 cm×0.5 cm(图2A)。EMR标本病理学检查提示:直肠黏膜慢性炎伴淋巴组织及淋巴滤泡增生,建议加做免疫酶标排除其他原因。于9月26日再次行直肠黏膜下隆起性病变内镜黏膜下剥离术(endoscopic submucosal dissection,ESD),见图2B。ESD标本病理学检查示:直肠黏膜慢性炎伴黏膜内和黏膜下大量淋巴组织和淋巴滤泡增生。EMR及ESD标本免疫组化结果:CD20(+),CD3(-),CD5(-),CD10(-),Bcl-6(-),MUM1(-),Cyclin D1(-),CD23(-),Ki67(约 10%~20% 阳性),部分 Kappa(+),Lambda(+),结合组织学和免疫组化的表达,诊断为直肠MALT淋巴瘤。
患者在ESD术前查幽门螺杆菌(helicobacter pylori,Hp)阴性,术后予以调节肠道菌群,定期随访肠镜和腹部CT等。在直肠MALT淋巴瘤ESD术后2个月,复查肠镜未发现肿瘤复发;2015年7月26日,术后10个月随访发现,在原发灶瘢痕附近新发1枚淋巴瘤,予ESD切除,见图3。患者目前在抗Hp治疗。
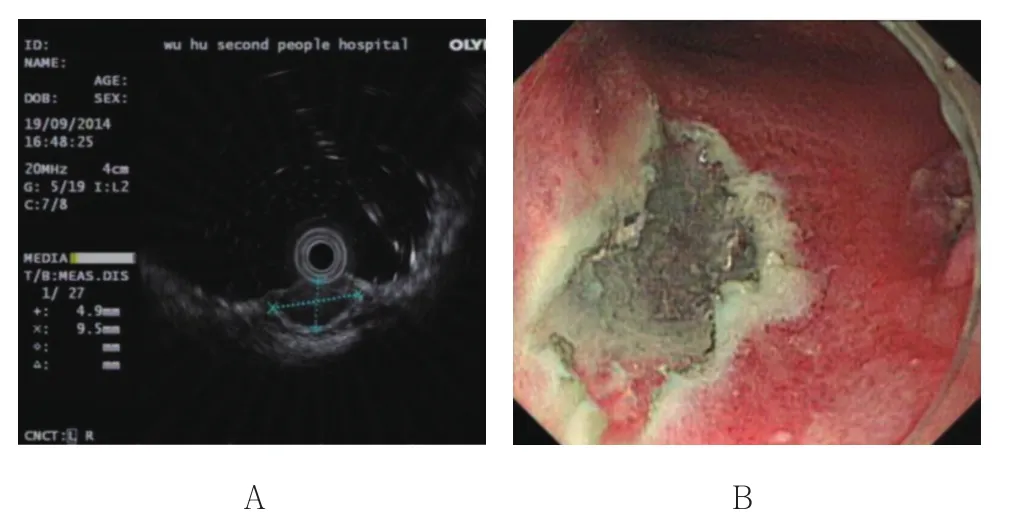
图2 内镜下所示Fig.2 Imaging of endoscopy
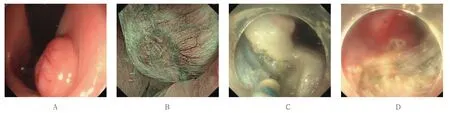
图3 ESD切除复查肠镜发现的直肠新发淋巴瘤1枚Fig.3 A new rectal lymphoma found by colonoscopy was removed by ESD
2 讨论
MALT淋巴瘤可以在很多部位发生,如:胃肠道、唾液腺、肺和乳腺等[1]。其中,胃MALT淋巴瘤最常见的,约85%的MALT淋巴瘤是胃MALT淋巴瘤,而原发性直肠MALT淋巴瘤极为罕见(<1%)[2]。MALT淋巴瘤的临床表现缺乏特异性,不同部位的MALT淋巴瘤有不同的临床特征,而内镜、超声和CT等检查能提供诊断依据,确诊有赖于病理组织学、免疫组织化学和分子遗传学分析。
胃MALT淋巴瘤的内镜下表现多样,可表现为糜烂、溃疡或隆起,而直肠淋巴瘤在内镜下主要表现为隆起性病变,可为息肉样隆起或黏膜下瘤样隆起,很少出现溃疡[2]。MALT淋巴瘤的诊断是在外科手术或内镜下切除后,标本经病理及免疫组织化学检查最终确立的。本例确诊为直肠MALT淋巴瘤的2处病变,分别经EMR和ESD切除获取。MALT淋巴瘤特征性病理表现主要包括:单核样B细胞或中心细胞样淋巴细胞克隆性弥漫性增生,瘤细胞侵蚀上皮,形成淋巴上皮病变和淋巴滤泡的克隆化[3]。中心细胞样淋巴细胞在胃淋巴瘤中较为常见,而在直肠淋巴瘤中较少见[2]。当多发淋巴滤泡存在时,很难区分MALT淋巴瘤和滤泡淋巴瘤,由于组织病理学的相似性,MALT淋巴瘤不易与套细胞淋巴瘤区分。但免疫组织化有助于MALT淋巴瘤和套细胞淋巴瘤的鉴别诊断,MALT淋巴瘤可通过检测表面免疫球蛋白和B细胞抗原与其他低级别淋巴瘤进行区分,其CD19、CD20和CD79多为阳性,而CD5、CD10、CD23和cyclinD1多为阴性[4]。本例患者Ki67指数为10%~20%,诊断考虑为直肠低级别MALT淋巴瘤。
目前,尽管胃MALT淋巴瘤的治疗已有共识,根除Hp已成为一线治疗方案,但对于直肠MALT淋巴瘤,由于其确切的发病机制尚未明确以及报道的病例较少,对于直肠MALT淋巴瘤的治疗仍无统一的指南。除内镜下切除、局部的手术治疗、放疗和化疗外,抗Hp治疗日益受到重视[5]。随着对MALT淋巴瘤的深入研究,不断有胃以外MALT淋巴瘤的病例被发现,有关胃以外MALT淋巴瘤的抗Hp治疗也引起重视。有研究[1]报道,Hp阴性的直肠MALT淋巴瘤,在抗Hp治疗后肿瘤消退,具体机制目前尚未明确,但这提示可能存在某种不明的病原体,其与Hp有相似的抗原性,并且对抗Hp药物敏感。
综上所述,直肠MALT淋巴瘤的治疗目前尚无统一共识,应实施个体化治疗。对直肠MALT淋巴瘤患者长期随访是很有必要的,此外,对于直肠淋巴瘤患者,应查胃镜下快速尿素酶试验、呼气试验或血清Hp抗体等,即使Hp阴性,抗Hp治疗也是有必要的。
