加尼瑞克应用于辅助生殖的有效性和安全性的Meta分析
2019-04-08刘慧玲余王梅郑彩霞
刘慧玲 余王梅 郑彩霞
作者单位:324004 浙江衢化医院药剂科
2016年国际监测辅助生殖技术委员会数据报告显示,2008—2010年全球约有446万对夫妇需要接受体外受精胚胎移植的治疗,3年间增长率为6.4%[1]。随着需求患者的增多,辅助生殖技术也迅速发展。其中,诱导排卵(ovulation induction, OI)和控制性卵巢刺激(controlled ovarian stimulation,COS)治疗在辅助生殖技术(assisted reproductive technology,ART)中占据重要位置[2]。促性腺激素释放激素(gonadotropin releasing hormone,GnRH),一种下丘脑分泌产生的神经激素,对生殖调控起重要作用。目前,包括促性腺激素释放激素激动剂(GnRH agonist,GnRH-a)和促性腺激素释放激素拮抗剂(GnRH,GnRH-ant)两类GnRH类似物通过影响垂体黄体生成素(luteinizing hormone,LH)和卵泡刺激素(follicle stimulating hormone,FSH)的合成和分泌,成为促排卵治疗中最常选择使用的药物[3-4]。
醋酸加尼瑞克,GnRH-ant类药物,在接受ART技术控制COS方案的妇女中使用。近年来,已有系统评价/Meta分析比较了 GnRH-a和 GnRH-ant两类药物在体外受精中药物使用时间、子宫内膜厚度、获得卵子数目、临床妊娠率等有效性及包括卵巢过度刺激综合征(ovarian hyperstimulation syndrome, OHSS)发生率等的安全性[5-6]。但较少研究比较单药加尼瑞克与不同GnRH-a药物及在不同人群中的疗效。基于此,本研究纳入醋酸加尼瑞克辅助生殖治疗的随机对照临床试验,对不同患者人群(一般接受ART患者,PCOS患者和弱反应患者)、不同GnRH-a药物(曲普瑞林、布舍瑞林、亮丙瑞林和那法瑞林)辅助生殖过程中卵母细胞获取数量、持续妊娠率和临床妊娠率等有效性及严重OHSS发生率等安全性方面进行Meta分析,以探讨醋酸加尼瑞克在辅助生殖治疗中的应用价值。
1 资料与方法
1.1 纳入与排除标准
纳入标准: ①随机对照临床试验;②接受COS的体外授精/试管婴儿妇女;③试验组为GnRH-ant药物加尼瑞克治疗,对照组包括曲普瑞林、亮丙瑞林、布舍瑞林和那法瑞林的GnRH-a类药物治疗对照;④有效性指标为卵母细胞获取数量、持续妊娠率和临床妊娠率,安全性指标为严重OHSS发生率。
排除标准:①未采用随机的临床试验;②未提及研究妇女类型及干预药物的试验;③重复发表的文献;④数据无法提取或合并的文献;⑤综述类文章。
1.2 文献检索
计算机检索PubMed、Embase和The Cochrane library等英文数据库,检索时限均为各数据库建库至2018年3月。检索词为:ganirelix。
1.3 资料提取与质量评价
文献筛选和质量评价由2位研究者独立进行,然后交叉核对,如遇分歧由第三方裁定。首先阅读文题和摘要,排除非试验性研究,再进一步阅读试验性研究的全文内容,根据上述纳入标准对文献的研究设计、纳入患者、干预措施及观察结果进行评价,选择试验。并按照Cochrane系统评价员手册(5.1.0 版)的质量评价标准评价[7]纳入研究文献的质量。
1.4 统计分析
采用Cochrane协作网提供的Rev Man 5.3软件进行Meta分析。根据一致性检验结果采用相应的数据合并方法。若各研究结果间无统计学异质性(P≥ 0.10,I2≤50%),采用固定效应模型进行Meta分析;若各研究结果间有统计学异质性(P<0.10,I2>50%),则采用随机效应模型进行Meta分析。数值型变量采用标准化均数差(standard mean difference,SMD)作为效应值,分类变量采用比值比(odds ratio,OR)以及 95% 置信区间(95%CI)反映有效率的组间差别。最后以漏斗图分析是否存在潜在的发表偏倚。
2 结果
2.1 文献筛选与纳入
最初共检索到文献1 062篇,经阅读文题、摘要及全文进行逐层筛选后,最终有13篇文献[8-20]纳入研究,文献筛选流程见图 1。纳入研究的基本信息见表 1。

表1 纳入研究基本信息
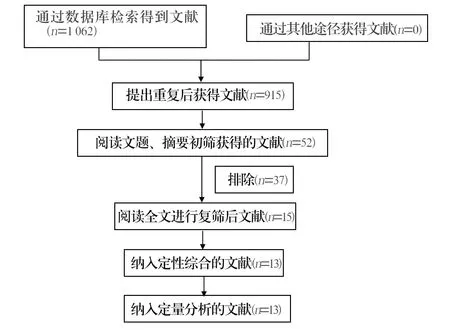
图1 文献筛选流程及结果
2.2 纳入文献特征及方法学质量评价
文献质量评价结果显示纳入文献的诊断标准明确,样本量较充分。采用Cochrane系统评价员手册5.1.0 对RCT 文献进行质量评价,结果显示纳入的13项RCT中1项[19]随机方法描述未提及,3项[13,19]为盲法描述不清晰,1项[22]为未采用盲法分组;所有研究中对有无退出或失访病例均有记录,且其中11项研究对药物不良反应有文字描述,故本研究纳入的13项试验
的质量等级较好。
2.3 Meta 分析结果
2.3.1获卵数
11篇文献[9-11,13-20]报告了加尼瑞克与GnRH-a类药物治疗COS后获得卵母细胞的数量,共有患者3 701例。异质性检验提示研究间存在异质性(I2=87%,P<0.001),采用随机效应模型,Meta分析结果显示加尼瑞克较GnRH-a类药物可显著降低获卵数,差别存在统计学意义(MD=-0.94,P<0.001)。亚组分析显示,与GnRH-a类药物相比,加尼瑞克治疗接受ART和弱反应的患者可降低获卵数,且有统计学意义(MD=-1.48,P<0.001;MD=-0.37,P=0.008);而PCOS患者获卵数降低,但无统计学意义(MD=0.84,P=0.05),见图 2。
加尼瑞克与GnRH-a类不同药物相比对获卵数影响的Meta分析结果见表2,加尼瑞克较布舍瑞林、那法瑞林可显著降低获卵数,且有统计学意义(MD=-1.24,P=0.005;MD=-1.70,P<0.001),与曲普瑞林、亮丙瑞林相比差别无统计学意义。

图2 不同治疗人群获卵数的Meta分析森林图

表2 不同GnRH-a药物获卵数、持续和临床妊娠率及严重OHSS发生率的Meta 分析
2.3.2持续妊娠率
11篇文献[9-23]报告了加尼瑞克与GnRH-a类药物治疗后患者的持续妊娠率,共有患者3 851例。异质性检验提示研究间无统计学异质性(I2=0%,P=0.80),采用固定效应模型,Meta分析结果显示加尼瑞克与GnRH-a类药物相比,持续妊娠率差异无统计学意义(RR=0.94,P=0.22);亚组分析显示,与GnRH-a类药物相比,加尼瑞克治疗接受ART的一般患者和PCOS患者疗效降低,但均无统计学意义(RR=0.94,P=0.24;RR=0.96,P=0.71),见图3。

图3 不同治疗人群持续妊娠率的 Meta 分析森林图
加尼瑞克与GnRH-a类不同药物相比对持续妊娠率影响的Meta分析结果见表2,加尼瑞克较曲普瑞林、布舍瑞林、亮丙瑞林和那法瑞林相比对患者持续妊娠率影响均无统计学意义。
2.3.3临床妊娠率
11篇文献[9-23]报告了加尼瑞克与GnRH-a类药物治疗患者的临床妊娠率,共有患者3 701例。异质性检验提示研究间无统计学异质性(I2=0%,P=0.80),采用固定效应模型,Meta分析结果显示加尼瑞克与GnRH-a类药物相比,对患者临床妊娠率降低,但无统计学意义(RR=0.91,P=0.05);亚组分析显示,与GnRH-a类药物相比,加尼瑞克治疗可降低弱反应患者的的临床妊娠率,且有统计学意义(RR=0.71,P=0.05),见图4。

图4 不同治疗人群临床妊娠率的 Meta 分析森林图
加尼瑞克与GnRH-a类不同药物相比患者临床妊娠率影响的Meta分析结果见表2,加尼瑞克较曲普瑞林、布舍瑞林可显著降低临床妊娠率(RR=0.76,P=0.002;RR=0.73,P=0.04),与那法瑞林、亮丙瑞林相比差异无统计学意义。
2.4 安全性分析
11篇文献[9-23]报告了加尼瑞克与GnRH-a类药物治疗患者后不良事件的发生,其中严重OHSS的发生对患者后续治疗影响较大。以严重OHSS发生率进行Meta分析,共有患者3 827例。异质性检验提示研究间无统计学异质性(I2=0%,P=0.58),采用固定效应模型,Meta分析结果显示加尼瑞克与GnRH-a类药物相比,可显著降低患者严重OHSS发生率(RR=0.54,P=0.001);亚组分析显示,与GnRH-a类药物相比,加尼瑞克治疗可降低一般患者的严重OHSS发生率,且具有显著性差异(RR=0.55,P=0.001),见图5。加尼瑞克与GnRH-a类不同药物相比患者临床妊娠率影响的Meta分析结果见表2,加尼瑞克较那法瑞林可显著降低患者严重OHSS的发生率,且有统计学意义(RR=0.54,P=0.01),与曲普瑞林、布舍瑞林亮和丙瑞林相比差异无统计学意义。

图5 不同治疗人群严重OHSS发生率的 Meta 分析森林图
2.5 敏感性分析和发表偏倚分析
通过逐一剔除单项研究的方法观察该研究对合并效应量的影响。如对加尼瑞克与GnRH-a类药物治疗患者后严重OHSS发生率进行敏感性分析,分别剔除权重最大的研究[20]和权重最小的研究[8],并将固定模型转变为随机效应模型,重新进行Meta分析。结果显示,与未剔除前的比较差异无统计学意义。结论一致证明其结果较为稳定。采用Rev Man 5.3 软件绘制漏斗图,以不良事件严重OHSS发生率指标绘制漏斗图(图6),结果显示,各项研究在漏斗图的两侧分布较均匀,提示发表偏倚可能性较小。

图6 加尼瑞克与GnRH-a类药物治疗后严重OHSS发生率的漏斗图
3 讨论
OI和COS作为ART的重要内容之一,其中常用的促排卵药物除了GnRH-a和GnRH-A外还包括克罗米芬、芳香化酶抑制剂等,另外还有一些其他促排卵辅助药物,如口服避孕药、二甲双胍、多巴胺受体激动剂等[4],这些药物的合理、适度使用可提高女性的受孕几率,并有效地控制促排卵并发症的发生[21]。辅助生殖药物治疗方案中COS方案的推荐方案包括GnRH-a长方案、GnRH-a短方案、GnRH-a超短方案、GnRH-a超长方案和GnRH-A方案。长期以来,GnRH-a长方案作为体外受精及胚胎移植过程中COS的标准方案使用,但临床实际治疗中Gn用量大、用药时间长、OHSS发生率高,以及治疗费用高等的弊端日益显现[22],故包括加尼瑞克的GnRH-A方案开始应用于临床。
基于本次Meta分析研究结果,我们认为,与GnRH-a长方案相比,COS患者接受加尼瑞克治疗后临床怀孕率和卵母细胞获取数量降低;但不良反应严重卵巢过度刺激综合征的发生率降低具有统计学意义,即降低有效性,但安全性良好。从不同类型患者来看,一般患者接受加尼瑞克治疗后卵母细胞获取数量减少,而不良反应严重卵巢过度刺激综合征的发生率降低也具有统计学意义,即降低有效性,但安全性良好;多囊卵巢症患者接受加尼瑞克治疗后有效率无明显改变,且不良反应的发生率的显著无统计学意义,即不影响有效性和安全性;而卵巢弱反应性患者接受加尼瑞克治疗后临床怀孕率降低有统计学意义,即降低有效性。从不同GnRH-a类药物角度来看,与曲普瑞林长方案相比,接受加尼瑞克治疗后患者临床怀孕率和卵母细胞获取数量降低具有统计学意义,而不良反应严重卵巢过度刺激综合征的发生率的改变无统计学意义,即可能有效性降低,但安全性良好;与亮丙瑞林长方案相比,接受加尼瑞克治疗后患者继续妊娠率、临床怀孕率和卵母细胞获取数量均无显著改变,不良反应严重卵巢过度刺激综合征的发生率的改变无统计学意义,即可能不影响有效性和安全性;与布舍瑞林长方案相比,接受加尼瑞克治疗后患者临床怀孕率降低,不良反应严重卵巢过度刺激综合征的发生率的改变无统计学意义,即可能降低有效性;与那法瑞林长方案相比,接受加尼瑞克治疗后患者严重卵巢过度刺激综合征的发生率亦降低,即安全性良好。
综上,本研究提示从药物安全性、有效性角度,一般患者和PCOS患者接受ART时可选用加尼瑞克用于COS,但能否全面替代长期以来使用的长方案还需要更多研究证据来验证。
