血清高迁移率族蛋白B2与经皮冠状动脉介入术后再狭窄的关系分析
2019-04-04陆志峰蒋建宇冯晓波
陆志峰,蒋建宇,冯晓波
冠状动脉粥样硬化性心脏病(冠心病,CHD)是严重危害人类健康的慢性疾病之一。在过去的一个世纪里,心血管疾病的发病率不断上升,在20世纪初,心血管疾病所致死亡率占全球死亡率的10%[1],到21世纪初,仅CHD在发达国家和发展中国家导致的死亡人数就占全部死亡人数的1/4~1/2[2]。目前,经皮冠状动脉介入治疗(PCI)是临床上治疗CHD的主要手段,其治疗后的再狭窄率相比于早年的经皮腔内成形术(PTCA)已大幅降低,但仍未完全消除支架内再狭窄(ISR)的发生,且随着支架的大量应用,ISR的问题越来越受到关注[3,4]。大量研究表明,CHD的发展伴随有血管的炎症,但缺乏有效的实验室预测指标。高迁移率族蛋白B2(HMGB2)是细胞核内的非组蛋白染色体结合蛋白,是反映炎症的一个指标[5]。本研究旨在通过检测CHD患者血清中HMGB2的浓度,寻找其在CHD患者中的变化规律,探讨其与PCI术后ISR的关系,现报道如下:
1 材料与方法
1.1 临床资料 选择2015年1月~2017年4月于张家港市中医医院确诊为CHD,成功行PCI,并且于术后1年冠状动脉造影随访确诊为支架内再狭窄的患者87例为病例组。其中,男性56例,女性32例,年龄30~83岁,平均(58.58±10.37)岁。纳入标准:①冠状动脉造影检查确诊为CHD;②PCI后造影检查相互垂直投照体位残余狭窄<30%,血流Ⅲ级,且无急性并发症;③再狭窄诊断标准:1年后复查冠状动脉造影显示原支架内狭窄>50%;④自愿参加研究,并接受相关检查。排除标准:①病历资料不全;②合并其他严重疾病,如肝肾功能损伤、免疫系统疾病、恶性肿瘤、瓣膜性心脏病、心房纤颤等;③拒绝接受相关血液检查。选择同期在我院行PCI后1年未发生再狭窄的患者68例为对照组,对性别、年龄进行配对,其他纳入、排除标准参考病例组。本研究经过医院伦理委员会审核通过,所有患者均为自愿参加,且签署知情同意书。
1.2 方法
1.2.1 病历资料 详细询问两组患者性别、年龄、CHD病史、临床诊断、PCI治疗经过、既往病史(糖尿病、高血压、高血脂、心肌梗死病史)、吸烟史等资料。
1.2.2 血液生化指标 患者入院次日清晨采集空腹静脉血,采用日立7080全自动生化分析仪检测尿酸、血糖、三酰甘油、总胆固醇、高密度脂蛋白、低密度脂蛋白。另采集一份血液标本静置离心后分离血清,采用酶联免疫吸附试验(ELISA)检测超敏C反应蛋白(hs-CRP)、HMGB2,试剂盒购自美国R&D公司,操作严格按照说明书进行。
1.2.3 诊断标准[6]高血压诊断依据《2010年中国高血压防治指南》,收缩压≥140 mmHg和(或)舒张压≥90 mmHg(1 mmHg=0.133kPa)或正在服用降压药物者;糖尿病诊断依据《2007年中国2型糖尿病防治指南》;高脂血症诊断依据《2007年中国成人血脂异常防治指南》;吸烟史指吸烟≥1支/d,连续吸烟1年以上,或长期吸烟但戒烟小于半年者。
1.3 统计学方法 使用SPSS 16.0进行统计分析,计量资料采用均数±标准差(x±s)表示,两组间均数的比较采用t检验;计数资料采用例数(构成比)表示,组间比较采用χ2检验;多因素分析采用Logistic回归。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较 病例组糖尿病患病率42.53%,显著高于对照组26.47%,差异有统计学意义(P<0.05),其他一般资料比较差异均无统计学意义(表1)。
2.2 临床特征比较 病例组患者支架直径(3.01±0.44)mm,显著低于对照组,支架数量(1.94±0.69)个,显著高于对照组,差异均有统计学意义(P均<0.05),其他临床资料比较,差异无统计学意义(P>0.05)(表2)。
2.3 血液生化检查结果比较 病例组患者血清HMGB2水平高于对照组患者,差异有统计学意义(P<0.05),血清尿酸、总胆固醇、hs-CRP均高于对照组,差异均有统计学意义(P均<0.05),两组间其他生化指标相比,差异均无统计学意义(P>0.05)(表3)。
2.4 影响再狭窄发生的多因素Logistic回归分析将上述单因素分析中具有统计学意义的糖尿病、支架直径、支架数量、尿酸、胆固醇、C反应蛋白(CRP)、HMGB2为自变量,以术后发生再狭窄为因变量进行Logistic多元回归分析,结果显示,糖尿病、支架数量、尿酸、胆固醇、hs-CRP、HMGB2为PCI后再狭窄的危险因素,支架直径是术后再狭窄的保护因素(表4)。
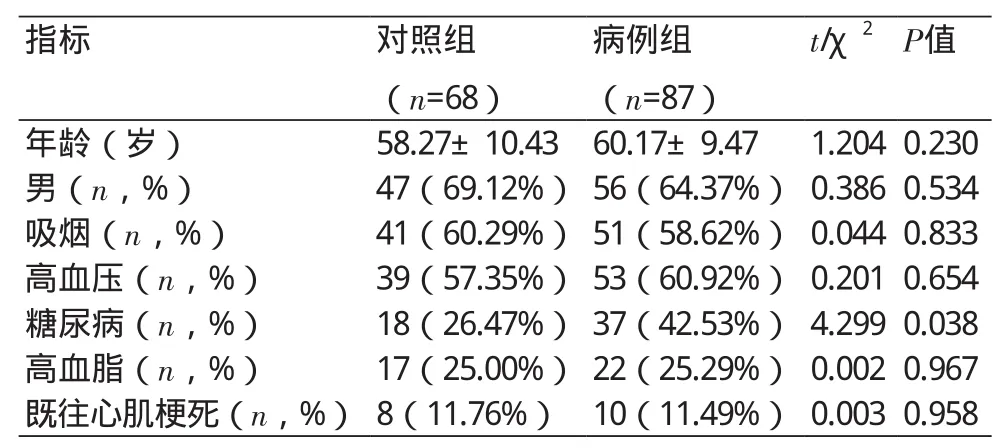
表1 两组患者一般资料比较
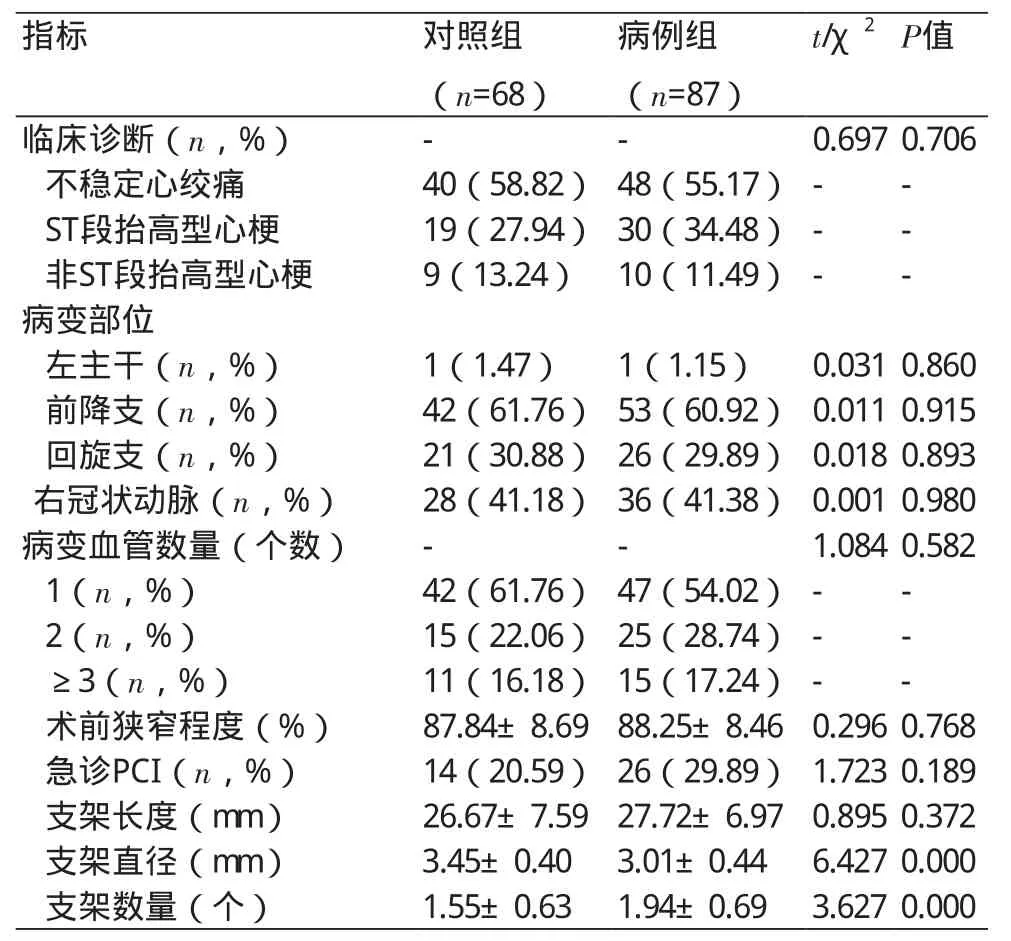
表2 两组患者临床资料比较
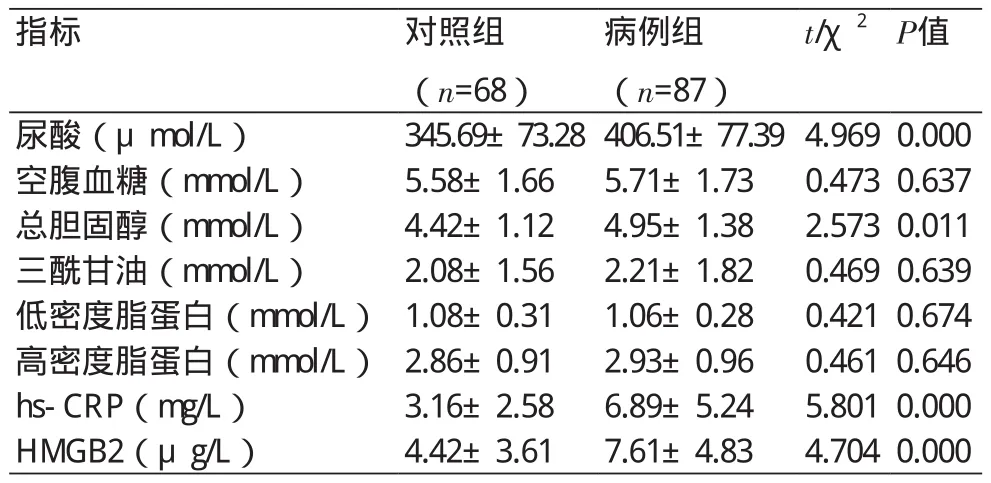
表3 两组患者生化指标比较
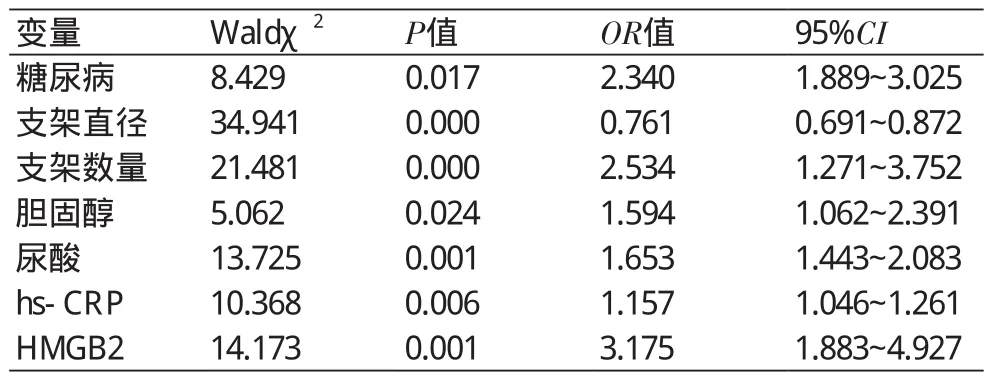
表4 Logistic回归分析
3 讨论
CHD是动脉粥样硬化导致器官病变的常见表现,是危害人民健康的常见慢性病之一。近年来,随着经济发展和生活方式西方化,我国人群血压、血清总胆固醇及体质指数等指标上升,CHD的发病率和病死率也不断增加,并呈现年轻化的趋势。对于大多数的CHD患者而言,传统的药物疗法不能有效缓解症状或延长寿命。于20世纪60年代末发展起来的冠状动脉搭桥手术,改善了患者的症状和预后,成为替代药物治疗的新方法,但该手术创伤大,极大限制了其应用[7]。1977年,Gruntzig成功完成了世界上第一例PTCA,从此开创了药物治疗、外科手术和介入治疗的三足鼎立格局,PCI也是在PTCA基础上发展而来的新技术。截至20世纪90年代,美国接受PCI的患者例数已与冠状动脉搭桥手术相等。我国开展PCI较晚,但发展迅速,每年增长约25%~30%,到2010年,我国接受PCI的患者例数已达到29万例,位居全球第三[8]。
尽管PCI获得了迅速的发展和比较高的成就,但其远期效果一直受到ISR的困扰。目前认为,ISR的发生可能与支架管腔的丢失与血栓形成、新生血管内膜增生、血管重塑、血管弹性回缩、炎症因子等因素相关[9],是一系列血管活性物质和生长因子共同作用的结果,但其具体的发生机制尚不清楚。目前有报道6个月ISR发生率在17%~54%间,并且受患者临床特征、支架、冠状动脉病变情况等的影响[10]。本研究结果显示,糖尿病、支架数量、尿酸、胆固醇、hs-CRP、HMGB2为PCI后再狭窄的危险因素,支架直径是术后再狭窄的保护因素,这与CHD的危险因素并不一致。平滑肌细胞的增殖是介入治疗后再狭窄的主要原因之一,糖尿病对支架内再狭窄的作用可能继发于糖尿病患者体内高胰岛素水平对血管壁平滑肌细胞的刺激作用,此外糖尿病患者内皮受损导致血栓形成也是再狭窄发生的诱导因素之一[11]。尿酸增高对CHD的发展具有重要作用,研究表明尿酸水平升高59.484 μmol/L,患者发生CHD的风险增加1.48倍[12]。这可能是由于尿酸与脂质代谢有关,尿酸能够促进低密度脂蛋白胆固醇氧化和脂质过氧化,尿酸的嘌呤代谢物会加重动脉硬化,因此导致支架内再狭窄的发生[13]。此外,支架的直径和数量也是影响再狭窄发生的重要因素,这是由于置入支架时,释放支架的压力破坏了血管内皮细胞完整性,引起血栓形成,随后血管平滑肌在多种因素的刺激下,向动脉中层迁移、增生[14],而支架的直径与血管的开放程度密切相关,直径越大扩张得到的血管腔越大,越不容易发生再狭窄,而直径较小导致支架扩张不充分,支架不能充分贴合血管壁,反而导致术后支架内再狭窄的发生。
高迁移率族蛋白因其在电泳中具有高迁移能力而得名,包括HMGA、HMGB和HMGN三个家族,具有高度保守的特性,参与了基因的调控、转录、复制和重组过程,主要在细胞核内发挥作用[15]。HMGB乙酰化后通过主动分泌和旁分泌发挥作用,活化巨噬细胞、单核细胞,诱导肿瘤坏死因子-α(TNF-α)和白细胞介素-1(IL-1),当细胞坏死后,会随着染色质的分解溢出细胞,介导迟发性炎症反应,促进细胞迁移分化[16]。研究显示,在炎症细胞浸润的组织、坏死组织中HMGB2高度表达,病理学研究表明在粥样硬化的血管内皮细胞、心肌细胞、平滑肌细胞中均有极高表达[17],提示其参与动脉粥样硬化过程。本研究结果亦证实,其在支架内再狭窄中发挥重要作用,提示检测血清HMGB2有可能预测CHD患者PCI后的预后情况,指导患者积极开展防治。
综上所述,HMGB2是CHD患者行PCI后发生支架内再狭窄的独立危险因素,通过检测血清HMGB2可以预测CHD患者PCI后的预后情况,指导患者积极开展防治,但其机制尚不清楚,需要进一步研究确认。
