颈动脉收缩期圆周应变对慢性阻塞性肺疾病合并射血分数保留心衰的诊断价值
2019-04-02郑宏尹晓盟苏德淳
郑宏,尹晓盟,苏德淳
(1哈尔滨医科大学附属第二医院,哈尔滨 150001;2大连医科大学附属第一医院)
心衰和慢性阻塞性肺疾病(COPD)常合并存在,近20% COPD合并心衰[1]。COPD合并心衰后,病死率增加,治疗方案截然不同。因此临床上在COPD中早期识别出合并心衰的患者尤为重要。射血分数保留心衰(HF-PEF)约占心衰总数一半,因射血分数在正常范围,从COPD中鉴别出合并HF-PEF的患者难度更大。大动脉硬化通过损伤心室血管偶联影响左心室舒张功能,进而发生HF-PEF。本研究旨在探讨识别大动脉硬化的新指标——颈动脉收缩期圆周应变(CCS)是否有助于从COPD中早期鉴别合并HF-PEF的患者。
1 资料与方法
1.1 临床资料 选取2015年9月~2017年11月因呼吸困难于大连医科大学附属第一医院就诊的COPD患者205例,COPD诊断参考2015慢性阻塞性肺疾病全球倡议及2013年中华医学会呼吸病学分会慢阻肺学组制定的《慢性阻塞性肺疾病诊治指南》诊断标准。临床排除中度及中度以上瓣膜病、先天性心脏病、左心室收缩功能不全(射血分数<50%)、原发或继发心肌病、缩窄性心包炎、高输出状态疾病(甲状腺功能亢进症和贫血)、肾功能衰竭、左束支传导阻滞和植入起搏器的患者,最终入选COPD患者110例。以患者出院的临床诊断为金标准,110例COPD患者中合并HF-PEF 43例,不合并心衰67例。
1.2 CCS测算 受检者平卧位,头颈部后仰暴露颈部,同步记录心电图。采用GE Vivid 7超声诊断仪,10 L探头频率7.5~10 Hz。颈总动脉分叉前1 cm处采集血管短轴图像并储存。用二维应变分析软件EchoPAC分析图像,手动描记血管舒张末期内膜线,软件自动追踪运动,将血管短轴分为6个节段,自动得出CCS[2]。连续记录3个心动周期,最终数值取双侧颈动脉均值。
1.3 其他心功能指标检测 采用GE Vivid 7超声诊断仪,探头频率1.7~3.4 MHz,由两位独立超声科医生完成测量以下3项指标:①二维超声常用指标,包括左心房容积指数(LAVI)、左心室质量指数(LVMI)、左心室射血分数(LVEF)。②传统多普勒指标,包括二尖瓣舒张早期峰值血流速度(E)、晚期峰值流速(A)、E/A、E峰减速时间(DT)、肺静脉心房收缩血流和二尖瓣舒张晚期A峰持续时间差值(Ard-Ad)。③组织多普勒超声指标。心尖四腔切面组织多普勒模式下取样容积置于二尖瓣瓣环的间隔和侧壁,测量收缩期峰值速度(s′)、舒张早期(e′)和舒张晚期峰值速度(a′),计算跨二尖瓣血流和瓣环组织速度比值(E/e′),包括间隔、侧壁和均值。④B型利钠肽。门急诊或入院即刻采集静脉血,美国Dade Behring公司的PBNP Flex Kit试剂盒检测B型利钠肽。

2 结果
2.1 COPD合并HF-PEF与不合并心衰一般资料及心功能指标比较 见表1、2。
2.2 CCS对COPD合并HF-PEF的诊断价值
2.2.1 CCS诊断COPD合并HF-PEF的准确性 见表3。
2.2.2 预测HF-PEF的ROC曲线和多变量模型 以临床诊断心衰为因变量,将侧壁E/e′、e′平均、B型利钠肽、LAVI、LVMI、Ard-Ad、CCS纳入多元逐步Logistic回归分析,最终留在方程中的是侧壁E/e′(OR=1.04,95%CI:1.01~1.05,P=0.04)、B型利钠肽(OR=1.39,95%CI:1.01~1.97,P=0.04)和CCS(OR=2.30,95%CI:1.21~4.30,P<0.01)。LVMI、LAVI、e′平均、侧壁E/e′、B型利钠肽和CCS的ROC曲线下面积分别为0.66、0.73、0.68、0.75、0.79和0.81,总体趋势以CCS最佳。绘制CCS加侧壁E/e′、CCS加B型利钠肽、CCS加侧壁E/e′加B型利钠肽诊断COPD合并HF-PEF的ROC曲线,发现相比于CCS加侧壁E/e′(0.86)、CCS加B型利钠肽(0.89)、侧壁E/e′加B型利钠肽(0.85),三指标联合的ROC曲线下面积(0.94)最大(P均<0.05)。

表1 两者一般资料比较
注:ACEI为血管紧张素转换酶抑制剂;ARB为血管紧张素受体拮抗剂。
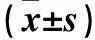
表2 两者心功能指标比较

表3 各指标诊断HF-PEF的准确性(%)
注:除CCS的其他指标的诊断界值参考2012ESC心衰指南。
2.2.3 CCS诊断COPD合并HF-PEF的NRI 采用包括E/e′、B型利钠肽、LAVI和LVMI等指标的2012ESC心衰指南为参照标准,可正确分类患者86例,错误分类24例;将CCS作为一项辅助指标纳入该标准后,正确分类患者数增至96例,错误分类减至14例,NRI为0.135(P=0.03)。
3 讨论
随着人口老龄化、治疗和筛查手段提高,COPD和心衰患者数呈增长趋势[4]。虽然流行病学的研究方案和入选标准不同,如果COPD与心衰合并存在,即使使用β阻滞剂,死亡风险仍明显增加[5]。临床实践中COPD早期识别是否合并心衰对于治疗方案的制定至关重要。
虽然机制不完全清楚,但COPD更容易合并心脏舒张功能异常。在各种程度的COPD中,系统内皮功能不全和血管重构(包括平滑肌细胞增生、弹力纤维降解、胶原沉积,随之血管钙化,最终导致动脉僵硬)都很明显,进而影响大血管血流动力学乃至左心室功能,引发HF-PEF[6, 7]。研究发现,动脉弹性指标能预测舒张功能不全。Weber等[8]通过介入手段测量主动脉脉搏波速度等搏动性血流动力学参数,发现其可作为HF-PEF的诊断指标,加入该指标可提高诊断的ROC曲线下面积,提示脉搏波速度对HF-PEF可能有诊断价值。以上结果也提示,动脉弹性指标可能具有从COPD患者中早期识别HF-PEF的价值。
无创测量动脉弹性的指标主要有脉压/脉压指数、脉搏波速度、反射波增强指数、扩张系数或顺应系数、颈动脉内膜厚度;其中颈股动脉脉搏波速度被认为是评价区域动脉僵硬度的金标准,也被证实是心血管事件的独立预测因素。然而该方法复杂耗时,限制较大,不利于推广[9]。进一步在几个用抗炎治疗COPD的临床试验中未发现患者的脉搏波速度有改善,阴性结果固然与样本量小以及基础脉搏波速度过高有关,也和脉搏波速度敏感性差有关[10, 11]。故脉搏波速度作为预测HF-PEF的指标对COPD患者的价值有限。超声手段测量主动脉弹性是近几年兴起的新技术,例如经胸超声测量主动脉弹性对全因和心血管病死率、致死卒中有独立预测价值,可比颈动脉内膜厚度更早更准确识别亚临床动脉粥样硬化。但经胸超声对声窗要求很高,COPD过多的肺气严重干扰超声声窗和检查的准确性,不利于推广。尤其对于急诊患者,该缺陷更明显。经食道超声虽然克服了声窗的影响,侵入性的手段限制其在相对危重患者中的实用性。MRI等影像手段也可以评估主动脉弹性,但技术门槛和花费高。因此,目前常用检测动脉弹性的技术手段在COPD患者中均有其局限性。颈动脉位置表浅,COPD对颈动脉声窗几乎没有影响,在可操作、可重复性方面没有问题。但颈动脉并不直接面对左心室后负荷,CCS是否能间接反映大动脉弹性,并适用于从COPD中鉴别出HF-PEF尚缺乏这方面的研究。文献证实,颈动脉弹性是主动脉硬化程度的替代指标,颈动脉局部弹性在预测心血管风险乃至心室舒张功能方面甚至不弱于中心动脉弹性[12, 13]。而CCS预测心血管风险优于颈动脉内膜厚度等其他超声指标[14],说明CCS是有潜在应用前景的。本研究也证实,CCS对COPD是否合并HF-PEF有诊断价值,而CCS在操作简便和易推广方面的优势是其他技术所不具备的。
2012ESC心衰指南预测HF-PEF主要指标包括E/e′、e′、利钠肽、LAVI、LVMI、二尖瓣和肺静脉血流频谱等。结合ROC曲线和多元Logistic回归,2012ESC心衰指南的指标以侧壁E/e′和B型利钠肽对HF-PEF预测效果最好。基于二尖瓣和肺静脉血流频谱的Ard-Ad以及基于组织多普勒成像的侧壁E/e′明显不如文献[15]中对HF-PEF的预测结果。LAVI和LVMI对HF-PEF的预测结果也不如文献报道。Ard-Ad需要完整显示肺静脉,技术及图像质量要求很高;侧壁E/e′需要清晰显示左室侧壁瓣环部位,对于超声声束的角度也有要求;LAVI和LVMI需要清晰显示左心房和左心室的内膜,对超声图像治疗要求也比较高。以上指标对超声图像的质量均有一定要求,COPD过多的肺气对超声图像干扰很大,可能是导致上述指标准确性下降的原因之一。此外,COPD气道阻塞和肺过度膨胀会影响左心室舒张功能[16],尽管这种影响并没有达到HF-PEF的程度,但是对各超声指标的结果会有一定程度干扰,导致各指标预测准确性下降。CCS不受肺气的干扰,与我们的预期相符,CCS是所有指标中预测HF-PEF最好的,预测准确率和ROC曲线下面积(0.81)均优于其他指标。最接近文献[15]报道中预测HF-PEF最好的侧壁E/e′(0.89),而文献则针对正常人和HF-PEF患者,预测效果好在情理之中。本研究的结果也说明指南推荐的诊断HF-PEF指标在COPD患者中准确性有不同程度的下降,以经胸超声指标尤为明显。进一步将非经胸超声指标CCS与其他指标联合后的ROC曲线下面积明显优于单一指标,侧壁E/e′和B型利钠肽的诊断效果进一步提高。目前临床诊断HF-PEF主要采用2012ESC心衰指南的诊断流程,该流程操作相对简便,可重复性好。但对于COPD患者其诊断效能下降。将CCS作为辅助指标直接引入2012ESC指南诊断流程,明显提高了诊断效果,具有推广价值。
本研究的局限性是入组患者来自门急诊,例数偏少,但这符合临床实际情况和随机原则。受条件限制,本研究并未使用心导管测左室舒张末压来作为HF-PEF的诊断标准。然而,心导管检查对于确立心衰诊断很必要。本研究入组门急诊患者,病情更重,误诊心衰概率低,没有采用心导管检查的影响要低于文献报道。此外,本研究最终心衰诊断确立以出院时临床诊断为准,尽可能保证了诊断的准确性。
